酒量好≠抗麻体质
2025-04-09 胸科麻谭 胸科麻谭 发表于陕西省
我国饮酒者多,麻醉前应问饮酒史。酒精代谢受多因素影响,过度饮酒有害。长期饮酒及急性中毒影响麻醉,长期酗酒增术后并发症,术前需如实告知和禁酒。
引言
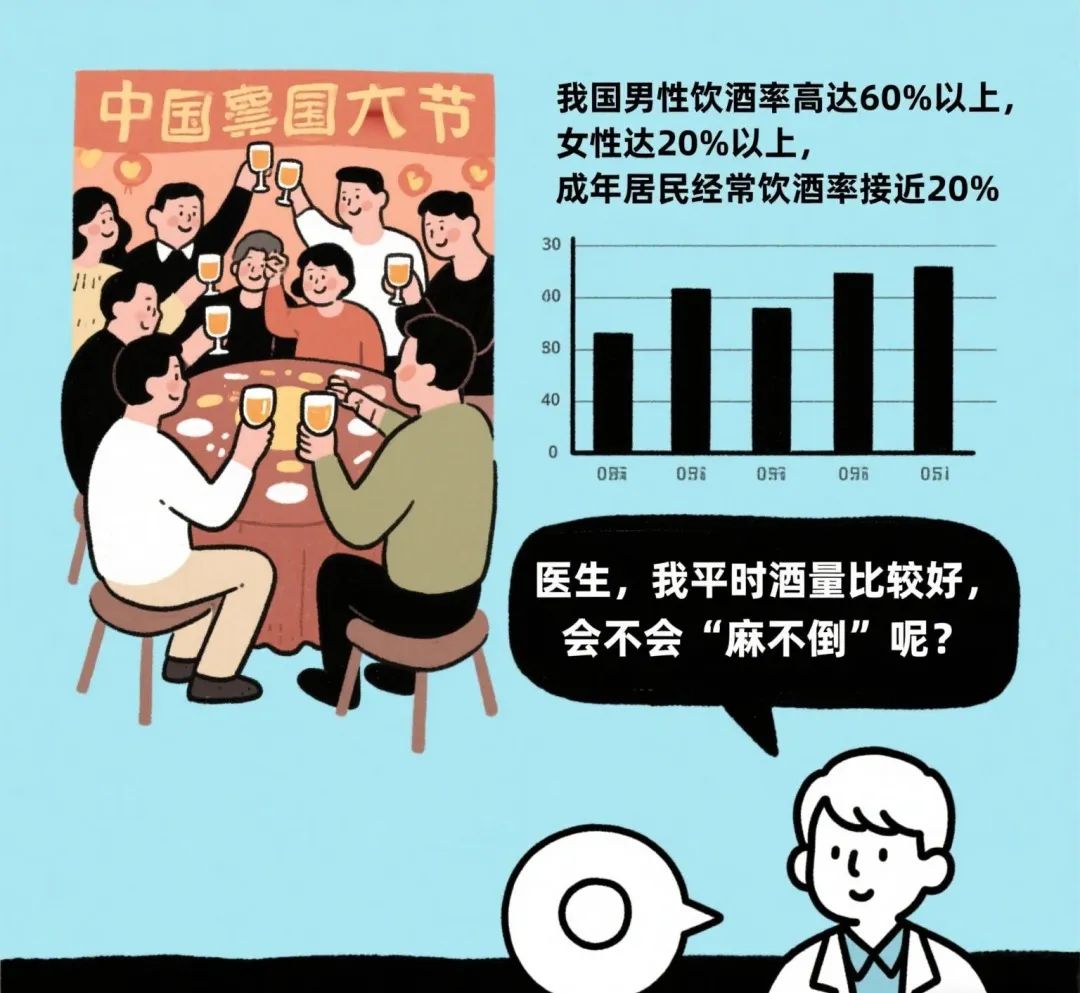
在中国人的传统观念里,每逢佳节与亲朋好友相聚免不了要痛饮几杯,同时现在很多人在高强度生活和工作压力下每日也会小酌几杯。
据统计,我国男性饮酒率高达60%以上,女性达20%以上,成年居民经常饮酒率接近20%,可见我国饮酒人数之多。定义高危饮酒的阈值是 65 岁以下男性每天 5 杯或更多酒(平均每周 >14 杯),所有女性或65岁或以上的男性每天 4 杯或以上(平均每周 >7 杯)。那么对于即将手术的患者,在麻醉前应询问所有成人和青少年是否有饮酒史是至关重要的。很多人可能会在术前询问:“医生,我平时酒量比较好,会不会‘麻不倒’呢?”这时我们会询问病人的饮酒频率和程度,这并不是担忧病人麻不倒,而是在麻醉过程我们需要根据患者的个体化差异选择更为合适的麻醉方式。
01 酒精的生理作用
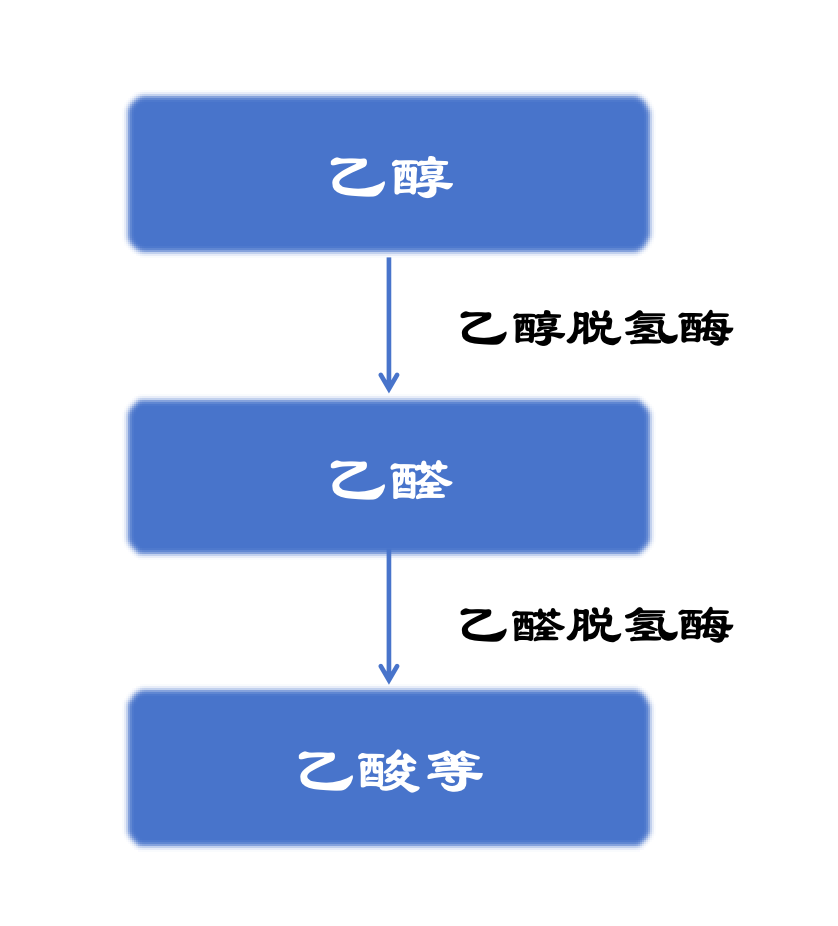
人体摄入酒精后,从胃和小肠吸收,吸收速度因人而异,个体间相差可有2~3倍。酒精吸收以后,90%以上要经过肝脏代谢,其余约10%以原型由尿及呼吸排出。酒精在肝脏内首先在乙醇脱氢酶的作用下代谢成乙醛,乙醛是一种有害物质,在体内蓄积可对呼吸、消化、心脑血管等系统产生有害作用;接着乙醛在乙醛脱氢酶的作用下代谢为乙酸。喝酒容易脸红的人,就是乙醛不能及时代谢,刺激毛细血管扩张的皮肤表现;乙酸最后分解为水、二氧化碳与能量。
人体对酒精的代谢能力是差异很大的,受性别、年龄、种族、身体状况等各种因素的影响。比如在饱腹状态下会比空腹吸收更慢,所以空腹喝酒更容易快速醉酒;女性对酒精会更为敏感;存在肝功能不全、胃排空延迟等问题的人群对酒精的代谢也会减慢;年龄增长会导致代谢酶数量和活性改变,对酒精的代谢能力减弱。
乙醇脱氢酶、乙醛脱氢酶的活性和数量与基因有关,是每个人对酒精代谢能力差异的主要原因:有一部分人存在乙醇快代谢基因,会让乙醇快速变为乙醛,而乙醛的代谢速度又跟不上,所以乙醛会蓄积,对身体产生影响;有一部分人存在对乙醛无代谢功能的基因,这种人喝一点点酒就会发生严重的不良反应;还有一部分人乙醛脱氢酶能力弱,喝酒后虽然不产生严重的反应,却会面部潮红,对酒精敏感度很高,这些人喝酒更容易造成身体器官的损害。以上这些基因在亚洲人群中更为常见。
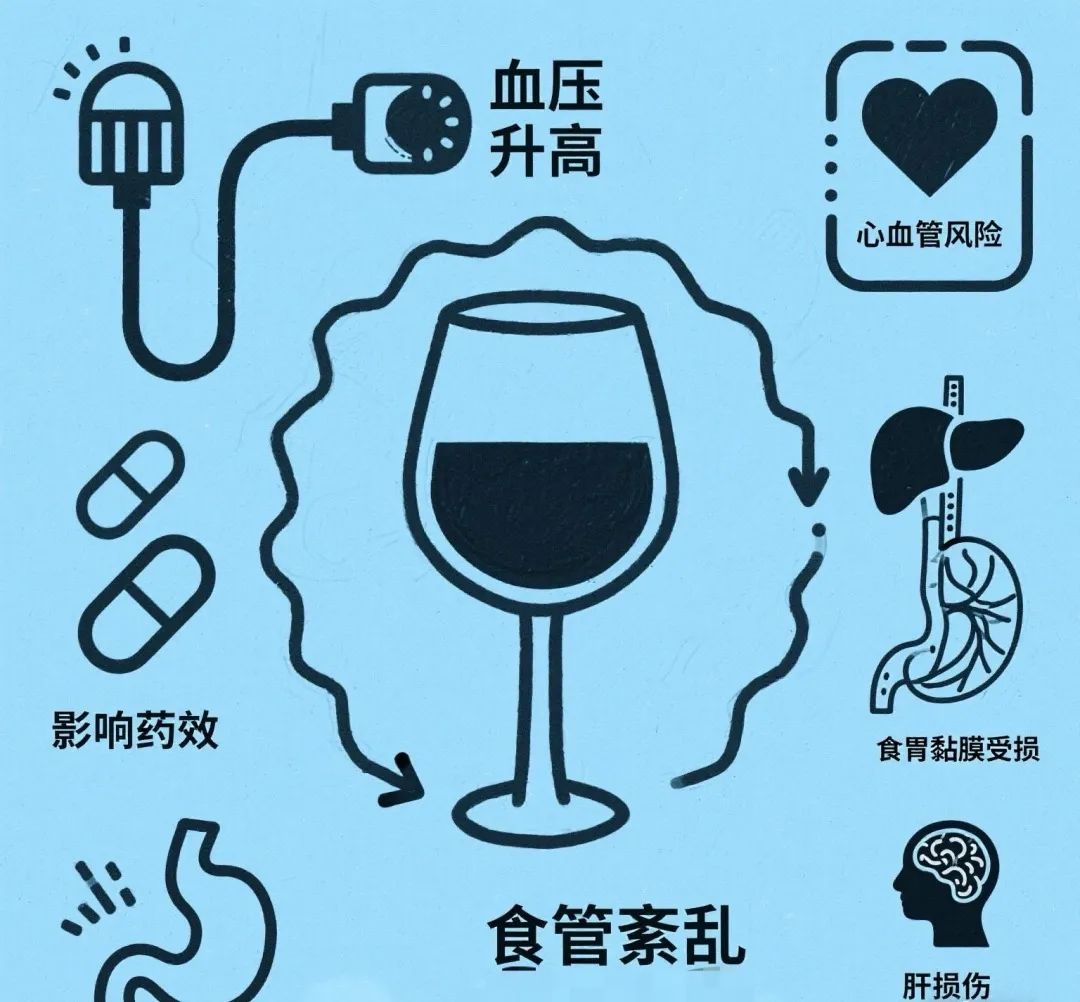
过度饮酒会直接升高血压,导致心血管疾病风险,诱发食管功能紊乱,破坏胃黏膜屏障,损伤肝脏功能,影响脑代谢、打乱大脑兴奋与抑制的平衡;饮酒也会改变药物的吸收代谢,影响血药浓度,影响药效,甚至与药物直接产生反应导致严重后果。
02 酒精和麻醉的关系
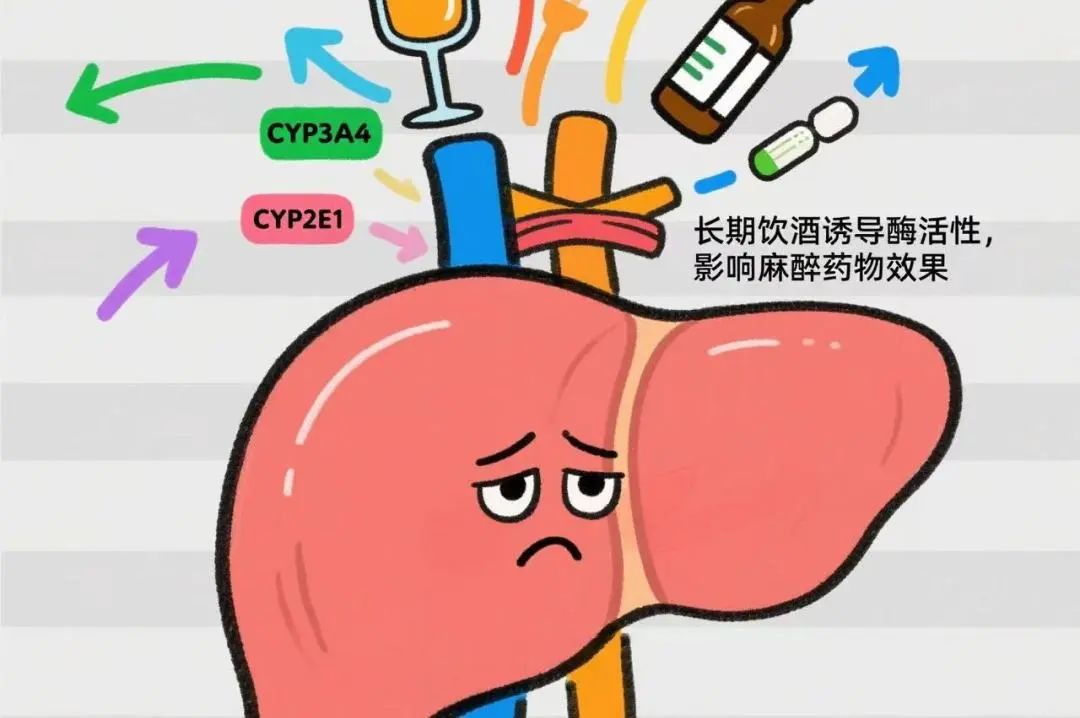
长期饮酒会诱导肝脏中的细胞色素P450酶系(尤其是CYP450酶),这类酶在麻醉药物的代谢中扮演重要角色。例如,酒精可以增加肝脏中CYP3A4、CYP2E1等酶的活性,这使得麻醉药物(如苯二氮卓类药物、某些吸入麻醉剂等)的代谢加速,导致药物的血浆浓度较低,从而需要更高的麻醉剂量才能达到同样的麻醉效果。酒精本身具有强烈的中枢神经抑制作用,与许多麻醉药物(如巴比妥类、苯二氮卓类药物等)产生协同效应。
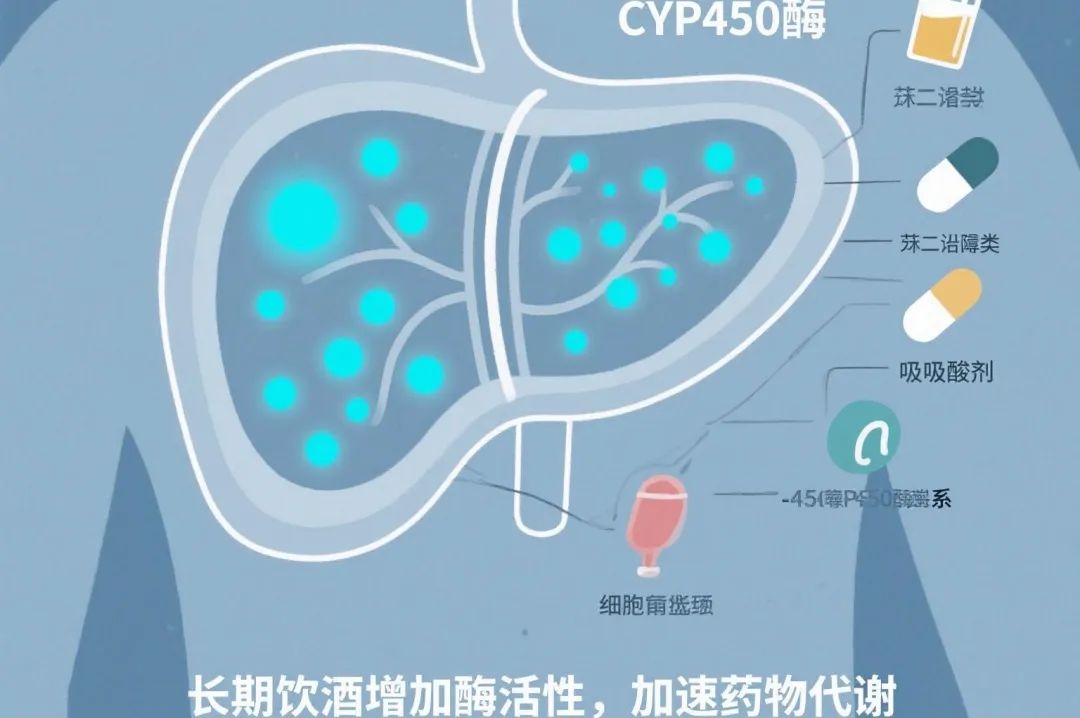
酒精长期使用可能使麻醉药物的效果变得不那么明显,从而需要更大的剂量以克服酒精的部分抗麻醉作用。同时长期饮酒也可能改变血脑屏障的通透性,使麻醉药物更容易进入大脑。虽然这通常会增强麻醉药物的作用,但同时也可能导致更快的药物代谢和消除,从而需要更高的剂量来维持麻醉深度。长期饮酒可能对免疫系统、内分泌系统及其他生理系统产生影响。这些生理改变可能间接影响麻醉药物的药代动力学(例如药物在体内的吸收、分布、代谢和排泄过程),导致麻醉药物的剂量需求增加。
医院急诊室不乏涉及机动车创伤、摩托车事故或家庭暴力的醉酒者。急性酒精中毒通常通过病史或患者呼吸的气味来诊断。如果一个人需要急性外科手术,则通过在手术前测量血液中的酒精浓度来记录他们的中毒程度。急性酒精中毒会导致昏迷,但也必须考虑精神状态下降的其他原因。闻到酒精的创伤受害者的精神状态改变可能继发于酒精的中枢神经系统抑制作用,也可能继发于颅内创伤,这需要进行头部 CT 扫描进行进一步诊断。高水平的酒精中毒会改变患者对麻醉药物的耐受性,因为许多麻醉剂和酒精一样是中枢神经系统抑制剂。酒精本身具有强烈的中枢神经抑制作用,与许多麻醉药物(如巴比妥类、苯二氮卓类药物等)产生协同效应。酒精长期使用可能使麻醉药物的效果变得不那么明显,从而需要更大的剂量以克服酒精的部分抗麻醉作用。同时长期饮酒也可能改变血脑屏障的通透性,使麻醉药物更容易进入大脑。虽然这通常会增强麻醉药物的作用,但同时也可能导致更快的药物代谢和消除,从而需要更高的剂量来维持麻醉深度。并且酒精和麻醉剂剂量之间可能存在累加效应。
对于择期预定手术,患者很少醉酒,但长期饮酒的问题很重要。医生和护士在手术前询问每位患者的饮酒史,并意识到患者经常淡化他们的饮酒量。承认每天喝一两杯酒的患者很可能消耗两倍的量。
长期酗酒会导致肝硬化和肝功能下降。某些麻醉药物,尤其是麻醉剂,会被肝脏清除,麻醉剂的肝脏代谢减少会导致相对过量。长期酗酒也会导致心肌病,伴有心脏血液喷射抑制,在麻醉期间和麻醉后引起低血压。慢性酒精依赖可导致中枢神经系统、胃肠道系统、血液学、代谢和肌肉骨骼疾病。由于手术患者慢性酒精依赖的药理学和生理学影响截然不同,在手术过程中,麻醉师通过谨慎增加剂量并跟踪对患者血压和心率生命体征的影响来滴定药物以达到所需的效果。手术后,麻醉师会警惕急性酒精戒断综合征(Alcohol withdrawal syndrome AWS)的症状。长期酗酒会导致术后并发症增加 2 至 5 倍,包括重症监护病房入院率增加和住院时间增加。
03 总结
酒精(乙醇)是日常生活与社交中常接触的物质,它对人体的作用效果类似于药物,但因为与普通药物相比,产生作用所需的剂量更大,所以显得更像饮品。对于长期饮酒的人来说,术前如实告知医生可以让麻醉医生更有针对性选择合适的药物和剂量,保证术中生命体征的平稳以及术后的及时有效的恢复。同时术前的禁酒也要严格遵循医嘱,以免术后并发症的发生。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














#饮酒# #麻醉#
8