PCR检出BRAF V600E“误诊”甲状腺乳头状癌,病理确诊甲状腺滤泡癌同时检出罕见BRAF突变
2025-03-30 苏州绘真医学 苏州绘真医学 发表于陕西省
本病例揭示了在分子检测及其结果解读中需谨慎对待。对用于诊断的基因检测,应始终考虑严格的验证或通过不同方法交叉验证,以确保对分子结果的合理判读。
随着分子检测技术的日益普及,诊断准确性仍是其临床应用的关注要点,尤其在针对癌症相关特定突变检测的分子诊断中。一名 45 岁无明确合并症的女性在常规健康检查中发现甲状腺结节。初步评估显示其甲状腺左叶存在一个 3.8 cm的结节,细针穿刺细胞学检查归类为Bethesda III类。通过定量聚合酶链反应(qPCR)检测发现BRAF V600E突变,提示甲状腺乳头状癌(PTC)可能。基于BRAF V600E突变的检测,术前诊断为甲状腺乳头状癌。患者接受了甲状腺切除术及淋巴结清扫术,预期治疗甲状腺乳头状癌。最终病理结果意外显示为微浸润性滤泡癌。经确认性Sanger测序发现了一种新的变异,涉及BRAF基因1794至1802位核苷酸范围内的序列重复,这是一种非V600E的BRAF突变,既往未在甲状腺滤泡癌中报道。本病例揭示了在分子检测及其结果解读中需谨慎对待。对用于诊断的基因检测,应始终考虑严格的验证或通过不同方法交叉验证,以确保对分子结果的合理判读。
背 景
甲状腺癌是内分泌恶性肿瘤中最常见的类型,2019 年台湾地区年龄标准化发病率为15.46/10万人年。甲状腺癌通常表现为致癌性遗传改变,每种改变与特定肿瘤类型相关。其中BRAF V600E突变最为常见,主要存在于甲状腺乳头状癌(PTC)。在分子检测应用前,不确定的甲状腺结节通常需要进行诊断性手术。甲状腺结节术前分子遗传检测已被证实可有效提高诊断准确性,从而有助于减少不必要的甲状腺切除术。然而诊断检测的准确性仍是首要考量,尤其对于检测癌症相关特定突变的分子检测。本文报告一例Bethesda系统III类甲状腺结节病例:通过定量聚合酶链反应(qPCR)检测显示BRAF V600E突变阳性,继而实施甲状腺切除术及淋巴结清扫术。然而最终病理报告诊断结果却出乎意外——经Sanger测序确认为惰性甲状腺滤泡癌(FTC)伴非V600E罕见BRAF突变。此外,研究人员对甲状腺癌中罕见的BRAF突变进行了简要综述。
病 例
患者女,45 岁,因左甲状腺结节持续 2 年就诊于门诊。患者无重大基础疾病。家族史显示其母亲与妹妹均确诊甲状腺功能减退症。血液检测证实其甲状腺功能正常,抗甲状腺球蛋白抗体、抗甲状腺过氧化物酶抗体及甲状腺刺激免疫球蛋白均为阴性,但甲状腺球蛋白水平升高(表1)。甲状腺超声检查显示左叶有一 3.8 cm肿块,呈实性结构、低回声、横径大于纵径、边界光滑且无强回声灶,符合甲状腺影像报告和数据系统(TI-RADS)4 类标准,近 2 年无明显形态学改变(图1)。行细针穿刺术(FNA),细胞学分析显示细胞核增大伴部分微滤泡结构排列,最终判读为Bethesda III类:意义未明的非典型病变。
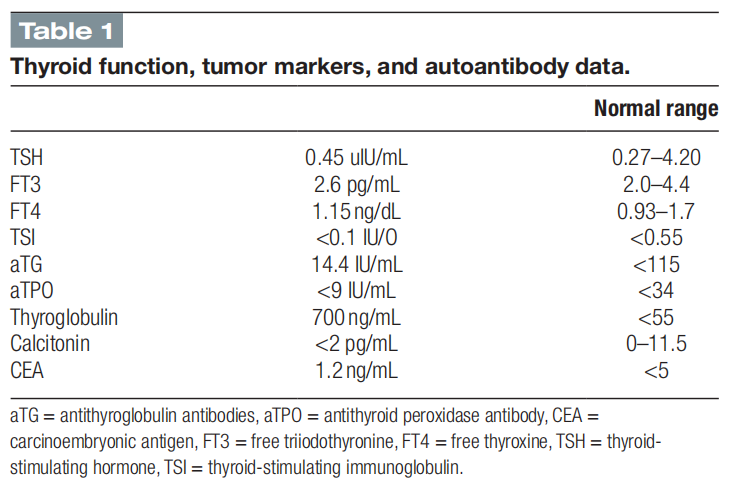
▲表1 甲状腺功能、肿瘤标志物和自身抗体数据
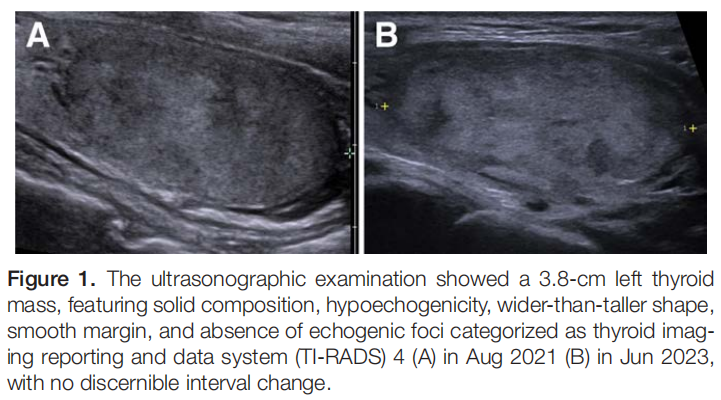
▲图1 超声检查结果
对保存于CytoRich Red细胞保存液的FNA样本进行分子遗传学检测。采用甲状腺癌分子检测试剂盒ThyroSCAN开展突变特异性定量PCR实验,检测五种单核苷酸变异(BRAF V600E、NRAS Q61R、NRAS Q61K、HRAS Q61R、HRAS Q61K)。BRAF V600E突变的循环阈值(Ct)值为 24.4,低于基于标准曲线法设定的临界值 25,判定为阳性结果,提示可能为甲状腺乳头状癌。术前颈部CT扫描显示左甲状腺叶有一 3.8 cm肿块,未发现区域性淋巴结肿大(图2)。遂行左侧腺叶切除术联合中央区淋巴结清扫术,手术过程顺利,无并发症。组织学检查显示肿瘤大小为 3.7×3.5×1.5 cm,呈微滤泡实性结构,完整包膜伴单一局灶微小包膜浸润,未见血管/淋巴管侵犯及神经侵犯,且缺乏PTC特征性核异型(如多灶性核增大、核重叠、核透明及核沟)。免疫组化染色显示BRAF(克隆号VE1)及NRAS Q61R(克隆号RBT-NRAS)均为阴性(图3)。最终病理报告确诊为微浸润性甲状腺滤泡癌,分期pT2N0M0。
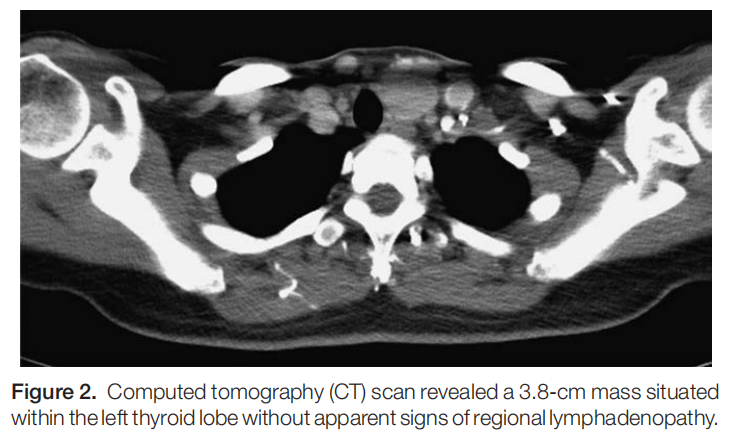
▲图2 CT扫描显示左甲状腺叶内有一个 3.8 cm的肿块,没有明显的区域淋巴结肿大的迹象
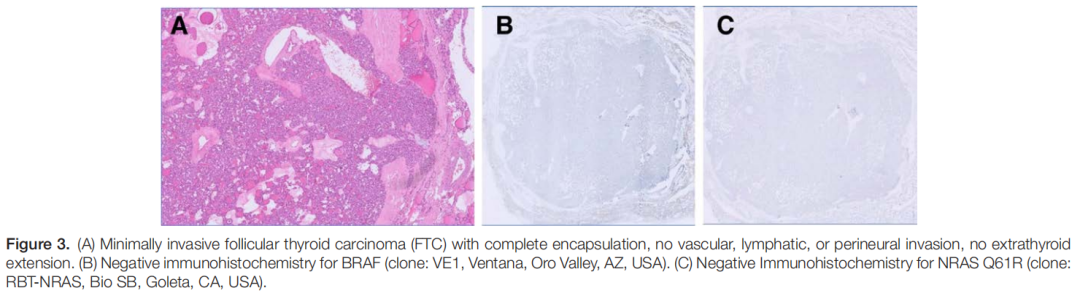
▲图3 组织学和免疫组化结果
针对术前qPCR检测与免疫组化结果的差异,研究人员对福尔马林固定石蜡包埋组织样本进行BRAF基因15号外显子Sanger测序,发现编码序列1794至1802位点存在核苷酸重复,导致蛋白质改变(V600_K601insNTV,图4)。尽管最终病理结果与初始判断存在差异,但患者仍对基于术前分子遗传学检测实施恶性肿瘤治疗表示认可。
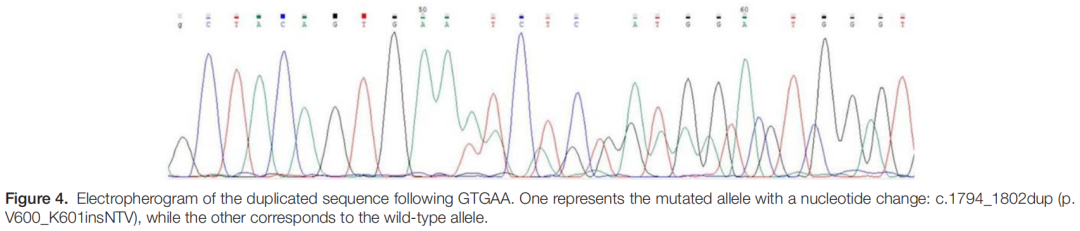
▲图4 GTGAA之后的重复序列电泳图
讨 论
本病例呈现一例不确定甲状腺结节,其细针穿刺分子检测显示BRAF V600E阳性,然而最终病理结果意外揭示为滤泡癌。对病理样本的进一步分子分析发现了罕见的BRAF V600_K601insNTV突变——该变异此前仅在 1 例滤泡亚型甲状腺乳头状癌中被报道。据研究人员所知,这是首例报道伴有BRAF V600_K601insNTV突变的滤泡癌。表2汇总了携带罕见BRAF突变的甲状腺癌流行病学特征。
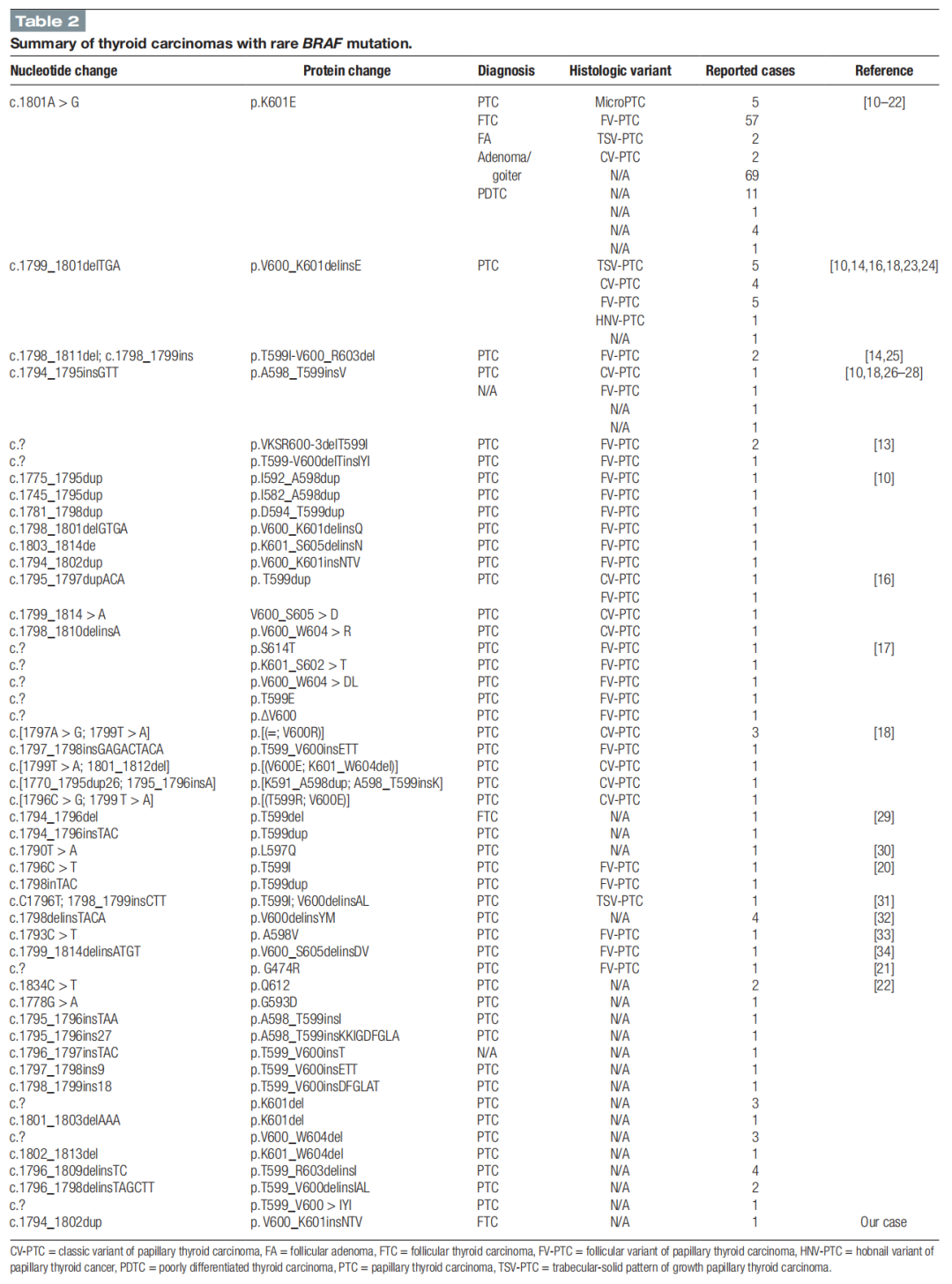
▲表2 具有罕见BRAF突变的甲状腺癌摘要
既往研究已发现多种罕见BRAF突变,其中BRAF K601E最为常见,尤其与滤泡亚型甲状腺乳头状癌相关,而V600_K601delinsE突变位列第二位。另一罕见BRAF突变G469A在甲状腺肿瘤中鲜有报道,主要见于具有甲状腺型癌形态特征的恶性卵巢甲状腺肿。现有文献表明,携带罕见BRAF突变的甲状腺癌通常表现为较低侵袭性生物学行为,包括单灶性生长、完整包膜结构、病灶局限于甲状腺内、淋巴结转移率低及诊断时较低肿瘤分期,与本病例特征相符。
甲状腺乳头状癌(PTC)的发病机制与丝裂原活化蛋白激酶(MAPK)通路密切相关,该通路在调控细胞增殖、分化及程序性死亡中发挥核心作用。在此通路中,PTC最主要的驱动突变发生于BRAF基因15号外显子,导致第600位密码子缬氨酸被谷氨酸替代,即BRAF V600E突变。此外,与BRAF V600E突变相互排斥的RAS突变同样可激活MAPK通路。尽管二者均参与MAPK通路,BRAF与RAS突变引发的信号级联激活程度存在差异:pERK1/2作为MAPK通路活性标志物,BRAF突变肿瘤中的表达水平显著高于RAS突变肿瘤。这一差异可能解释BRAF V600E与较差预后的相关性,包括更高的疾病复发率、更强的肿瘤侵袭性、甲状腺外侵犯以及局部/远处淋巴结转移倾向。相反,RAS突变常表现为低侵袭性生物学行为,多呈滤泡生长模式、包膜形成、微浸润特征及较低的复发风险。鉴于除BRAF V600E外的其他BRAF突变均表现出RAS样生物学特性,这或可解释携带罕见BRAF突变的甲状腺癌为何呈现惰性病程及滤泡亚型高发特征。虽然本病例揭示了滤泡癌中具有RAS样特性的新型BRAF突变,但仍需更多研究阐明其它通路(如磷脂酰肌醇3激酶/丝氨酸-苏氨酸蛋白激酶AKT信号通路及PAX8/过氧化物酶体增殖物激活受体γ重排)在罕见BRAF突变PTC发病机制中的作用。此外,V600_K601insNTV突变对MAPK信号通路的具体影响及其对BRAF抑制剂的敏感性仍有待探索。
分子标志物已成为处理不确定甲状腺细针穿刺(FNA)样本的重要策略,为初始手术决策提供关键依据。BRAF V600E突变在不同类型甲状腺癌中的检出率存在显著差异,该差异与检测方法及研究队列规模密切相关。在甲状腺乳头状癌(PTC)中该突变检出率为 30%-70%,未分化癌中约为 30%-40%。最新研究显示,根据 2017 版WHO分类标准,约 10% 滤泡癌(FTC)可检出BRAF V600E突变;而 2023 版WHO分类将甲状腺嗜酸细胞癌与FTC区分后,FTC中未再报道该突变。鉴于其高度特异性,临床指南建议对BRAF V600E阳性结节实施甲状腺切除术。由于BRAF突变可作为隐匿性转移的预测指标,部分学者主张对临床淋巴结阴性(cN0)病例行VI区择区性淋巴结清扫。然而,基于术前BRAF V600E检测结果实施淋巴结清扫仍存争议,主要源于对手术并发症及阳性预测值有限的顾虑。回顾本病例,中央区淋巴结清扫的必要性值得商榷,但需强调:尽管存在假阳性风险,术前细针穿刺分子检测对甲状腺恶性结节的早期干预仍具重要价值。
本研究中突变特异性qPCR检测BRAF V600E的Ct值为 24.4,接近临界值 25。虽然qPCR检测的假阳性率介于 0.08%-5.4%,本研究结果仍需进一步验证。目前BRAF V600E检测技术已显著发展,例如基于核酸探针的数字PCR技术,其灵敏度优于免疫组化和Sanger测序,可有效验证本检测结果。需注意的是,qPCR与数字PCR主要针对已知生物标志物检测,在新突变发现方面存在局限性。
本病例凸显了在甲状腺结节细针穿刺细胞学中充分评估分子遗传检测结果的必要性。尽管BRAF V600E突变通常与甲状腺乳头状癌相关,但其存在并不能排除其他类型甲状腺恶性肿瘤的可能。此外,本病例发现的罕见BRAF突变(此前未在FTC中报道)表现出与其RAS样特性相符的惰性生物学行为。
参考文献:
Lee, Po-Sheng MDa; Chen, Jui-Yu MD, PhDb,c; Pan, Li-Hsin MDd; Hwu, Chii-Min MDa,b; Hang, Jen-Fan MDb,e,f; Kuo, Chin-Sung MD, PhDa,b,*. Unveiling a rare BRAF mutation in minimally invasive follicular thyroid carcinoma: A case report. Medicine 103(34):p e39364, August 23, 2024. | DOI: 10.1097/MD.0000000000039364


本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#甲状腺癌# #甲状腺滤泡癌#
13