J Orthop Surg Res:全髋关节置换术中股骨近端骨位自然前倾的研究
2024-10-08 医路坦克 MedSci原创 发表于上海
本研究的目的是阐明全髋关节置换术(THA)中股骨近端骨结构方向与术前股骨前倾角(FA)之间的关系。
在全髋关节置换术(THA)中,植入物的适当位置对于防止撞击和脱位至关重要。传统上,虽然强调髋臼杯的定位和安全区域的建立,但联合前倾概念的引入强调了股干前倾和髋臼杯前倾的重要性。股骨干前倾作为联合前倾的一个组成部分,影响THA术后脱位率,影响双极半关节置换术后的临床结果。根据Park等人的研究,股骨干前倾与术前股骨前倾(FA)有关。因此,提前评估FA对于手术结果的成功至关重要。FA是指股骨的扭转程度,由股骨颈轴(FNA)与后髁轴投影之间的角度来定义。虽然在手术中直接观察和测量骨结构是最准确的方法,但由于无法完全暴露股骨远端,这是不可能的。因此,大多数外科医生主要依靠术前计算机断层扫描(CT)图像,通过单个横截面识别FNA和后髁轴来确定角度。然而,使用二维(2D)切片图像而不使用三维(3D)重建模型进行测量,由于将股骨的三维解剖几何形状投影到二维切片上造成扭曲,因此存在很高的误差风险。

已经提出了各种方法来解决这个问题,但它们仍然导致测量误差。Kaiser等人报道,即使对同一患者,CT测量技术也可能产生高达10º的测量差异,而Schmaranzer等人认为,在过度前倾的情况下,差异可达20º。此外,已知CT扫描期间患者体位的变化会影响测量结果。为了克服这些限制并准确评估前倾,一些机构可能会考虑使用机器人或导航系统,但这些设备的可及性因设施而异。此外,由于FA是根据股骨远端解剖结构确定的,因此CT扫描中缺少整个股骨使得无法准确测量FA。例如,对于因髋部骨折而接受髋部或骨盆CT的患者,需要做出一个具有挑战性的决定,要么在重复CT扫描期间接受额外的辐射照射以包括整个股骨以确定FA,要么在没有FA信息的情况下盲目进行手术。如果我们能从手术中遇到的解剖结构推断FA,这将极大地帮助我们克服前面提到的手术计划中的挑战。据我们所知,还没有关于这种方法的研究报道。因此,我们的目的是阐明在THA过程中遇到的股骨近端骨结构的方向与自然FA之间的关系。
方法:采用80例患者下肢计算机断层扫描图像构建三维模型。在相对于小粗隆的5,10和15mm高度处进行股骨颈切割。割颈后,将前外皮质和后外皮质与后髁线(PCL)形成的夹角分别定义为前皮质角(ACA)和后皮质角(PCA)。以FA为因变量,对剩余测量值进行单因素线性回归分析。
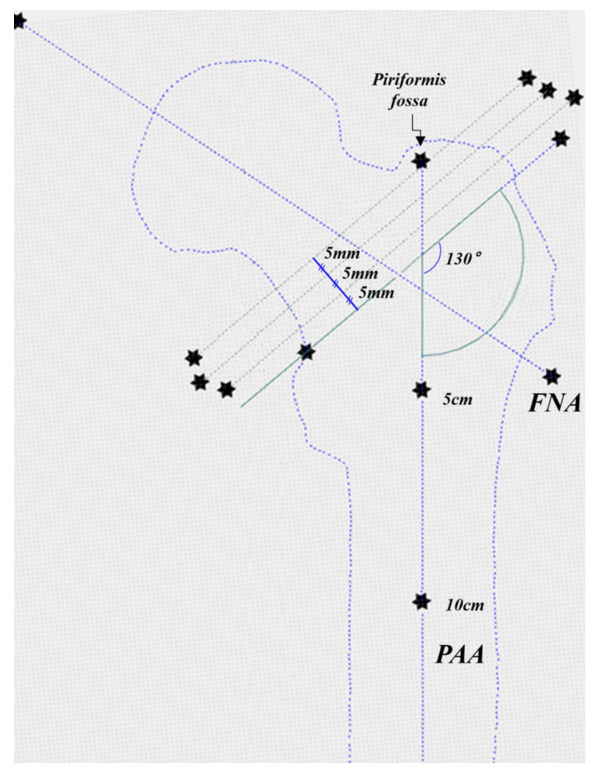
手术模拟概述。FNA,股骨颈轴;PAA,近端解剖轴
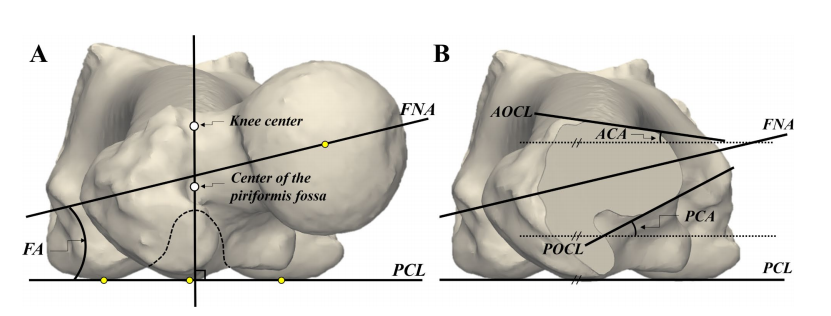
位置和测量的定义。FNA,股骨颈轴;PCL,后髁线;FA,股前倾;AOCL,前外皮层线;POCL,后外皮质线;前皮质角PCA,后皮质角
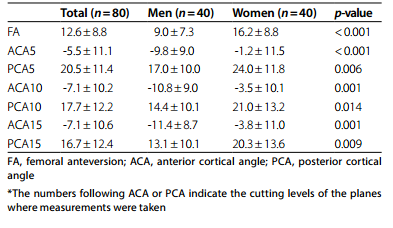
性别间测量的差异
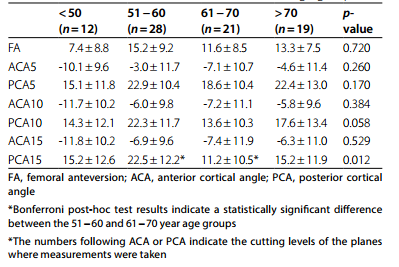
不同年龄组的测量差异
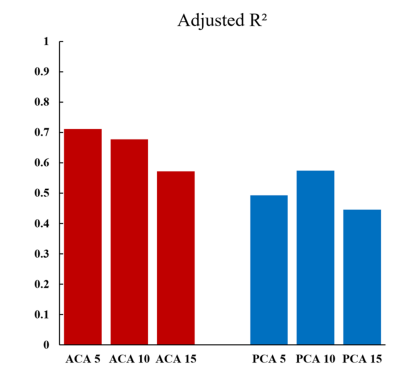
以股骨前倾为因变量进行的单变量线性回归分析调整后的R2值。ACA,前皮质角;PCL,后皮质角
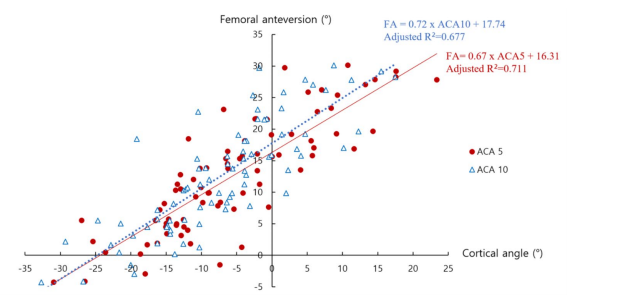
股骨前倾与术中测量的前皮质角的关系。FA,股前倾;ACA,前皮质角
结果:参与者的平均年龄为60.98±10.82岁(男性,60.50±11.36岁;女性,61.45±10.37岁)(p=0.697)。与男性相比,女性的所有皮质角和FA都更大。当按年龄组比较测量值时,没有观察到统计学上的显著差异。以FA为因变量的单变量线性回归分析显示各皮质角均有统计学意义。校正后的R2值分别为0.711 (ACA5)、0.677 (ACA10)、0.572 (ACA15)、0.493 (PCA5)、0.574 (PCA10)、0.446 (PCA15)。
结论:在无术前影像的情况下,THA术中观察股骨颈切面的前皮质角(ACA)可推断出自然FA。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#全髋关节置换术# #股骨近端骨位# #自然前倾#
79