专家论坛|王富珍:中国乙型肝炎疫苗免疫策略及接种进展
20小时前 临床肝胆病杂志 临床肝胆病杂志 发表于陕西省
本文梳理了乙型肝炎的免疫预防策略,分析了我国重点人群的HepB接种现状,并探讨了联合疫苗的应用现状及引入前景,旨在为优化免疫策略、加速实现2030年消除乙型肝炎目标提供参考。
乙型肝炎是全球范围内的重大公共卫生问题之一。第75届世界卫生大会通过的《2022—2030年全球卫生部门艾滋病、病毒性肝炎和性传播疾病行动计划》明确提出了到2030年消除病毒性肝炎公共卫生威胁的目标。在我国,经过数十年以新生儿乙型肝炎疫苗(HepB)接种为核心的综合防控策略的实施,乙型肝炎防控工作取得了显著成效。为推动我国消除病毒性肝炎目标的实现,本文梳理了乙型肝炎的免疫预防策略,分析了我国重点人群的HepB接种现状,并探讨了联合疫苗的应用现状及引入前景,旨在为优化免疫策略、加速实现2030年消除乙型肝炎目标提供参考。
1乙型肝炎流行现状
据估计,2022年全球约有2.54亿人感染乙型肝炎病毒(HBV),每年新增感染病例约123万例,因乙型肝炎相关疾病导致的死亡人数超过110万例。全球乙型肝炎表面抗原(HBsAg)流行率约为5.2%,其中西太平洋区域最高为7.1%,非洲区域次之为6.5%,而欧洲地区最低为1.1%。
中国分别于1992、2006、2014和2020年开展了4次全国病毒性肝炎血清流行病学调查,结果显示,一般人群的HBsAg流行率从1992年的9.75%降至2020年的5.86%;<5岁儿童的HBsAg流行率从1992年的9.67%大幅下降到2020年的0.30%。尽管防控成效显著,但由于慢性乙型肝炎尚无法彻底治愈,仍有大量HBV感染者存在,其中HBsAg携带者估计约为7 500万人。此外,育龄妇女中HBsAg的流行率仍保持在5%左右,母婴传播风险尚未完全消除。成人高危人群的HBV感染问题依然突出,如静脉吸毒、男男性行为人群等,这为进一步降低HBV感染率带来了严峻挑战。
2中国乙型肝炎免疫策略发展
2.1 HepB未纳入计划免疫阶段
中国于1972年开始用高速离心技术提纯HBV携带者血液中的HBsAg,并通过甲醛灭活的方式研发HepB。经过3年的研发努力,于1975年7月1日成功制备出我国首代血源性HepB。1985年,在充分验证其安全性和保护效果后,自主研发的血源性HepB通过审评,并于次年开始批量生产。随着全国新生儿HepB免疫接种工作逐步推广,1987年卫生部发布了《全国乙型肝炎血源疫苗免疫接种试行办法》,明确HepB的重点保护人群是新生儿(特别是HBsAg阳性孕妇所生新生儿),其次是儿童和其他高风险人群。从1992年起,中国在全国范围内推行0、1、6月龄3剂次的HepB接种程序,并明确规定首剂HepB由医院产科负责,HBsAg阳性母亲所生的新生儿必须在出生后24 h内完成首剂HepB接种,建立了乙型肝炎防控工作与妇幼部门的紧密合作机制。
随着基因工程技术在疫苗研发中的应用,美国默克公司在1986年成功利用酵母DNA重组技术合成HBsAg蛋白,并开始大批量生产,成为首个获批的基因工程HepB。同年,我国引进酵母DNA重组技术,并于1995年正式实现重组HepB的批量生产。同时我国自主研制的重组中华仓鼠卵巢(CHO)细胞HepB也于1996年上市使用。此后,重组HepB逐渐取代血源性HepB,到2000年我国完全停止了血源性HepB的生产。
2.2 HepB纳入计划免疫后阶段
2002年起,我国将HepB(5 μg)纳入全国儿童计划免疫范围,个人仅需支付少量的接种服务费。2005年《疫苗流通和预防接种管理条例》颁布后全国儿童全部免费接种HepB。除新生儿HepB免疫接种外,2009—2011年对1994年1月1日—2001年12月31日出生的未接种或未完成HepB全程接种的儿童实施补充接种。
2010年,中国率先提出整合的预防艾滋病、梅毒和乙型肝炎母婴传播的“三病”同防策略,将目标从单纯预防艾滋病母婴传播扩大到预防艾滋病、梅毒和乙型肝炎3种疾病,覆盖1 156个县(市、区)。同时要求HBsAg阳性产妇的新生儿,在出生后24 h内接种乙型肝炎免疫球蛋白(HBIG),并按照国家免疫规划完成3剂次HepB接种。到2015年,我国实现了全国范围的母婴传播阻断服务全覆盖。
随着HepB产品的更新迭代,2012年我国新生儿HepB替换为10 μg。我国现行的乙型肝炎免疫接种策略以《国家免疫规划疫苗儿童免疫程序说明(2021年版)》为依据,要求新生儿按“0-1-6个月”程序共接种3剂HepB,其中第1剂HepB:HBsAg阴性母亲所生新生儿在出生后24 h内尽早接种;HBsAg阳性或不详产妇所生新生儿在出生后12 h内尽早接种。HBsAg阳性或不详产妇所生新生儿体质量<2 000 g者,也应在出生后尽早接种第1剂HepB,并在婴儿满1月龄、2月龄、7月龄时按程序3剂次HepB接种;母亲为HBsAg阳性的儿童接种最后一剂HepB 1~2个月后进行HBsAg和抗-HBs检测,若发现HBsAg阴性、抗-HBs阴性或<10 mIU/ml,可再按程序免费接种3剂次HepB(图1)。
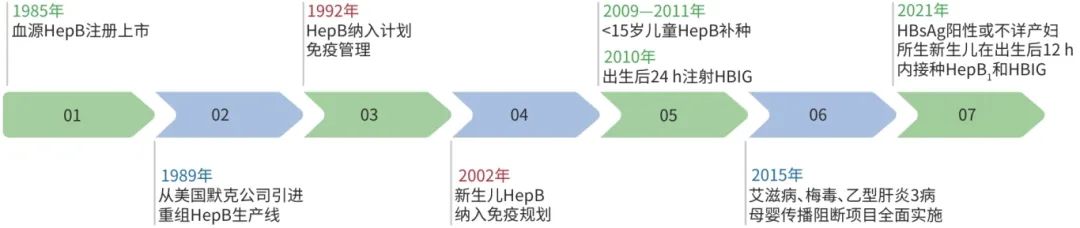
注:HepB1,第1剂HepB。
图1 中国乙型肝炎疫苗免疫策略历程
3HepB接种进展
3.1 新生儿及儿童HepB接种现状
3.1.1 接种目标
世界卫生组织(WHO)强烈建议各国将HepB纳入国家免疫规划项目,所有儿童都应该接种HepB,并在出生后24 h内及时接种首剂HepB。研究数据表明,HepB具有较好的免疫记忆和保护持久性,疫苗接种的保护可持续至少30年,无论是否存在可检测的抗-HBs;目前尚无证据表明需要在常规免疫规划中增加加强免疫针次的接种,仍需要更多的长期研究来评估HepB的终生保护作用和不同人群加强免疫的需求。WHO在2016年制定的《2016—2021年全球卫生部门病毒性肝炎战略》中,提出了“全球5岁以下儿童HBsAg流行率从2015年的1.3%降至2030年的0.1%”的具体目标:儿童HepB全程接种率和首针及时接种率均>90%的工作目标;2022年WHO进一步明确了阶段性目标:以2020年为基线,到2025年将5岁以下儿童HBsAg流行率降至0.5%,并在2030年进一步降至0.1%。
2006年,中国卫生部下发《2006—2010年全国乙型病毒性肝炎防治规划》,要求到2010年,新生儿HepB全程接种率以乡为单位,达到90%以上,新生儿首针及时接种率以县为单位,东、中、西部省区分别达到90%、80%、75%;2002年后出生的未接种HepB的儿童95%以上得到补种。在2017年新的防治规划中明确提出要继续加强疫苗接种,到2020年全国整体实现以下工作指标:儿童HepB全程接种率继续保持在95%以上,新生儿首针及时接种率继续保持在90%以上。2022年,针对WHO提出的消除乙型肝炎母婴传播的目标,国家卫生健康委员会印发的《消除艾滋病、梅毒和乙肝母婴传播行动计划(2022—2025年)》提出,到2025年,HBV感染孕产妇所生儿童首剂HepB及时接种率达到95%及以上。
3.1.2 接种进展
截至2023年底,已有190个WHO成员国在全国范围推广婴儿HepB接种,3剂次全程接种率达83%。有117个国家为新生儿出生后24 h内接种1剂HepB,全球HepB首针及时接种率为45%,其中西太平洋区域较高达79%,非洲区域仅为17%。
自2002年中国将HepB纳入儿童计划免疫,并为新生儿提供免费接种以来,HepB接种率显著提高,并长期保持在较高水平(图2)。有研究表明,对于HBeAg阳性产妇所生的新生儿,联合使用HepB和HBIG后,保护率显著提高至90%~97%,且母婴传播率已降至0.23%。有研究显示,新生儿3剂次HepB接种率已达到99.4%,尤其是HBsAg阳性母亲所生新生儿出生12 h内的接种首针HepB和HBIG,其首针及时接种率为95.6%,这直接推动了5岁以下儿童的HBsAg流行率在2020年降至0.3%,更加接近WHO提出的2030年消除目标。
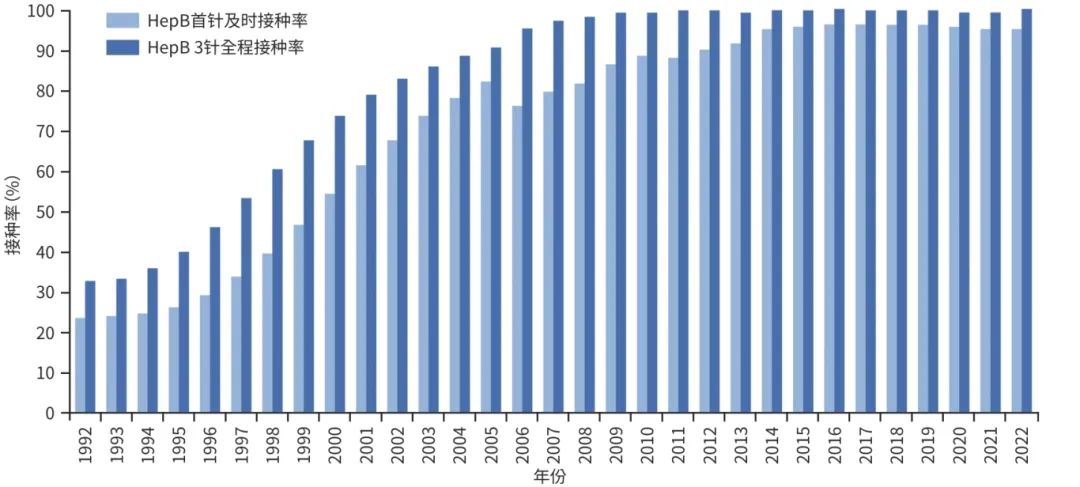
注:数据来源于2006年和2014年全国乙型肝炎血清流行病学调查数据,以及常规免疫报告数据。
图2 1992—2022年中国新生儿HepB接种率
尽管全国范围内的新生儿整体HepB接种率较高,但部分地区的接种覆盖率仍存在不足,巩固新生儿高水平HepB接种率仍是需要持续关注的工作。2020年对全国278个村的调查显示,1~14岁儿童出生后24 h内首针HepB的接种率为89%。2019—2021年3省早产儿首剂HepB的接种率仅为71.41%。上述数据表明,仍要加强对薄弱地区和高风险人群的关注,进一步提高新生儿首剂HepB的及时接种率。在地区差异方面,东、中、西部地区HepB接种覆盖存在不平衡,尤其是西部农村儿童的接种水平仍有提升空间。近年来,我国不断加强儿童常规免疫工作,西部偏远地区的免疫规划接种率进一步提高,如拉萨市2020年HepB首针及时接种率和全程接种率分别为99.2%、96.0%,已基本消除儿童HepB接种的地区差距。2024年,我国进一步优化预防接种证办理模式,将预防接种证全面纳入新生儿出生“一件事”办理,2024年底前全面实现“产科建档、产科发证、出生即享、出生即办”,这一举措将有利于进一步提升薄弱地区新生儿首针HepB接种工作。
3.2 成人HepB接种进展
3.2.1 接种目标
WHO及其他国际指南建议,在儿童常规免疫得到保障和资源可获得的情况下,可对高危人群及未免疫人群进行HepB接种,主要包括慢性乙型肝炎患者的家庭和性接触者、人类免疫缺陷病毒感染者、注射吸毒者、男男性行为者等。美国免疫实践咨询委员会最新建议将19~59岁成年人纳入HepB普遍接种范围,取消了之前成人接种疫苗需要开展风险因素评估的建议;英国和意大利也对HBV感染高风险的成年人采用了疫苗接种计划。
我国的病毒性肝炎防治规划明确提出,鼓励有条件地区逐步开展HBV感染高风险人群(医务人员、经常接触或暴露血液人员、托幼机构工作人员、器官移植患者、经常接受输血或血液制品者、免疫功能低下者、职业易发生外伤者、HBsAg阳性者家庭成员等)的HepB接种工作。天津、上海、广东、海南等部分省份已响应国家政策并陆续出台相关地方性措施。目前,我国用于成人接种的HepB主要包括啤酒酵母HepB、汉逊酵母HepB和重组CHO细胞HepB 3种,剂量分为10、20和60 μg/支,其中重组CHO细胞HepB用于HBV易感者,60 μg/支HepB可用于≥16岁初次免疫无应答人群。
3.2.2 接种进展
2020年全国乙型肝炎血清流行病学调查结果显示,由于既往感染,我国成年人HBsAg流行率仍处于较高水平。同时,成人中仍存在一定比例的HBV易感者,1~29岁人群中约35%对HBV易感。目前,由于成人HBV新发感染数据尚不清楚,我国尚未制定针对成人的HepB免疫策略,大部分地区成人HepB仍是自愿、自费接种,因此接种率远低于新生儿和儿童群体。有调查数据显示,2019年河北省18~60岁成人HepB接种率仅为14.7%;2016年浙江省20~65岁成人HepB接种率为48.9%。
此外,高风险人群的接种率也有待提高。比如,医务人员接种意愿较低,HepB全程接种率仅约为60%;吸毒人群、血液透析患者等高危人群中,疫苗接种的及时性和规范性存在一定差距。西安市的一项调查中,吸毒人群HepB的接种率仅有18.49%;北京市男男性行为人群HepB的接种率只有38.9%。总体来看,成人,特别是高风险人群的HepB接种率处于较低水平,存在显著的免疫缺口。未来,需进一步完善政策支持,优化接种服务体系,提高公众认知水平,尤其是在高风险人群中加强宣传和服务的可及性,推动HepB接种率的全面提升。
4存在问题及挑战
4.1 含HepB多联疫苗研发应用相对落后
新生儿出生后需接种的疫苗种类较多,多联疫苗的使用可减少接种次数并提高接种效率。目前市场上使用最多的含HepB多联疫苗为DTaP-HepB-IPV-Hib六联疫苗,已在110多个国家或地区获批上市,被57个国家纳入国家免疫规划,其安全性和有效性已通过临床试验数据和现实观察得到证明。WHO的立场文件推荐婴儿接种3剂HepB,包括1剂出生剂次单苗,和2剂单价疫苗或含HepB的联合疫苗(与第1和第3剂百白破疫苗同时接种);或接种4剂HepB,包括1剂出生剂次单苗,和3剂单价疫苗或含HepB的联合疫苗(与3剂百白破疫苗同时接种)。将DTaP-HepB-IPV-Hib纳入免疫规划的国家普遍采用3剂联合疫苗接种方案,但是否接种出生剂次HepB单苗及接种时间各不相同。
我国虽然已有五联疫苗(DTaP-IPV-Hib)、四联疫苗(DTaP-Hib)等联合疫苗上市,但尚无含HepB的多联疫苗,目前乙型肝炎免疫预防全部使用HepB单苗。我国多联疫苗的开发和生产方面仍处于初步阶段,面临着技术障碍、监管和竞争压力等诸多问题。国内机构在研多联疫苗无含HepB多联疫苗产品,与国际水平差距显著。
4.2 成人HepB接种的挑战
目前我国尚未制定明确的成人HepB免疫策略,对于是否应在成人中普遍接种还是仅针对高危人群接种,仍有待讨论。鉴于我国人口基数庞大,且成人既往感染水平较高,成人新发感染数据尚不清楚,在成人中普遍接种HepB面临巨大的实施难度,且难以实现良好的成本效益,因而优先在高危人群中推广HepB接种是较为现实的选择,也是目前多数国家采取的免疫策略。然而,我国在高危人群HepB接种方面仍存在诸多问题。首先,现有乙型肝炎疾病检测数据无法有效评估成人HBV新发感染水平,普通成人HBV感染风险及传播危险因素等研究数据缺乏;其次,我国定义的乙型肝炎高危人群范围与WHO立场文件的规定基本一致,但相关的本土流行病学数据、HepB免疫持久性的研究数据相对较少。因而,有必要继续深入开展相关的研究,获取更多高质量的本土数据,为科学制定适合我国国情的高危人群HepB接种技术指南与建议提供循证依据。
5未来展望
当前,我国在乙型肝炎防控工作中已取得显著成效,但随着流行形势的变化,免疫策略仍需持续优化以适应全面覆盖与精准防控的需求。这些问题表明,现有的免疫策略在覆盖范围、重点人群保护及接种效率提升等方面仍有改进空间。为进一步降低HBV新发感染,在坚持新生儿HepB常规免疫的基础上,逐步扩大接种覆盖范围,将重点人群的免疫接种纳入防控策略,例如医务人员、经常接触血液或血液制品的人员、免疫功能低下者和器官移植者等高危人群。同时,应加快含HepB多联疫苗的研发或引入,进一步优化接种流程和提升接种效率。
全文下载
https://www.lcgdbzz.org/cn/article/doi/10.12449/JCp50203


本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#乙型肝炎# #乙型肝炎疫苗#
5