【论著】颅内静脉窦血栓形成伴早发性癫痫发作的危险因素及预后分析
2024-07-15 中国脑血管病杂志 中国脑血管病杂志 发表于上海
对于妊娠/产褥期女性、偏瘫以及影像学出现颅内出血的CVST患者,需警惕CVST发生后14d内出现癫痫发作的风险,CVST伴早发性癫痫发作预后较无早发性癫痫发作的患者预后差。
摘要:目的分析颅内静脉窦血栓形成(CVST)伴早发性癫痫发作的危险因素及其预后。方法回顾性连续纳入2011年8月至2022年11月中国医科大学附属盛京医院神经内科及神经外科收治的163例CVST患者,根据其确诊CVST后14d内是否并发癫痫发作,将患者分为早发性癫痫发作组(42例)和非早发性癫痫发作组(121例)。收集两组患者的一般临床资料、影像学资料及实验室检查结果、治疗方案等,其中一般临床资料包括性别、年龄、可疑病因[感染(如乳突炎、中耳炎、鼻窦炎等)、口服避孕药/雌激素、妊娠/产褥期、贫血及其他可导致血液成分改变的因素、高同型半胱氨酸血症]、临床表现[包括头痛、头晕、意识障碍、恶心呕吐、肢体麻木、偏瘫、耳鸣、失语、复视、精神异常、反应迟钝、孤立性颅内高压(视乳头水肿)等];影像学资料包括CVST累及静脉窦部位、累及多个静脉窦(累及≥2个静脉窦)以及颅内实质病变情况(合并颅内出血、静脉性脑梗死、蛛网膜下腔出血)。所有患者入院第2天进行D-二聚体水平检测;对出现颅内压增高征患者行腰椎穿刺术检查,并测定脑脊液压力,将脑脊液压力>180mmH2O定义为脑脊液压力升高。所有患者行单纯抗凝治疗或抗凝联合血管内治疗。出院后2个月开始对患者进行电话随访,并采用改良Rankin量表(mRS)评估患者预后情况(将mRS评分≤2分为定义为预后良好,mRS评分>2分定义为预后不良),统计患者病死率。对比两组的临床资料、影像学资料、实验室检查结果、治疗情况及随访结果等;将单因素分析中P<0.05的相关变量纳入多因素Logistic回归模型中,分析CVST并发早发性癫痫发作的独立危险因素。结果(1)与非早发性癫痫发作组比较,早发性癫痫发作组妊娠/产褥期女性占比更高(33.3%比13.2%,P=0.004),偏瘫比例更高(23.8%比6.6%,P=0.005),CVST影像学颅内出血者占比更高(40.5%比13.2%,P<0.01),差异均有统计学意义。余两组基线临床资料、影像学资料及实验室结果等比较差异均无统计学意义(均P>0.05)。(2)进一步进行多因素Logistic回归分析显示,妊娠/产褥期(OR=4.854,95%CI:1.917~12.290,P=0.001)、偏瘫(OR=3.871, 95%CI:1.246~12.028, P=0.019)及颅内出血(OR=5.005, 95%CI:2.038~12.288,P< 0.01)为CVST伴早发性癫痫发作的独立危险因素。(3)早发性癫痫发作组死亡患者3例(7.1%),非早发性癫痫发作组死亡患者6例(5.0%),两组死亡患者比例差异无统计学意义(P=0.887)。早发性癫痫发作组预后良好患者比例低于非早发性癫痫组(81.0%比92.6%),组间差异有统计学意义(P=0.043)。行单纯抗凝治疗患者中,非早发性癫痫发作组预后良好率(99/106,93.4%)高于早发性癫痫发作组(32/40,80.0%),差异有统计学意义(P=0.029)。结论对于妊娠/产褥期女性、偏瘫以及影像学出现颅内出血的CVST患者,需警惕CVST发生后14d内出现癫痫发作的风险,CVST伴早发性癫痫发作预后较无早发性癫痫发作的患者预后差。
颅内静脉窦血栓形成(cerebral venous sinus thrombosis, CVST)是由于各种病因引起的脑血液回流受阻或脑脊液循环障碍导致的以颅内高压和局灶性脑损害为特征的一类脑静脉系统疾病。癫痫发作为CVST常见的临床表现之一,CVST患者中癫痫发生率为30%~40%,与动脉性卒中相比,癫痫在CVST中更为常见。根据癫痫发作时间在CVST病程中的不同,可将CVST中癫痫发作分为早发性癫痫(即发生在确诊CVST后2周内)和晚发性癫痫(发生在确诊CVST后2周以上)。研究显示,合并癫痫发作是CVST患者短期死亡的重要危险因素,伴有癫痫发作的CVST患者的病死率是无癫痫发作患者的3倍。因此,对于CVST伴早发性癫痫发作的危险因素、治疗方案及其对预后的影响的研究尤为重要。本研究通过回顾性分析CVST伴早发性癫痫发作患者的临床资料,并与非早发性癫痫发作CVST患者的临床资料进行对比,总结CVST伴早发性癫痫发作患者的临床特征,并分析CVST伴早发性癫痫发作的独立危险因素以及针对CVST的不同治疗方案对此类患者预后的影响,旨在进一步提高临床医师对CVST合并早发性癫痫发作的认识,从而在临床工作中能够早期识别存在癫痫发作风险的CVST患者,在疾病早期对患者进行适当干预,改善患者预后。
1 对象与方法
1.1 对象
回顾性连续纳入2011年8月至2022年11月中国医科大学附属盛京医院神经内科及神经外科收治的163例CVST患者,根据其确诊CVST后14d内是否并发癫痫发作,将患者分为早发性癫痫发作组和非早发性癫痫发作组。
纳入标准:(1)CVST诊断符合《中国颅内静脉血栓形成诊断和治疗指南2019》标准;(2)年龄≥14岁;(3)经影像学[MRI+MR静脉成像(MRV)]证实存在颅内静脉窦血栓者;(4)病历资料完整。
排除标准:(1)其他原因所致癫痫发作;(2)既往有癫痫病史或有癫痫家族史;(3)失访。
1.2 研究方法
收集两组患者的一般临床资料、影像学资料及实验室检查结果、治疗方案等,其中一般临床资料包括性别、年龄、可疑病因[感染(如乳突炎、中耳炎、鼻窦炎等)、口服避孕药/雌激素、妊娠/产褥期、贫血(血红蛋白:成年男性<130g/L,成年女性<110g/L)及其他可导致血液成分改变的因素、高同型半胱氨酸血症]、临床表现[包括头痛、头晕、意识障碍、恶心呕吐、肢体麻木、偏瘫、耳鸣、失语、复视、精神异常、反应迟钝、孤立性颅内高压(视乳头水肿)等];影像学资料包括CVST累及静脉窦部位、累及多个静脉窦(累及≥2个静脉窦)以及颅内实质病变情况(颅内出血、静脉性脑梗死、蛛网膜下腔出血)。所有患者入院第2天进行D-二聚体水平(正常值:0~252μg/L)检测,并将D-二聚体升高定义为D-二聚体>252μg/L;对出现颅内压增高征(如头痛性质为胀痛或剧痛、喷射性呕吐、视乳头水肿)患者行腰椎穿刺术检查,并测定脑脊液压力(成人正常值:80~180mmH2O),将脑脊液压力>180mmH2O定义为脑脊液压力升高。为排除脱水药物对患者颅内压的影响,患者在使用甘露醇等脱水药物后6h行腰椎穿刺术。
CVST的治疗主要包括抗凝治疗、血管内治疗及对证治疗。所有患者一经确诊,除外禁忌证(如严重出血倾向、严重脏器功能损害及围手术期抗凝禁忌)后给予常规抗凝治疗,抗凝时间可持续1~4周,若治疗2~3周后患者治疗效果不佳(如患者临床症状未见好转、症状加重、出现新发症状、影像学累及静脉窦较前增多或出现新的脑实质病变),则考虑行血管内治疗。本研究主要收集针对CVST这一原发病的治疗方法,即单纯抗凝治疗及抗凝联合血管内治疗。
患者出院后2个月开始进行电话随访,并采用改良Rankin量表(mRS)评估患者预后情况,统计患者病死率。mRS评分范围为0~6分:0分,完全无症状;1分,有症状但无残疾;2分,轻微残疾,能完成日常个人活动且无需他人帮助;3分,中度残疾,需要他人协助进行日常活动,行走不需协助;4分,重度残疾,需要他人协助才能行走;5分,严重残疾,不能行走,卧床,需要持续护理;6分,死亡。将mRS评分≤2分定义为预后良好,mRS评分>2分定义为预后不良。统计患者出院至症状(入院主诉症状)消失(mRS评分0分)、出院至病情无变化(mRS评分为1、2、3、4或5分持续12个月)及出院至死亡(mRS评分6分)时间,其中将出院至病情稳定按照mRS评分持续为1~2分和3~5分分别统计,并比较两组患者不同终点随访时间之间的差异。
对比两组的临床资料、影像学资料、实验室检查结果、治疗方案及随访结果,分析影响CVST患者早发性癫痫发作的独立危险因素及其预后。
1.3 影像学检查方法
MR扫描采用美国GE Medical Systems公司生产的SIGNA3.0T超导性磁共振仪。患者取仰卧位。MR采用自旋回波序列,包括矢状位及横轴位T1加权成像、T2加权成像、液体衰减反转恢复及扩散加权成像。MRV图像采用相位对比法。
1.4 统计学分析
采用SPSS26.0软件对所有数据进行统计学处理。采用Kolmogorov-Smirnov(K-S)检验对计量资料进行正态性检验,符合正态分布的计量资料以x-±s表示,组间比较采用t检验;不符合正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-Whitney U检验;计数资料采用例和百分比[例(%)]表示,组间比较采用χ2检验或Fisher确切概率法。将单因素分析中P<0.05的相关变量纳入多因素Logistic回归模型中,分析CVST并发早发性癫痫发作的独立危险因素。以P<0.05为差异有统计学意义。
2 结果
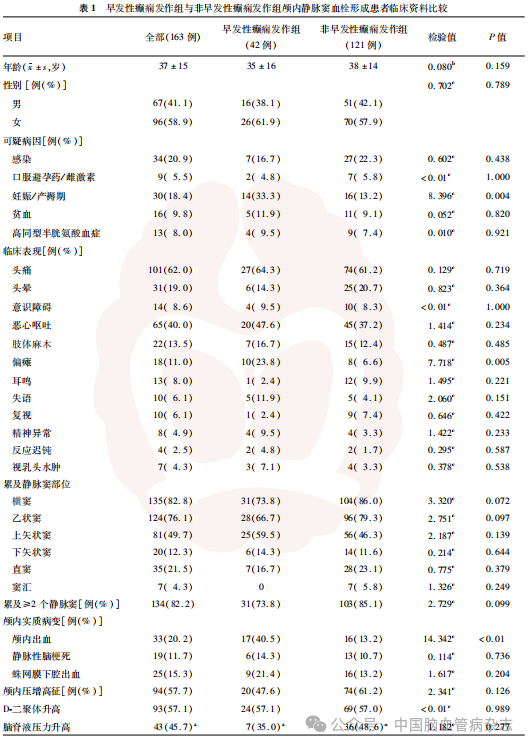
共纳入163例患者,男67例(41.1%),女96例(58.9%),年龄15~78岁,平均(37±15)岁。其中早发性癫痫发作组42例(25.8%),年龄14~78岁,平均(35±16)岁,男女比例为1∶1.625;非早发性癫痫发作组121例(74.2%),年龄14~74岁,平均(38±14)岁,男女比例为1∶1.37。
所有患者经MRI+MRV确诊并进行抗凝治疗,其中17例(10.4%)患者抗凝治疗效果不佳,行血管内治疗(早发性癫痫发作组2例,非早发性癫痫发作组15例)。
2.1 一般临床资料比较
与非早发性癫痫发作组比较,早发性癫痫发作组妊娠/产褥期女性占比更高(33.3%比13.2%,P=0.004),合并偏瘫比例更高(23.8%比6.6%,P=0.005),CVST影像学合并颅内出血者占比更高(40.5%比13.2%,P<0.01),差异均有统计学意义。余两组基线临床资料、影像学资料及实验室检查结果等比较差异均无统计学意义(均P>0.05)。见表1。
2.2 CVST伴早发性癫痫发作危险因素的Logistic回归分析
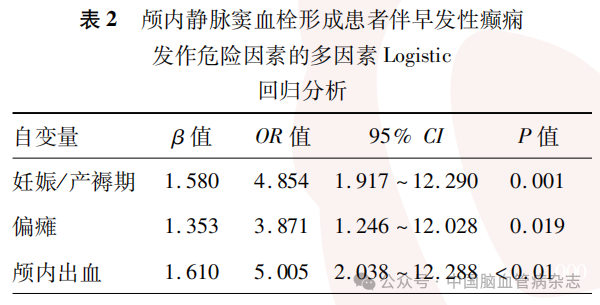
将单因素分析中基线资料差异有统计学意义的相关变量纳入多因素Logistic回归模型中,分析CVST伴早发性癫痫发作的独立危险因素。其中因变量早发性癫痫发作赋值为1;自变量处于妊娠/产褥期赋值为1,出现偏瘫赋值为1,影像学有颅内出血赋值为1;未出现上述情况均赋值为0。结果显示,妊娠/产褥期(OR=4.854,95% CI:1.917~12.290,P=0.001)、合并偏瘫(OR=3.871,95% CI:1.246~12.028,P= 0.019)及合并颅内出血(OR=5.005,95% CI:2.038~12.288, P<0.01)为CVST伴早发性癫痫发作的独立危险因素。见表2。
2.3 治疗及预后
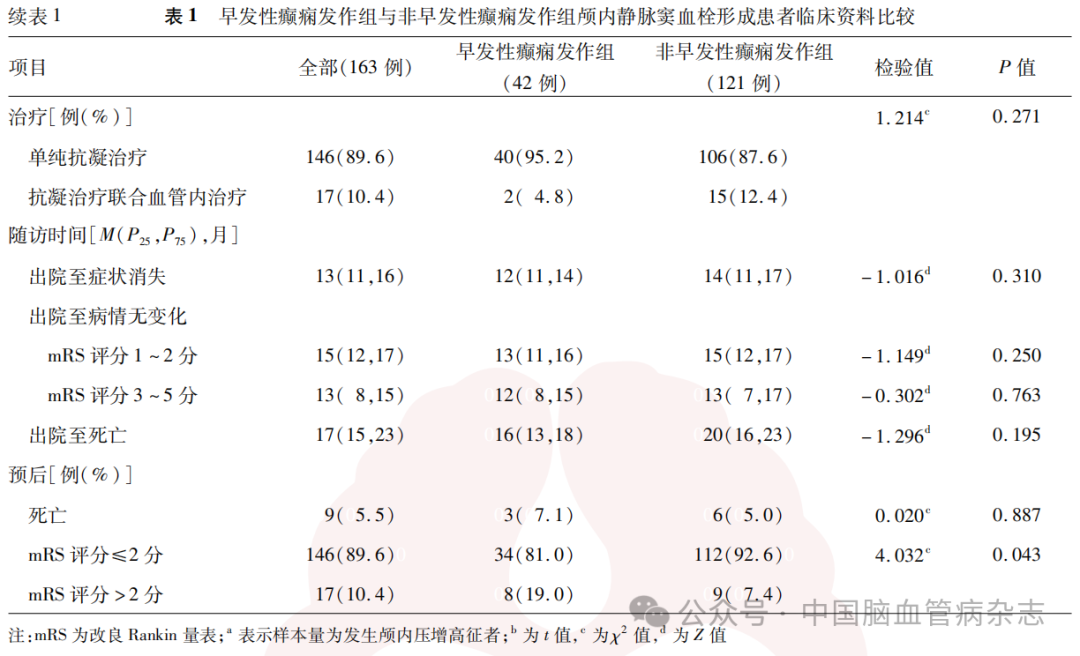
所有患者随访时间为2~55个月,中位随访时间15(12,21)个月。两组患者出院至症状消失、出院至病情无变化、出院至死亡时间差异均无统计学意义(均P>0.05)。随访结果显示,早发性癫痫发作组预后良好患者比例低于非早发性癫痫发作组(81.0%比92.6%),组间差异有统计学意义(P=0.043)。早发性癫痫发作组死亡患者3例(7.1%),非早发性癫痫发作组死亡患者6例(5.0%),两组患者死亡比例差异无统计学意义(P=0.887)。见表1。
两组接受单纯抗凝治疗的比例差异无统计学意义(P=0.271)。行单纯抗凝治疗患者中,早发性癫痫发作组预后良好比例(32/40,80.0%)低于非早发性癫痫发作组(99/106,93.4%),差异有统计学意义(χ2=4.294,P=0.029)。
早发性癫痫发作组中接受抗凝联合血管内治疗者2例,其中1例患者出院后3个月转归良好(mRS评分≤2分),1例患者出院后7个月转归良好;非早发性癫痫发作组接受抗凝联合血管内治疗者15例,其中13例患者预后良好,2例患者预后不良。
3 讨论
CVST为一类罕见脑血管疾病,其临床表现多变且不典型。癫痫发作是CVST患者急性期最常见的症状之一,且发作时间及严重程度不等,严重者可危及患者生命。因此,积极寻找CVST伴早发性癫痫发作的危险因素,对潜在的癫痫发作CVST患者进行早期识别、及时干预尤为重要。
关于CVST伴早发性癫痫发作的危险因素,目前尚无统一观点。研究显示,CVST在女性中更为常见,发病率约为2.80万/10万。这可能与女性口服雌激素(如避孕药物、雌激素替代药物等)导致血液成分发生改变、妊娠及产后的凝血及抗凝系统发生变化等因素有关。既往研究多提示,妊娠/产褥期为CVST的高危因素,但对于其是否会增加早期癫痫发作风险尚无统一结论。本研究结果表明,早发性癫痫发作组与非早发性癫痫发作组CVST患者妊娠/产褥期患者比例差异有统计学意义(P=0.004),且妊娠/产褥期为CVST伴早发性癫痫发作的独立危险因素(OR=4.854,95% CI:1.917~12.290, P=0.001),这说明妊娠/产褥期的CVST患者可能更容易出现早发性癫痫发作。但在口服避孕药/雌激素方面,早发性癫痫发作组(2例,4.8%)与非早发性癫痫发作组(7例,5.8%)差异无统计学意义,可能是由于本研究纳入的患者中口服避孕药/雌激素的患者样本量较少,未来仍需大样本、多中心、主要针对育龄期女性CVST患者的研究,以明确口服避孕药/雌激素是否为CVST伴早发性癫痫发作的危险因素。
CVST常见的临床表现包括头痛、呕吐、局灶性神经功能缺损(如偏瘫、视力障碍、复视)和脑病(如癫痫、意识障碍)。本研究结果显示,CVST伴早发性癫痫发作最常见的表现为头痛(64.3%),其次为恶心呕吐(47.6%)及偏瘫(23.8%)。此外,本研究结果表明,早发性癫痫发作组表现为偏瘫患者的比例高于非早发性癫痫发作组,差异有统计学意义(P=0.005);进一步进行多因素Logistic回归分析显示,临床表现伴有偏瘫为CVST伴早发性癫痫发作的独立危险因素(OR=3.871,95% CI:1.246~12.028,P= 0.019),这可能是由于癫痫发作与运动皮质及其周围皮质的损伤有关。
近年来,影像学技术的发展使得CVST的诊断率得以提高。MRV是诊断CVST最常用的影像学手段。大多数情况下,MRI与MRV联合应用可以确诊CVST,目前被认为是诊断CVST的最佳手段。DSA是诊断CVST的“金标准”,但因有创性限制了其普遍应用,一般在其他检查无法确诊或施行血管内介入治疗时行DSA。本研究中,所有患者经MRI+MRV确诊CVST,其中部分患者实施血管内治疗同时行DSA。本研究结果显示,早性癫痫发作组患者影像学颅内出血比例高于非早发性癫痫发作组,且组间差异有统计学意义(P<0.01),多因素Logistic回归分析结果显示,颅内出血为CVST伴早发性癫痫发作的独立危险因素(OR=5.005,95% CI: 2.038~12.288, P<0.01),提示对于合并颅内出血的CVST患者,应高度警惕早发性癫痫的发生,这与既往研究结果一致。CVST合并颅内出血导致癫痫发作的机制尚不清楚,有研究通过建立小鼠局灶性癫痫模型发现,血液代谢物如含铁血黄素可能引起局灶性大脑刺激,进而导致癫痫发作。此外,一项纳入112例CVST伴早发性(确诊14d内)癫痫发作患者的研究结果显示,上矢状窦血栓形成是CVST伴早发性癫痫发作的独立危险因素(OR=3.98,95% CI:1.58~9.98,P= 0.003)。这可能与上矢状窦解剖学特点有关,上矢状窦主要收集大脑浅静脉的血液,其闭塞可导致额、顶、枕叶等皮质受累,容易形成癫痫网络,且上矢状窦血栓形成可严重影响脑脊液吸收使颅内压增高,从而导致继发局灶性或全身性癫痫发作。但本研究未证明上矢状窦血栓形成与CVST伴早发性癫痫发作有相关性,未来仍需大样本、多中心研究,来明确上矢状窦血栓形成与CVST伴早发性癫痫发作的关系。
除上述影像学检查外,本研究CVST患者入院后常规进行D-二聚体水平检测。有研究认为,D-二聚体可作为CVST辅助诊断的重要指标之一,D-二聚体升高对CVST诊断的平均敏感度为93.9%,特异度为89.7%,且D-二聚体升高对于鉴别血栓性与非血栓性静脉窦局部狭窄也有帮助。本研究显示,早发性癫痫发作组与非早发性癫痫发作组D-二聚体升高比例差异无统计学意义(P=0.989),说明D-二聚体可能在预测CVST是否伴有早发性癫痫发作上缺乏特异性。CVST患者可伴有颅内压增高征,不同患者颅内压升高程度不同,可通过腰椎穿刺术测量脑脊液压力。本研究中,两组患者共94例(57.7%)患者行腰椎穿刺术,结果显示,脑脊液压力升高者43例(45.7%),其中早发性癫痫发作组7例(35.0%),非早发性癫痫发作组36例(48.6%),组间脑脊液升高比例差异无统计学意义(P=0.277)。因此,颅内压对于预测CVST是否伴早发性癫痫发作可能缺乏特异性。此外,本研究在对患者使用甘露醇等脱水药物6h后行腰椎穿刺术,以尽可能排除脱水药物对脑脊液检测结果产生影响,但可能仍存在一定的局限性,在未来研究中应在患者入院后使用脱水药物前即完成腰椎穿刺术检查,以明确颅内压增高与CVST伴早发性癫痫发作风险的相关性。
CVST的主要治疗包括抗凝治疗、血管内治疗以及对症治疗。目前国内外指南均推荐抗凝治疗为一线治疗。一项纳入59例CVST患者的研究,根据治疗方案不同,将患者分为低分子肝素抗凝治疗组(30例)及安慰剂治疗组(29例),结果显示,抗凝治疗组患者未见新增出血病灶或原有病灶扩大;其中治疗前CT平扫提示有颅内出血的29例患者中6例患者死亡,但均与新发或增大的颅内出血病灶无关;且在该亚组中,15例患者接受低分子肝素治疗,14例患者接受安慰剂治疗,治疗3周后低分子肝素抗凝治疗者中有5例预后较差(mRS评分>2分),安慰剂治疗组中有6例预后较差,组间差异有统计学意义(P<0.05)。这表明,即使在存在颅内出血的情况下,抗凝治疗也不会增加CVST患者的颅内外出血风险。因此,CVST伴颅内出血并非抗凝治疗的绝对禁忌证。若患者在积极抗凝治疗后病情仍有进展,则可考虑行血管内治疗。本研究中,所有患者一经确诊,排除抗凝禁忌证后,均予以抗凝治疗,结果显示,非早发性癫痫发作组预后良好患者比例高于早发性癫痫发作组,组间差异有统计学意义(P=0.043),这一结果在接受单纯抗凝治疗的患者[早发性癫痫发作组接受单纯抗凝治疗后预后良好者32例(80.0%),非早发性癫痫发作组接受单纯抗凝治疗预后良好者99例(93.4%),P=0.029]中也得以体现,提示不伴有早发性癫痫发作的CVST患者的预后较伴有早发性癫痫发作的患者更好,即使在两组患者均积极给予抗凝治疗的前提下,可能仍无法逆转早发性癫痫发作给CVST患者带来的不良后果。本研究中联合血管内治疗患者数较少,未来仍需进一步大样本、多中心的研究,明确联合血管内治疗对于CVST伴早发性癫痫发作的疗效。除上述针对CVST这一原发病的治疗外,在临床工作中,还需根据患者临床表现个体化选择对症治疗方案。
此外,本研究还对两组患者不同随访终点的中位时间进行了分析,结果显示两组患者出院至症状消失、病情稳定及死亡时间的差异均无统计学意义(均P>0.05),说明伴有早发性癫痫发作可能不会影响CVST患者恢复时间。但本研究为回顾性研究,且时间跨度较长,可能导致结果存在一定偏倚,未来仍需进一步的研究,明确CVST伴早发性癫痫发作是否影响患者恢复时间。
综上所述,妊娠/产褥期、临床表现合并偏瘫及影像学合并颅内出血为CVST伴早发性癫痫发作的独立危险因素。当CVST患者有上述病因、临床表现及影像学特点时,应高度警惕患者早发性癫痫发作,对此类有潜在风险的患者,应高度重视,及时干预。目前认为,抗凝是针对CVST这一原发病的一线治疗,因此,在排除禁忌证后应尽早给予抗凝治疗,单纯抗凝治疗效果不佳如患者临床症状未见好转、症状加重、出现新发症状、影像学累及静脉窦较前增多或出现新的脑实质病变患者,应及时考虑血管内治疗。由于本研究为回顾性研究,样本量较小且随访时间跨度大,无法对患者的癫痫发作类型进行明确分类,未来仍需大样本、多中心研究,进一步明确CVST与不同类型癫痫发作之间的关系,以及单纯抗凝治疗和血管内治疗与CVST合并早发性癫痫发作患者预后之间的关系。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#颅内静脉窦血栓形成# #CVST# #早发性癫痫#
43