急性心衰的容量管理(24年心衰指南)
2025-03-14 心血管时间 心血管时间 发表于陕西省
容量管理是急性心衰治疗关键。指南建议限制液体摄入、维持水负平衡。通过临床评估、辅助检查准确判断容量状态,采用限液、利尿、超滤等策略。同时需处理利尿剂抵抗、电解质紊乱、肾功能恶化等问题。
前言
容量管理是急性心衰治疗的关键环节。急性心衰患者会因水钠潴留而表现出肺淤血、体循环淤血及外周水肿等症状。恰当的容量管理不仅可以缓解患者症状,还能减少并发症,降低住院死亡率。
指南回顾:急性心衰的容量管理
根据《中国心力衰竭诊断和治疗指南2024》,急性心衰的容量管理部分建议如下:
"肺淤血、体循环淤血及水肿明显者应严格限制饮水量和静脉输液速度。不合并明显低血容量因素(如大出血、严重脱水、大汗淋漓等)者,每日摄入液体量一般宜在1500 ml以内,不要超过2000 ml。保持每日出入量负平衡约500 ml,严重水肿者水负平衡为1000~2000 ml/d,甚至可达3000~5000 ml/d,以减少水钠潴留,缓解症状。3~5 d后,如肺循环和体循环淤血明显消退,应减少水负平衡量,逐渐过渡到出入量大体平衡。在负平衡下应注意防止发生低血容量、低钾血症和低钠血症等。"
虽然比较简短,这段内容描述了急性心衰容量管理的基本原则,包括限制液体摄入、维持合理的水负平衡以及后期管理注意事项。
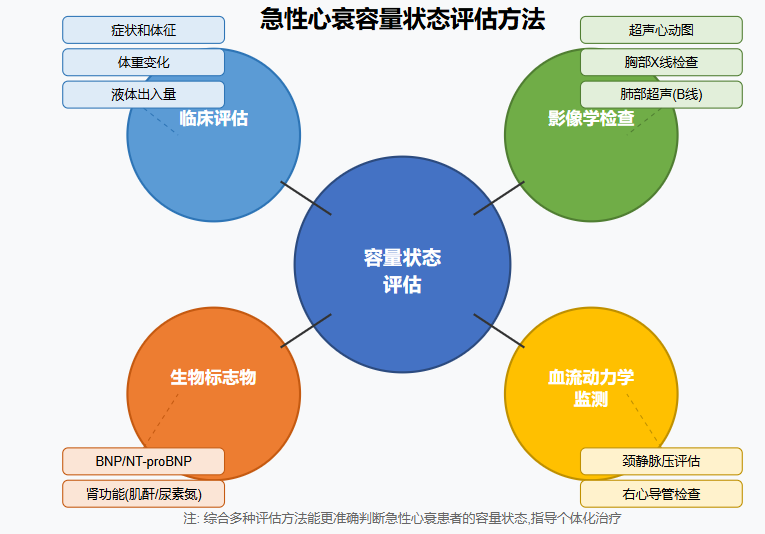
容量负荷评估:容量管理的基础
准确评估患者的容量状态是制定合理容量管理策略的前提。临床上常用以下方法评估容量负荷:
1. 临床评估
临床评估是最基础、最常用的方法,主要通过以下指标进行评估:
-
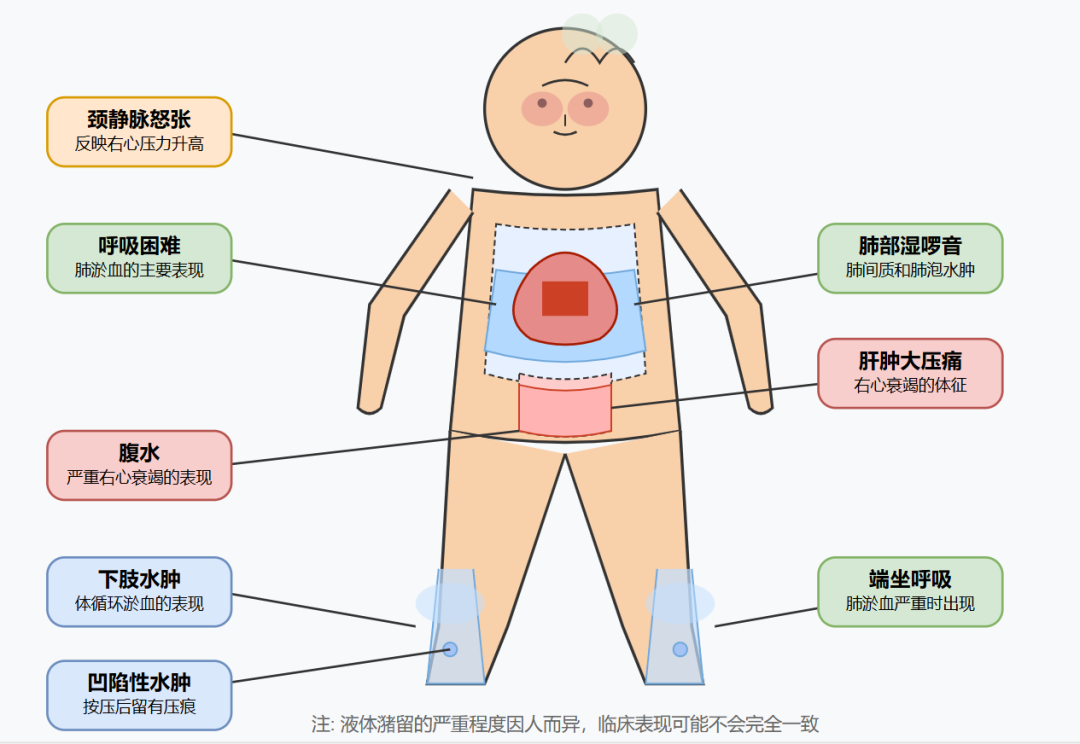
症状和体征:患者的呼吸困难程度、端坐呼吸、夜间阵发性呼吸困难等症状,以及水肿、颈静脉怒张、肺部湿啰音、肝颈静脉回流征等体征
-
体重变化:短期内体重快速增加(如3天内增加2kg以上)往往提示液体潴留
-
每日出入量:准确记录患者每日的液体入量和出量,是评估容量平衡的重要依据
请欣赏笔者的灵魂画作
2. 辅助检查
-
生物标志物:BNP或NT-proBNP是反映容量负荷的敏感指标,其水平与心衰严重程度及预后密切相关
-
胸部影像学:肺淤血的X线表现包括肺纹理增粗、Kerley B线、肺纹理呈蝴蝶状分布等
-
超声心动图:可评估心腔大小、左室功能、瓣膜功能、右心功能等
-
肺部超声:B线("彗星尾征")增多提示肺间质水肿,是评估肺淤血的敏感指标
-
颈静脉压测定:颈静脉压升高提示右心压力升高和体循环淤血
-
有创血流动力学监测:在某些情况下,可考虑右心导管评估肺毛细血管楔压(PCWP)、肺动脉压、心输出量等参数
容量管理的治疗策略
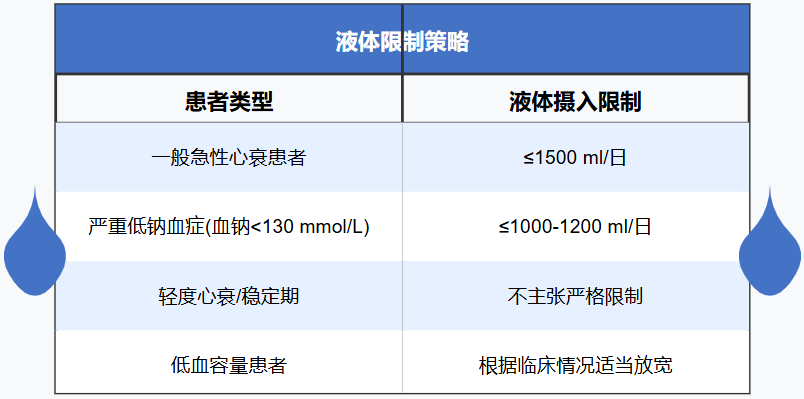
1. 液体摄入限制
根据指南建议,急性心衰患者每日液体摄入量应控制在1500 ml以内,且不超过2000 ml。对于严重低钠血症(<130 mmol/L)患者,水摄入量应进一步限制在<1000-1200 ml/d。
临床实践提示:
-
向患者及家属详细解释液体限制的必要性
-
建议患者使用小杯子饮水,细嚼慢咽
-
指导患者均衡分配全天液体摄入量
-
提醒记录所有液体摄入,包括药物、汤、果汁等
2. 利尿策略
利尿剂是急性心衰容量管理的核心药物。《中国心力衰竭诊断和治疗指南2024》中推荐:
"有液体潴留证据的急性心衰患者均应使用利尿剂(Ⅰ,B)。首选静脉襻利尿剂,应及早应用。"
主要包括以下策略:
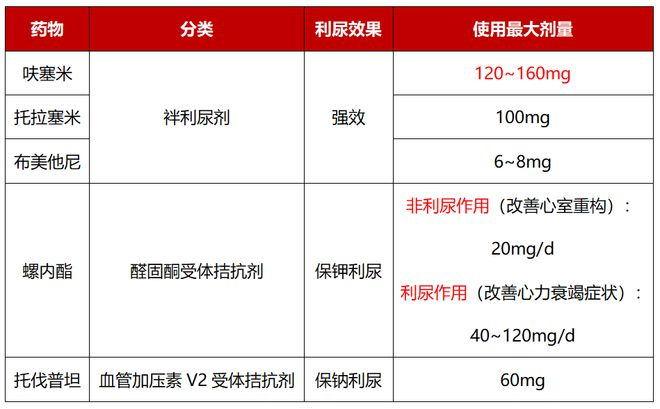
襻利尿剂
-
常用药物:呋塞米、托拉塞米、布美他尼等
-
给药方式:静脉推注或持续输注
-
剂量调整:根据患者对利尿剂的反应调整剂量,体重每日减轻0.5~1.0 kg为宜
-
监测指标:尿量、体重变化、血压、肾功能、电解质等
利尿剂联合应用
对于利尿剂抵抗的患者,可考虑以下策略:
-
襻利尿剂联合噻嗪类利尿剂
-
加用醛固酮受体拮抗剂
-
加用V2受体拮抗剂(如托伐普坦)
研究表明,联合使用不同作用机制的利尿剂可提高利尿效果,降低电解质紊乱风险。DOSE试验结果显示,静脉持续输注和间断静脉推注呋塞米在中短期疗效相当,但对于重症患者或利尿剂抵抗患者,持续输注可能优于间断推注。
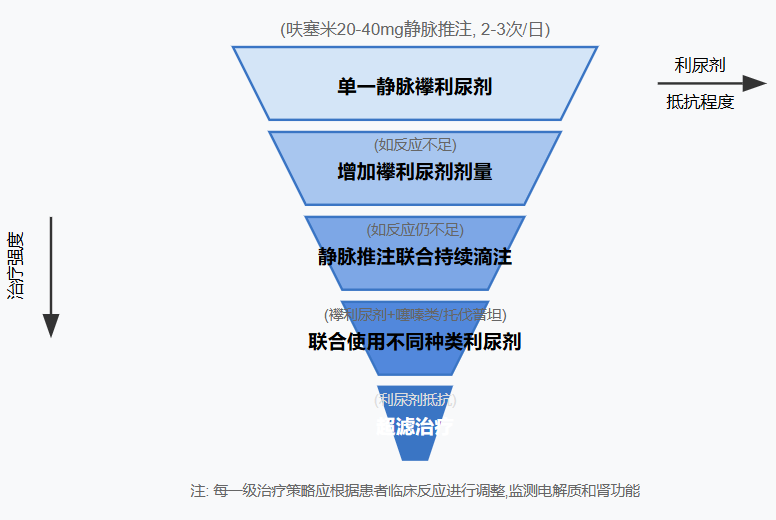
3. 超滤治疗
对于严重淤血且对常规利尿治疗反应不佳的患者,超滤治疗是一种有效的替代选择。《中国心力衰竭诊断和治疗指南2024》推荐:
"高容量负荷如肺水肿或严重外周水肿,且存在利尿剂抵抗的患者可考虑超滤治疗(Ⅱa,B)。"
超滤的优势包括:
-
可精确控制液体去除速率
-
不会导致电解质紊乱
-
可能降低神经内分泌激活
-
对于利尿剂抵抗的患者尤为有效
UNLOAD研究显示,与常规利尿治疗相比,超滤治疗可减少更多体液,降低90天再住院率。但CARRESS-HF研究结果则显示,在肾功能恶化的心衰患者中,超滤与阶梯式利尿治疗相比并无优势,且可能增加不良事件。因此,超滤治疗应个体化应用,尤其需要权衡其对肾功能的影响。
容量管理中的常见问题及处理策略
1. 利尿剂抵抗
利尿剂抵抗是指在使用足量利尿剂的情况下,利尿效果不佳,主要表现为尿量减少、水肿持续、症状无改善等。常见原因包括:
-
肾灌注不足
-
过度神经内分泌激活
-
肾小管适应性改变
-
药物相互作用(如NSAIDs)
-
低蛋白血症
处理策略:
-
纠正低血压、低氧血症、代谢性酸中毒等
-
增加襻利尿剂剂量或更换另一种襻利尿剂
-
改变给药方式(如静脉推注联合持续静脉滴注)
-
联合使用不同机制的利尿剂
-
应用小剂量多巴胺或重组人利钠肽改善肾灌注
-
考虑超滤治疗
2. 电解质紊乱
急性心衰患者在大剂量利尿过程中常出现电解质紊乱,尤其是低钾血症、低镁血症和低钠血症,可能导致严重不良后果。
低钾血症
低钾血症(血钾<3.5 mmol/L)可增加心律失常风险:
-
血钾3.0~4.0 mmol/L可给予口服补钾治疗
-
血钾<3.0 mmol/L应采取口服和静脉联合补钾,必要时经深静脉补钾
-
监测并纠正低镁血症,以促进钾的细胞内转运
低钠血症
低钠血症(血钠<135 mmol/L)在心衰患者中较常见,需区分缺钠性低钠血症和稀释性低钠血症:
-
缺钠性低钠血症:补充钠盐
-
稀释性低钠血症:限制水摄入,考虑使用托伐普坦
-
严重低钠血症(<125 mmol/L)可考虑使用3%高渗盐水,但纠正速度不宜过快
3. 肾功能恶化
急性心衰患者在容量管理过程中,约20-30%会出现肾功能恶化,主要表现为血肌酐升高。处理策略包括:
-
分析可能的原因(利尿剂不良反应、心衰恶化、容量不足、肾毒性药物等)
-
调整治疗策略(联合使用襻利尿剂和噻嗪类利尿剂者应停用噻嗪类利尿剂)
-
优化心衰治疗,改善心输出量
-
避免肾毒性药物(如NSAIDs)
-
必要时考虑肾脏替代治疗
总结
急性心衰的容量管理是一项复杂而关键的治疗策略,需要基于个体情况进行精细化管理。随着监测技术的进步和新型药物的研发,未来急性心衰的容量管理将更加精准、个体化,有望进一步改善患者预后。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#急性心衰# #容量管理#
5