国际多学会赞成儿童脂肪性肝病的新命名:脂肪性肝病、代谢相关脂肪性肝病
2025-01-07 管炬博 范建高 爱肝联盟 发表于威斯康星
上海交通大学附属新华医院消化内科 管炬博 范建高 节译
上海交通大学附属新华医院消化内科 管炬博 范建高 节译
非酒精性脂肪性肝病(NAFLD)作为儿童肝脏病学科、胃肠病学科、内分泌学科常用的疾病诊断和术语已有30多年。最近,以美国肝病学会为首的多学会德尔菲共识声明推出新的术语“脂肪性肝病”(Steatotic Liver Disease,SLD),将其作为肝脏脂质积聚相关疾病的总称。欧洲儿科胃肠病学、肝脏病学和营养学会(ESPGHAN),欧洲肝脏研究学会(EASL),北美儿科胃肠病学、肝脏病学和营养学会(NASPGHAN),拉丁美洲儿科胃肠病学、肝脏病学和营养学会(LASPGHAN),亚太儿科胃肠病学、肝脏病学和营养学会(APPSPGHAN), 泛阿拉伯儿科胃肠病学和营养学会(PASPGHAN),英联邦儿科胃肠病学与营养学会(CAPGAN),国际儿科肝脏病学、胃肠病学和营养学会联合会(FISPGHAN)联合撰写论文支持在儿科诊疗中使用“SLD(脂肪性肝病)”作为儿童脂肪肝的最佳总称。代谢相关脂肪性肝病(Metabolic Dysfunction-Associated Steatotic Liver Disease,MASLD)克服了NAFLD的许多缺点。本文主要介绍新的命名对儿童脂肪肝的诊断、鉴别诊断、实际应用、临床科研、疾病宣传以及儿科医生教育等重要领域的影响。与所有命名变化一样,全球各地儿科学会需要共同应对新命名的挑战,努力将这一最佳命名法有效地融入临床实践中。

1、介绍
非酒精性脂肪性肝病(Nonalcoholic Fatty Liver Disease,NAFLD)在儿科肝脏病学、胃肠病学和内分泌学领域已经被广泛使用并用于诊断超过30年。然而,"NAFLD"这一术语在成人医学中一直存在问题,在儿科中的问题可能更为突出。例如,“非酒精性”在年轻儿童中容易引起混淆,并且未能排除青少年的酒精滥用问题。另一方面,“fatty”这一词具有污名化效应,这种污名化可能会在一定程度上妨碍患者采取生活方式干预并参与治疗。迄今为止,对于“NAFLD”的诊断标准(例如,肝酶升高的程度、影像学检查的必要性、以及肝活检组织学诊断的作用)尚未达成共识。这在临床实践中是一个问题,同时也影响了该病的相关研究和临床试验的设计。此外,“NAFLD”这一术语并没有准确描述其潜在的病理生理机制,即由胰岛素抵抗引发的代谢功能障碍。针对这一具体问题,已有学者提出了“代谢相关脂肪性肝病”(MAFLD)这一术语。然而,尽管“MAFLD”作为“NAFLD”的替代术语有坚实的机制基础,并要求通过肯定性标准进行诊断,但它依然包含了具有污名化效应的“fatty”这一词汇,且未明确指出需要考虑其他可能导致肝脂肪变性的诊断,也未考虑重叠其他肝脏疾病的时的诊断术语。
近年来,通过一项国际多学会德尔菲流程确定了新的术语:“脂肪性肝病”(Steatotic Liver Disease,SLD)作为与肝脏脂质积累相关疾病的总称3。该流程着重于一旦肝脏脂肪变性被怀疑或确诊后,就应建立脂肪性肝病亚型的命名和定义。肝脏脂肪变性患者如果存在心血管代谢危险因素应被称为代谢相关脂肪性肝病(Metabolic Dysfunction-Associated Steatotic Liver Disease,MASLD)。“脂肪性肝病”(SLD)还包括其他病因,特别是酒精性肝病(Alcohol-Associated Liver Disease,ALD)以及酒精使用增加与代谢相关脂肪性肝病的重叠(Met-ALD),药物和单因其等引起的脂肪性性肝病等特定病因也纳入其中,并为那些目前无法明确诊断病因的人群提供了一个分类,即隐源性脂肪性肝病(图1)。这一鉴别诊断同样认识到,MASLD可能与其他疾病或病因共存。鉴于心血管代谢危险因素、超重和肥胖在成人和儿童中的高患病率,组合病因并不少见4,因此需要考虑MASLD与肝豆状核变性重叠等双重病因。尽管自身免疫性肝炎等许多肝病本身较为罕见,但它们合起来构成了一个较大的疾病群体,可能与较为常见的MASLD重叠。与所有命名法的变化一样,需各学会共同努力,以帮助在实践中更好地使用这一新术语。我们将特别强调几个对我们儿科尤为重要的方面,并探讨其实施的影响。
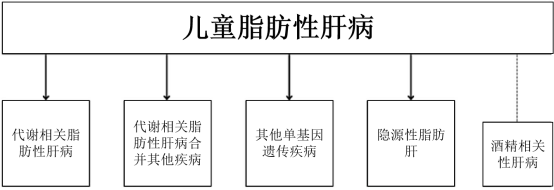
儿童脂肪肝有多种可能的病因。当儿童出现肝脂肪变性的表现并符合至少一项心血管代谢标准且在检查中未发现其他疾病时,可以诊断为代谢相关脂肪性肝病(MASLD)。在诊断过程中,必须始终考虑重叠诊断(MASLD合并其他病因)的可能性,即使存在心血管代谢风险因素,也应进行必须的相关检查以完善鉴别诊断。虽然酒精性肝病也是儿童SLD的病因之一,但其发生率远低于成人。对于未能明确病因的脂肪肝(隐源性脂肪性肝病),应定期重新评估,因为胰岛素抵抗可能在初次评估时未表现出来,并且随着基因检测技术的迅速发展,进一步的基因检查可能会明确脂肪肝的原因。
2、儿科特定的新命名法
目前已知: “代谢相关脂肪性肝病”(MASLD)是“非酒精性脂肪性肝病”(NAFLD)的新名称。儿童的其他肝脏疾病会误诊为MASLD。新的进展:全球各地儿科学会支持使用MASLD这一名称。儿科MASLD的诊断路径与成人MASLD有所不同。为了有效推进MASLD的新术语,所有相关人员仍需要持续接受教育与培训。
总之,为常见病确定一个新的名称是一项具有挑战性的任务。没有一套诊断标准能够满足所有可能的变革。尽管如此,我们一致认为SLD是儿科学领域最为合适的总括性术语,而MASLD克服了NAFLD名称的许多不足之处。我们将在临床实践、科研、健康促进以及儿科教育中实施这一命名法的变化。
3、儿科领域的新命名法:MASLD 的儿童特异性特点
新的脂肪性肝病(SLD)诊断命名法在儿童中基本沿用了成人的诊断路径,主要基于脂肪变性和至少一个心血管代谢(心代谢)危险因素的存在。然而,这一命名在儿童群体中也存在一些特定的关注点。MASLD 的诊断标准不包括胰岛素测定(如空腹或口服糖耐量试验中的动态测量),且儿童(尤其是10岁以下)的心代谢危险因素的阈值尚未标准化。此外,仅需要满足一个心代谢标准即可诊断MASLD,这可能导致漏诊其他病因或重叠病因的风险。因此,在评估儿童肝脏脂肪变性时,需特别警惕其他可能的病因或混合病因。
心代谢标准与诊断复杂性
心代谢标准作为胰岛素抵抗和动脉粥样硬化风险的替代指标,与传统的“代谢综合征”概念类似,但在儿科人群中这一标准的应用仍需进一步明确。对于儿童脂肪性肝病的诊断,应特别注意排查其他潜在病因,如威尔逊病、自身免疫性肝炎和代谢遗传性疾病(如尿素循环障碍、有机酸尿症、氨基酸尿症等)。
代谢疾病的定义差异
在儿科实践中,“代谢性肝病”通常指由遗传性代谢缺陷引起的疾病,而MASLD中“代谢”的概念主要指与胰岛素抵抗相关的心代谢异常。需要特别注意对非肥胖儿童(BMI Z评分<+1)的评估,尤其是那些具有内脏脂肪增多或腰围增加的患儿。在此类病例中,应考虑单基因导致的肝病可能性,并进行基因分析以确认潜在的修饰基因(如PNPLA3基因的p.Ile148Met突变),这些可能导致在较低BMI范围内也出现脂肪变性和更严重的肝病。
诊断路径与临床应用
MASLD 的诊断路径始于对肝脂肪变性的怀疑,这可能在腹痛检查或肥胖相关共病筛查中偶然发现。肝脂肪变性的初步评估包括血清ALT水平和影像学检查(如超声或MRI)。然而,ALT的升高并不特异,且在严重脂肪变性中可能正常。超声检测中度至重度脂肪变性(>33%),而MRI能够更灵敏地确认轻度脂肪变性(>5%)。
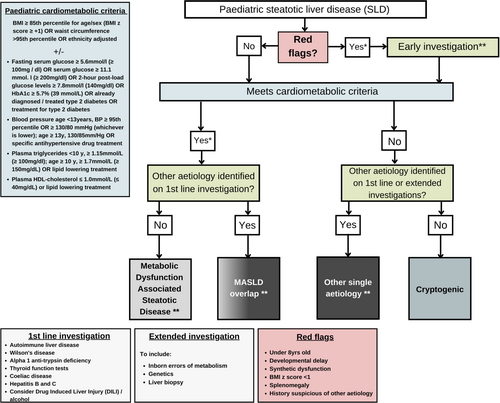
儿童SLD诊断路径
对于怀疑MASLD的儿童,应进行全面筛查以排除其他慢性肝病病因,包括自身免疫性肝炎、威尔逊病、α-1抗胰蛋白酶缺乏症、病毒性肝炎及乳糜泻等。对于不符合肥胖或心代谢标准的儿童,以及有“红旗”症状(如年龄<8岁、BMI Z评分<1、神经发育迟缓、脾肿大或肝功能异常),需深入评估潜在的代谢性或其他遗传病因。
双重诊断的可能性
值得注意的是,MASLD诊断并不排除存在其他病因的可能性。肥胖儿童中即使体重下降,脂肪变性持续存在可能提示其他潜在病因。此外,MASLD与其他病因(如自身免疫性肝炎)的共存并不罕见,需要在诊断和管理中加以考虑。
儿科诊断中的特殊需求
儿童MASLD的严重程度和进展风险的评估目前缺乏明确指南。尽管成人中已有非侵入性诊断工具和生物标志物评估系统(如VCTE和血清学模型),但这些方法在儿童中的准确性较低,亟需更多针对儿科人群的研究数据和优化工具。
总结来说,新命名法为儿童肝病的诊断提供了统一框架,但仍需特别关注儿科特有病因的排查、诊断工具的适应性,以及多病因共存情况下的全面评估。
4、研究意义
儿童脂肪性肝病(SLD)是一个快速发展的研究领域,仅过去一年在PubMed上就发表了超过400篇相关文献。新的名称和诊断标准有助于提高“MASLD”相关研究队列的标准化水平。
对现有数据的重新分析显示,将MAFLD标准应用于原定义为“NAFLD”的研究队列后,能够更准确地识别出伴有非酒精性脂肪性肝炎(NASH)的患者,同时在美国检测到的有显著纤维化或脂肪变性的年轻患者比例未发生显著变化。[23, 24] 在欧洲LITMUS联盟的成人研究中发现,98%的现有队列符合MASLD的新标准,因此,新诊断标准仍能很好地代表现有的研究队列。[3] 此外,在Delphi共识过程中决定,脂肪性肝炎及其组织学定义保持不变,仅将“非酒精性脂肪性肝炎(NASH)”更名为“代谢功能障碍相关脂肪性肝炎(MASH)”。[3] 这种连续性对维持既有生物标志物开发和脂肪性肝炎检测及治疗的临床试验的有效性至关重要。然而,儿科脂肪性肝炎仍具有一些独特的组织学特征,如以门静脉区为主的损伤(炎症和纤维化)更为常见,[25] 这一点未在当前(MASH)或先前(NASH)的诊断标准中反映。
从NAFLD向MASLD的过渡需要一个适应期。在描述现有研究结果时,需要谨慎说明患者是按NAFLD、MAFLD还是MASLD标准定义的。我们鼓励研究者在未来研究中采用MASLD作为标准纳入标准,而非MASLD-/酒精-/重叠病因。同时,在评估单一病因时排除其他诊断,或在混合病因情况下研究潜在的叠加或协同作用,仍然具有重要意义。
5. SLD的教育与宣传
新名称带来了复杂性增加的挑战。尽管定义尽可能简化,但对于非专业人士来说,NAFLD、NASH、MAFLD、MASH、SLD和MASLD等术语仍显晦涩难懂。
为更好地服务患者,我们需要提供清晰的教育计划以支持这一命名法的变更。这种变更的实施需要大量资源和协调努力,包括:线上课程、线下研讨会、在电子健康记录和账单中的使用、发布指南、开发教育材料和网站,以及与患者倡导组织、支持团体和合作机构开展外展活动。
我们希望更具包容性的SLD术语能够作为一个契机,提升公众对这一疾病的认知。提升MASLD的知名度或将促进疾病的早期识别,从而有可能改变长期并发症的发展轨迹。SLD是一个全球性的健康问题,需要各国政府、卫生组织和社区的共同努力。[26] 我们将在宣传这些变革的过程中,与受影响的患者及其家庭携手合作,使用这一新术语推动行动。
6. 结论
为一种常见疾病确定一个新名称是一项具有挑战性的工作。没有任何一套诊断标准能满足所有情况的需求。尽管如此,我们一致认为,SLD是最适合作为这一疾病领域的总括性术语,而MASLD在很大程度上克服了NAFLD名称的局限性。我们将在儿科的临床实践、研究、宣传和教育中全面落实这一命名法的变更。
注:前面一部分由管炬博 范建高翻译,后面一部分由梅斯医学自主翻译。建议可以直接阅读英文原文
参考文献:
Baumann U, Krag A, Sibal A, et al. Paediatric steatotic liver disease has unique characteristics: a multisociety statement endorsing the new nomenclature. J Pediatr Gastroenterol Nutr. 2024; 78: 1190‐1196. doi:10.1002/jpn3.12156
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#脂肪性肝病# #代谢相关脂肪性肝病#
7