Lupus Sci Med:儿童起病系统性红斑狼疮(cSLE)患者使用利妥昔单抗后住院感染的发生率
2024-10-19 潘华 MedSci原创 发表于上海
儿童起病系统性红斑狼疮(cSLE)人群在使用利妥昔单抗后感染风险较高。
利妥昔单抗是一种通过消耗B细胞来治疗系统性红斑狼疮(SLE)的单克隆抗体药物,但其与高感染率密切相关。尽管成人SLE患者在使用利妥昔单抗后发生感染的风险已广泛研究,但针对儿童起病系统性红斑狼疮(cSLE)患者的研究仍较为有限。此外,SARS-CoV-2疫情的出现增加了人们对使用免疫抑制药物的担忧,尤其是利妥昔单抗对感染的影响。因此,本研究旨在评估cSLE患者在使用利妥昔单抗后住院感染的发生率,并探讨其在疫情期间的使用趋势变化。

本研究采用回顾性纵向队列设计,收集2009年至2021年在美国多家儿科医院系统中接受住院利妥昔单抗治疗的2至21岁cSLE患者的数据。通过国际疾病分类编码(ICD-9和ICD-10),筛选出符合条件的患者,并记录其在首次接受利妥昔单抗治疗后12个月内的感染住院情况。感染的诊断依据为住院期间使用抗生素治疗的严重感染病例。此外,我们还分析了住院期间共同使用的免疫抑制药物,包括甲基强的松龙、羟氯喹、环磷酰胺等,探讨其与感染风险的关系。最后,我们比较了2019年疫情爆发前后利妥昔单抗的使用趋势,观察住院时长和住院次数的变化。
研究共纳入1567名cSLE患者,这些患者在住院期间接受了至少一次利妥昔单抗治疗。在随访的12个月内,14%的患者(219名)因感染再次住院,感染发生率为每1000患者年140例。其中,最常见的感染类型为细菌性肺炎、败血症和蜂窝织炎。约26%的感染患者需要入住重症监护室,住院感染的中位时间为1.83个月(IQR 0.61–5.84)。此外,12名患者因COVID-19住院,无人死亡。风险因素分析表明,狼疮性肾炎是发生严重感染的独立风险因素(HR 1.94,P<0.001),但与环磷酰胺合用并未显著增加感染风险(HR 1.05)。在疫情期间,利妥昔单抗的使用有所下降,2019年到2021年间,住院使用次数从324例减少到264例。值得注意的是,研究期间未观察到COVID-19相关死亡病例。
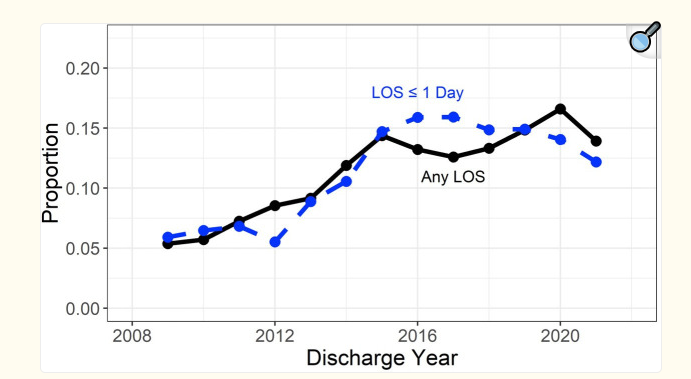
按出院年份和住院时间 (LOS) 划分的接受利妥昔单抗治疗的住院比例
本研究结果显示该人群在使用利妥昔单抗后感染风险较高。尤其是细菌性肺炎和败血症是最常见的住院感染类型。疫情期间利妥昔单抗的使用有所减少,且未发现COVID-19感染导致的死亡病例。尽管如此,由于缺乏门诊数据及实验室检查,进一步研究需要结合更全面的数据以评估利妥昔单抗带来的感染风险,并开发更有效的预防措施,如疫苗接种和药物预防,从而降低cSLE患者的感染率。
原始出处:
Hospitalised infections and rituximab administration among children and adolescents with systemic lupus erythematosus from 2009 to 2021. Lupus Sci Med. 2024 Sep 12;11(2):e001210. doi: 10.1136/lupus-2024-001210. PMID: 39266227; PMCID: PMC11407221.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















利妥昔单抗是一种通过消耗B细胞来治疗系统性红斑狼疮(SLE)的单克隆抗体药物,但其与高感染率密切相关。
11
#Nat#利妥昔单抗是一种通过消耗B细胞来治疗系统性红斑狼疮(SLE)的单克隆抗体药物,但其与高感染率密切相关。
16
#利妥昔单抗# #系统性红斑狼疮(SLE)#
78