产科麻醉中的缩宫素
2025-04-13 麻醉MedicalGroup 麻醉MedicalGroup
产后出血常见,宫缩乏力是主因,缩宫素是预防和治疗一线药。介绍其适应证、机制、给药方法、剂量,阐述孕妇、胎儿不良反应及麻醉注意事项,助麻醉科医师了解缩宫素。
产后出血是全球孕妇死亡的主要原因,其发生为5%。产后出血的病因主要有四种:宫缩乏力;胎盘等附属物残留;阴道、子宫颈或子宫损伤;凝血障碍。相关研究显示,宫缩乏力是造成产后出血最常见的原因。而准确而及时地使用子宫收缩药,可以显著地降低出血的发生率和死亡率。该类药物的其他应用,包括发动和增强分娩,以及终止妊娠等。作为麻醉科经常“遭遇”的药物,我们需要进一步了解它:
缩宫素缩宫素是一种由下丘脑产生、垂体后叶脉冲式分泌的激素。其人工合成化合物催产素是已知的最强效子宫收缩药。与缩宫素相比,催产素有较少的抗利尿激素(ADH)相关的不良反应(如水中毒)。
首先,我们了解一下其适应证:
①发动和增强分娩:合成的缩宫素可以发动分娩并产生周期性子宫收缩。随着孕期的增长,子宫对缩宫素的反应性也增高,主要是由于子宫肌层缩宫素结合位点的增多。妊娠期间,雌激素水平升高也会增加缩宫素受体的密度和结合能力并且加强子宫对缩宫素的敏感性。妊娠34周至分娩前,子宫肌层对缩宫素敏感性无明显改变,但自然分娩开始后,子宫对缩宫素敏感性迅速提高。
②宫缩乏力和促进第三产程:缩宫素是预防和治疗产后出血的一线用药。一项数据库综述显示:相较于安慰剂,预防性使用缩宫素可以降低失血量> 500ml的风险;同时,减少治疗性子宫收缩药的需求。有研究证明,采用在胎盘娩出前预防性使用缩宫素等方法促进第三产程,可以减少产生出血发生率超过60%。
③子宫收缩应激试验:在妊娠晚期实施子宫收缩应激试验(CST),判断胎儿对宫缩的耐受情况。通过静脉给予缩宫素诱发子宫收缩。当10min内有3次宫缩时开始监测胎儿是否有任何宫内窘迫症状。子宫收缩应激试验阳性提示胎儿缺氧死亡风险高,是自然分娩的禁忌证。需要说明的是,子宫收缩应激试验现在已经很少应用。目前有很多其他方法来监测胎儿宫内情况,如无应激反应和生理学测量方法等。
下面,我们阐述一下其作用机制:
缩宫素激活子宫G蛋白偶联缩宫素受体,增加细胞内钙离子(通过三磷酸肌醇)和前列腺素合成(通过二酰甘油),引起子宫平滑肌收缩(见图4-2)。
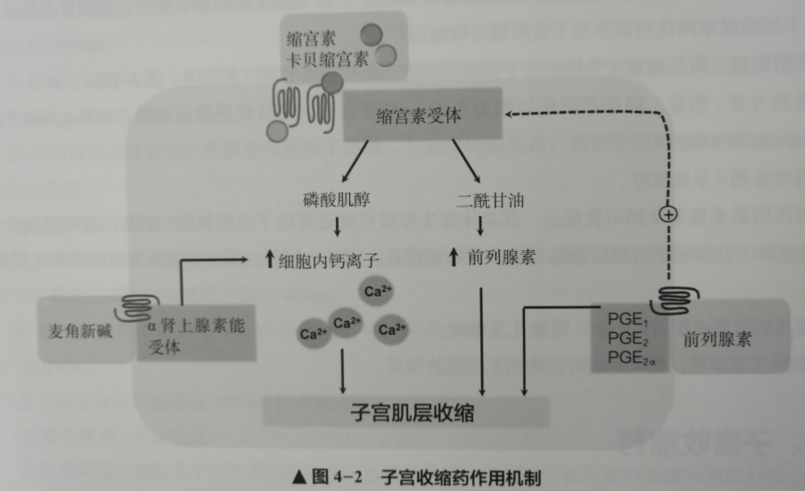
注:子宫收缩药通过多种途径来增加细胞内钙离子浓度,从而引起子宫平滑肌收缩;PGE1.前列腺素E1;PGE2.前列腺素E2;PGF2a.前列腺素F2。
接下来,我们看一下缩宫素的给药方法和剂量:
①用于发动和增强分娩、子宫收缩应激试验,缩宫素一般静脉输注1 ~ 2U/min,最大可至32U/min。
②预防性给予缩宫素用于促进第三产程可减少宫缩乏力和产后出血的发生。使用小负荷剂量的缩宫素即可提供充分的子宫收缩力。对于择期剖宫产孕妇缩宫素的ED9为0.35U、对于自然分娩孕妇缩宫素的ED90为2.99U。之后,将20~ 40U稀释于1L等张液中,持续静脉输注2~ 6h。治疗产后出血时,可静脉缓慢单次注射缩宫素5U。缩宫素多通过持续静脉输注途径给药以减少血流动力学不良反应。
临床要点:对于行择期、多次剖宫产术后的孕妇,小剂量缩宫素可提供充分的子宫收缩力;对于自然分娩的孕妇所需要的缩宫素剂量则明显较大。
下面,我们再看一下缩宫素有哪些毒性作用或不良反应?
①孕妇不良反应:显著的低血压、心动过速、水中毒、低钠血症(如输注剂量过大或合并输注低渗性液体)、面部潮红、恶心、呕吐、心肌缺血症状等。
②血流动力学不良反应,常见于快速单次注射缩宫素,如低血压常见于单次静脉注射5~ 10U缩宫素。
特别提醒的是,对于有心脏病及血流动力学不稳定患者,应谨慎使用缩宫素。
③有报道指出,使用缩宫素后,胎儿会出现缺氧、高胆红素血症和肾出血等不良反应。
最后,我们说一下麻醉注意事项:
①使用缩宫素发动和增强分娩会引起子宫强直收缩,对胎儿心率可以产生不利影响。
②对使用缩宫素孕妇实施椎管内麻醉后,常会发生子宫收缩张力过高和胎儿心动过缓。子宫强直收缩时应停止输注缩宫素,可以静脉使用特布他林或硝酸甘油来松弛子宫。
③缩宫素的血管舒张效应可以产生显著的低血压,尤其是低血容量患者单次给药后。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#产后出血# #缩宫素#
10