房颤新危险因素有四大类,应重视并积极管理!上海九院王宁荐等欧洲心脏杂志文章
17小时前 中国循环杂志 中国循环杂志 发表于陕西省
我国房颤患者多,上海九院综述其非传统危险因素四类,与传统因素互作,虽个人控制有限,但干预对预防有重要意义,还介绍了各类因素的机制与策略。
据推算,目前我国房颤患者约有487万。房颤的致残率、致死率及医疗负担都比较高,因此早期预防和管理危险因素是关键。近几十年来,越来越多的房颤新危险因素被发现。
近日,上海交通大学医学院附属第九人民医院王宁荐等发表在欧洲心脏杂志的一篇前沿综述指出,房颤的非传统危险因素包括四大类(图1):不健康生活方式因素(睡眠、夜班工作、饮食)、生物标志物(肠道菌群、高尿酸血症、同型半胱氨酸)、不良健康状况或疾病(抑郁症、癫痫、意义不明的克隆性造血即CHIP、感染、哮喘)以及环境因素(噪音污染、其他环境因素)。
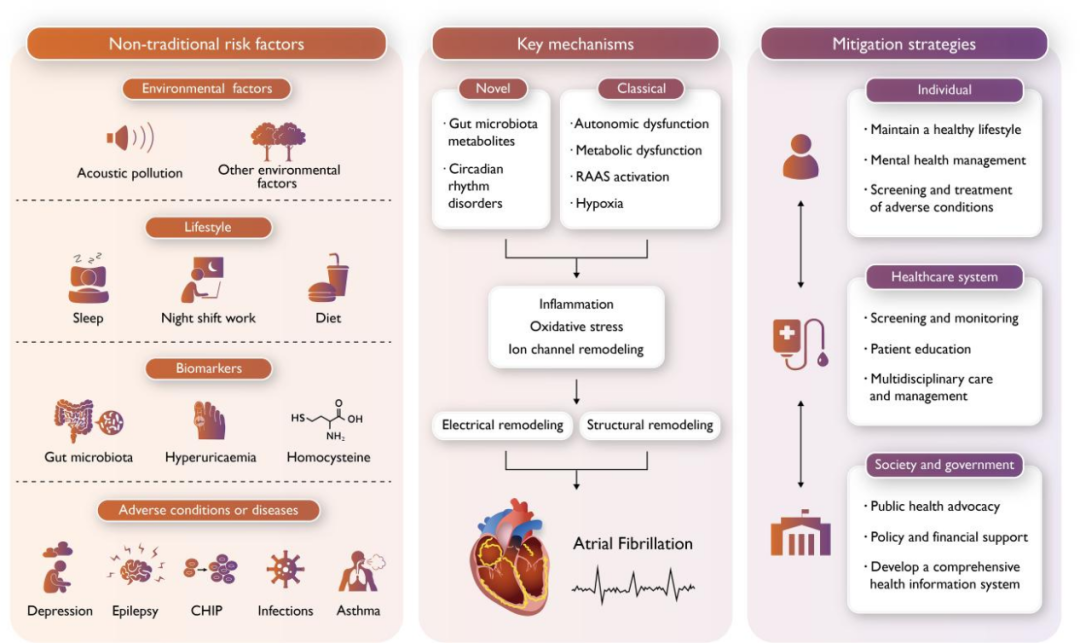
图1 房颤的非传统危险因素及其主要作用机制和潜在管理策略
文章指出,传统和非传统危险因素之间存在复杂的相互作用或中介关系来影响房颤的发生。但与传统风险因素不同的是,个人对许多非传统风险因素的控制能力有限,这对传统的预防策略提出了挑战。
作者表示,尽管针对肥胖、高血压、糖尿病和睡眠呼吸暂停等重要传统危险因素的治疗策略已被开发并应用,但房颤的患病率和相关伤残调整寿命年(DALY)仍在迅速增加。这一现象表明,有必要重视和干预房颤的非传统危险因素,特别是有传统危险因素的脆弱人群。
生活方式
1、睡眠
全球三分之一以上的成年人每晚睡眠少于美国睡眠医学学会和睡眠研究学会建议的7小时。
一项超过40万人的前瞻性队列研究显示,仅21%的人健康睡眠得分为5分(良好),而这些人发生房颤的风险比睡眠较差的人低29%。
两项Meta分析显示,睡眠时间较短的人患房颤的风险分别增加6%和21%。与白天不打盹的人相比,经常打盹的人发生房颤的风险增加14%~28%。
潜在机制包括交感神经系统激活和广泛的代谢变化,如血压升高、慢性炎症和氧化应激。
具体来说,失眠可以激活下丘脑-垂体-肾上腺皮质轴,特别是睡眠时间较短时。这种持续的交感神经激活状态和心血管负担的增加可能会影响心脏的结构和功能,从而增加房颤风险。
管理策略
(1)成年人每晚睡眠应≥7小时;(2)年轻人、睡眠不足者和患有疾病的人每晚睡眠超过9小时可能是合适的;(3)临床医生应使用多组分认知行为疗法治疗成人慢性失眠障碍。
2、夜班工作
长期的轮班工作,特别是夜班工作,可能会扰乱身体的昼夜节律,导致睡眠模式异常。
近期一项研究显示,上夜班持续超过10年和平均每月上3~8个夜班与房颤风险分别增加22%和37%显著相关。此外,在40岁以下人群中,轮班工作与10年房颤发生率相关。
但另一项针对医务人员的队列研究并没有发现夜班工作或长时间工作相关的额外房颤风险,可能与研究对象年龄较小(平均50岁以下)有关。
用加速度计客观量化的数据显示,晚高峰活动与房颤风险增加有关,表明昼夜节律紊乱可以预测一般人群中房颤的发作。
夜班工作会导致长时间工作、慢性疲劳、睡眠扰乱和压力增加,这可能会对心血管健康产生不良影响以及增加患房颤风险(图2)。此外,轮班工作可能会影响心血管系统的稳定性和节律,从而影响心脏电活动。
潜在机制包括交感神经系统激活、去甲肾上腺素过度分泌、炎症、氧化应激和生活方式行为改变,如饮食和身体活动。
管理策略
工作场所的措施应包括:缩短工作时间、足够的休息时间、职业安全和健康措施、因健康和怀孕原因而改为日间工作、以额外休假或工资的形式进行补偿以及商议夜班工作时间表和措施。
3、饮食
一项前瞻性队列研究显示,地中海饮食依从性筛查者评分与房颤之间呈负相关关系。一项瑞典前瞻性队列研究显示,以植物性食物为主的EAT-Lancet饮食指数最高组的房颤风险较该指数最低组低16%。
超加工食品、含糖饮料、高磷酸盐饮食、低碳水饮食可能与房颤风险增加有关。特级初榨橄榄油和适量喝咖啡则可降低房颤风险。
饮食可能通过间接影响与房颤相关的不良健康状况或疾病而与房颤关联。遵循植物性饮食模式可降低高血压、肥胖、糖尿病、冠心病等房颤危险因素的风险。
饮食对肠道菌群和炎症的直接影响也不应被忽视。此外,有证据表明,对地中海饮食依从性高与房颤患者心外膜脂肪组织减少相关,而过量的心外膜脂肪组织与持续性房颤密切相关。
管理策略
(1)多摄入水果、蔬菜、豆类、坚果和全谷物;(2)限制糖、盐和不健康脂肪的摄入量,特别是反式脂肪和饱和脂肪;(3)确保能量摄入和身体活动的平衡,以避免不健康的体重增加;(4)将游离糖的摄入量减少到占总热量摄入量的10%以下,并进一步减少到<5%,以获得额外的健康益处;(5)每天保持盐摄入量<5克,以预防高血压,降低心脏病和中风风险。
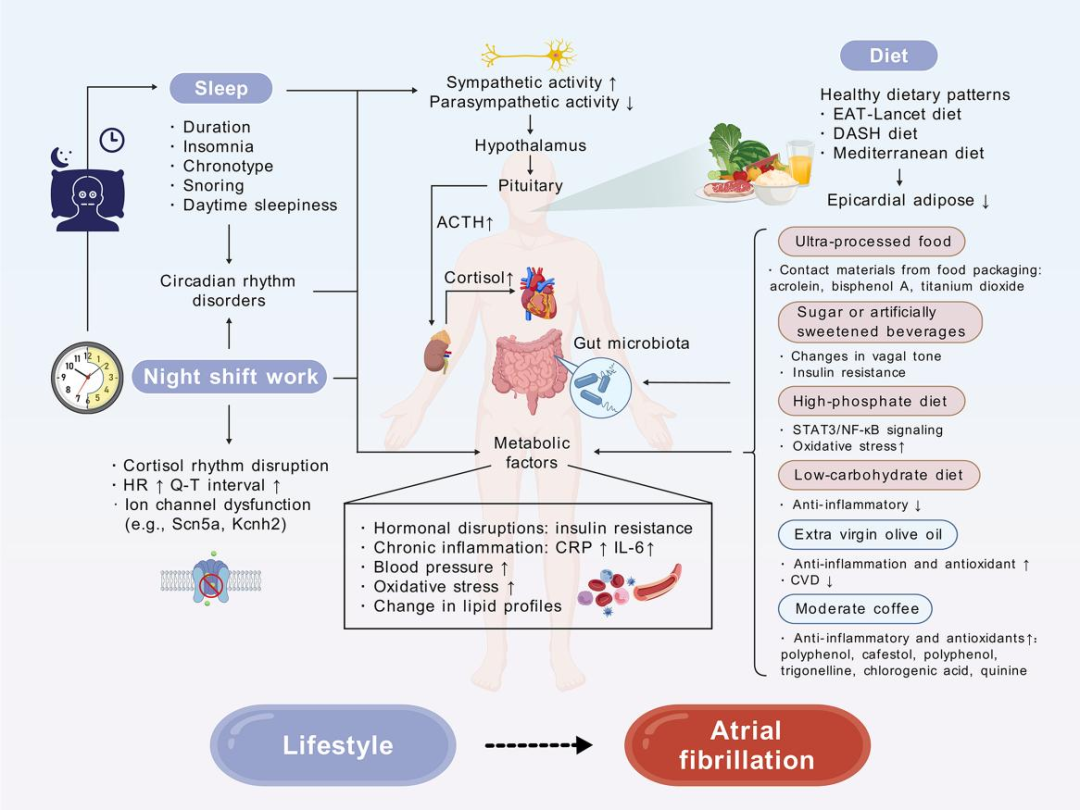
图2 生活方式因素(包括睡眠、夜班工作和饮食)与房颤关联的机制
生物标志物
1、肠道菌群
研究表明,某些肠道菌群组分的变化与房颤的发作和持续存在有关。分支杆菌和霍尔德曼氏菌与房颤有因果关系。肠道菌群的代谢物氧化三甲胺可以预测房颤。
肠道菌群产生的代谢物可能会影响免疫反应和炎症,这些过程可导致心房的结构重构和电重构(图3)。肠道-免疫-心脏轴显示,肠道菌群可以通过调节免疫系统间接诱导房颤。
此外,肠道菌群可能与自主神经系统相互作用,通过产生短链脂肪酸和其他神经递质,潜在影响心脏节律。肠道菌群和各种宿主因素(如遗传、饮食和使用抗生素)之间的复杂相互作用,使这种关系更加复杂。
管理策略
(1)饮食调整:摄入富含纤维的饮食,以促进肠道菌群多样化;(2)补充益生元;(3)规律锻炼;(4)减压;(5)避免有害物质:限制酒精、避免抗生素不必要的使用,以防止菌群失衡;(6)有关益生菌的建议,尤其在临床环境下,应将特定菌株与基于人类研究的益处联系起来。需要进一步研究防治肠道生态失调的策略是否有助于预防房颤。
2、高尿酸血症
Meta分析和前瞻性队列研究显示,高尿酸血症与房颤相关。
高尿酸血症不仅可能通过心血管病增加房颤风险,还可能通过氧化应激、炎症、胰岛素抵抗和激活肾素-血管紧张素-醛固酮系统(RAAS)等机制直接影响房颤的发生,所有这些最终都可能导致电重构、自主神经系统改变、Ca2+处理异常以及心房重构。
研究显示,比别嘌呤醇相比,降尿酸药物非布司他的房颤风险更大,特别是在以80 mg/d剂量应用的患者中以及用药6个月内。因此,除了通过生活方式干预预防高尿酸血症外,也应关注伴高尿酸血症的房颤高危患者的用药和剂量。
管理策略
(1)减肥和改变饮食;(2)如果有指征,就开始降尿酸治疗,并逐步优化;(3)谨慎使用降尿酸药物非布司他;(4)建议在高尿酸血症和痛风患者中筛查房颤危险因素。
3、同型半胱氨酸
Meta分析显示,房颤患者的血清或血浆同型半胱氨酸水平明显高于正常对照人群。在挪威队列中的稳定性心绞痛患者和弗明翰队列中的社区参与者中,同型半胱氨酸水平与房颤风险之间呈正相关。社区动脉粥样硬化风险(ARIC)研究和动脉粥样硬化多种族研究(MESA)均显示,血浆同型半胱氨酸浓度与房颤发生率之间存在剂量-反应关系。
同型半胱氨酸水平与心房结构重构有关(图3)。同型半胱氨酸水平升高可通过影响心房肌细胞中各种离子通道的功能、缩短动作电位持续时间并通过促心律失常效应促进电重构。此外,同型半胱氨酸作为一种促炎和促氧化的标志物,可对心肌细胞造成直接的生物损伤,并引发心房内急性炎症反应。
管理策略
(1)确保从食物中充分摄入叶酸、维生素B6和维生素B12,同时吃低蛋氨酸饮食;(2)考虑补充维生素,特别是缺乏可能影响同型半胱氨酸代谢的维生素时;(3)定期监测同型半胱氨酸水平,特别是高危人群;(4)避免吸烟和过度饮酒;(5)在高同型半胱氨酸血症的临床管理中,应谨慎使用可影响同型半胱氨酸水平的药物,包括降脂药物和抗癫痫药物。
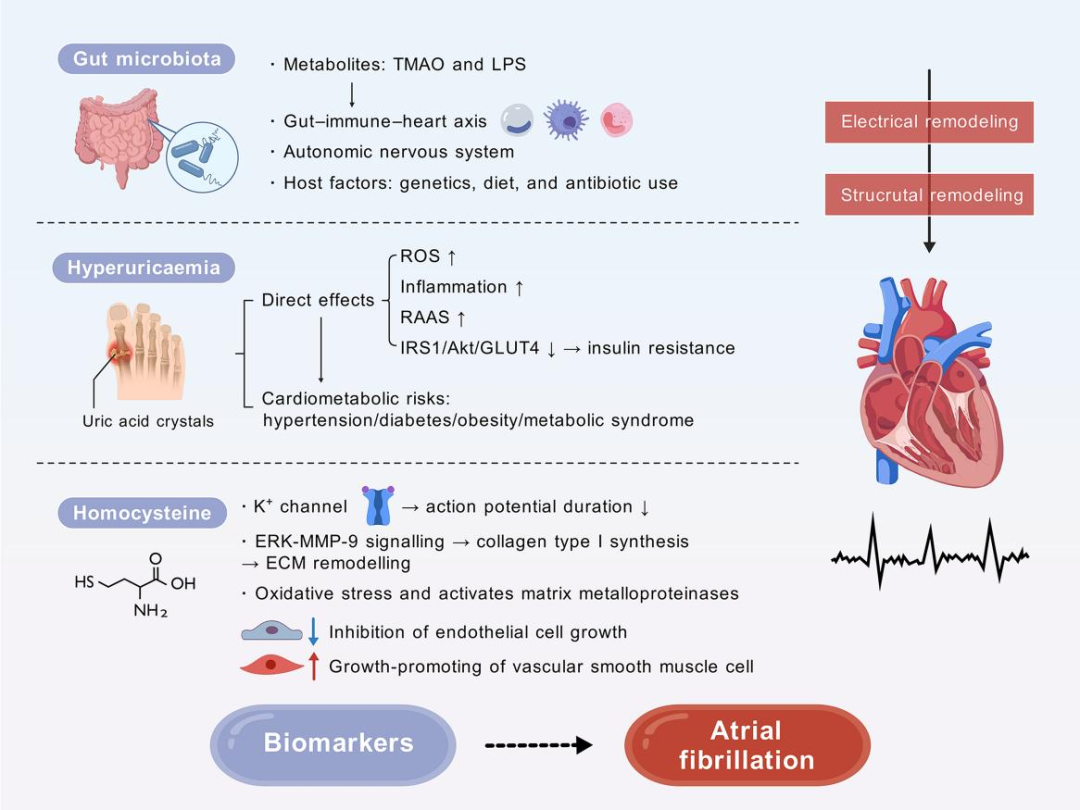
图3 房颤中生物标志物(包括肠道菌群、高尿酸血症和同型半胱氨酸)的作用机制
不良健康状况或疾病
1、抑郁
一项韩国队列研究提示,抑郁症与新发房颤风险增加25%有关,且抑郁症反复发作的患者发生房颤的风险更大(32%)。另有研究显示,在20~39岁的年轻人群中,抑郁症与房颤风险增加58%有关。一项丹麦研究报告称,使用抗抑郁药物的人患房颤的风险增加,特别是在启动抗抑郁治疗前。Meta分析也支持抑郁症是房颤的新危险因素之一。
解释抑郁症和房颤之间关系的潜在机制范围可从不健康的行为到生物危险因素(图4)。
首先,精神疾病患者经常出现自主神经系统功能障碍,特别是抑郁症患者,这可能是由于传导速度受损、心脏负担加重和心脏电重构所致。
第二,抑郁症与促炎细胞因子增加有关,如白介素-6和肿瘤坏死因子-α,这些物质可改变心房电生理和结构基质。
第三,抑郁症可加剧高血压、肥胖等不良代谢性健康因素,从而影响房颤风险。
此外,使用抗抑郁药可能诱发房颤。三环类抗抑郁药的心血管作用可能涉及室内传导速度的降低,从而导致PR、QRS、QT间期延长。
管理策略
(1)预防项目和基于社区的干预措施可通过加强积极的应对机制和为高危人群提供支持来减少抑郁症的发生;(2)世卫组织的心理健康差距行动方案(mhGAP)可改善对抑郁症和其他精神疾病患者的治疗;(3)医务人员提供的自我管理和支持对于管理抑郁症和促进身心健康至关重要。
2、癫痫
癫痫患者中房颤患病率几乎是非癫痫患者的两倍。一项回顾性病例研究表明,癫痫患者或处于癫痫持续状态者的房颤发生风险更大。一项对近33万人中位随访12.5年的研究发现,癫痫患者发生房颤的风险增加26%。
癫痫发作对房颤的病理生理影响被定义为“癫痫性心脏”:由慢性癫痫诱发的儿茶酚胺激增和持续低氧血症引起的心脏和冠状动脉的电和机械功能障碍(图4)。
除了自主神经失调外,癫痫活动期间应激激素(如肾上腺素和去甲肾上腺素)释放,从而增加心脏兴奋性。此外,癫痫会诱发脑灌注不足和缺氧,导致神经元损伤和潜在的心肌缺血,加重心房组织重构。K+、Na+、Ca2+通道功能障碍可能是慢性癫痫改变心脏电生理异常的基础之一,提供了潜在的干预靶点。
管理策略
(1)一些抗癫痫药物有促心律失常作用。具有钠通道阻断特性的药物,如苯妥英钠和拉莫三嗪,与QT间期延长有关,且可能增加心律失常风险,特别是在应用较高剂量时或心脏病患者中。因此,对于有房颤高风险的癫痫患者,应谨慎使用抗癫痫药物。(2)用药控制癫痫发作可能仍然是通过减少潜在诱因来降低房颤风险的基石,另外需要定期进行心脏评估,尤其是使用有潜在促心律失常作用的抗癫痫药物的患者。
3、意义不明的克隆性造血(CHIP)
健康人中存在与年龄相关的白血病前突变,称为CHIP,通常发生在10%~20%的70岁以上人群中。
研究发现,房颤患者中CHIP发生风险是非房颤患者的1.4倍。一项大规模人群队列研究显示,CHIP与房颤独立相关(HR=1.11)。孟德尔随机化分析也表明,CHIP可导致房颤的发生。
炎症是CHIP与房颤关联的最重要的潜在机制。心脏纤维化重构也可部分解释CHIP在房颤发生过程中的病理作用。
管理策略
CHIP的预防和治疗,值得好好探索。心血管健康因素是否能抵消CHIP对房颤的影响,有待进一步研究。因此,对于房颤高危人群,特别是那些有大量CHIP突变的患者,优先考虑定期和长期的心脏监测。
4、感染
研究发现,与心衰和冠脉疾病等其他心血管疾病相比,新冠病毒感染与房颤的关联最密切。在非危重和危重新冠病毒感染患者中,新发房颤的发生率分别为3%~10%和16%~44%。
而与流感住院患者相比,新冠病毒感染患者的房颤风险相似或甚至较低。呼吸道感染、幽门螺杆菌感染、人类免疫缺陷病毒和单纯疱疹病毒感染以及口腔炎症,都与房颤相关。值得注意的是,与脓毒症、胃肠道或尿路感染相比,肺炎患者发生房颤的概率最高。
此外,房颤的易感性也可能受到感染严重程度的影响。由于房颤有时无症状,对于严重感染患者,特别是那些有传统危险因素的患者,强化筛查和管理心肌炎等并发症可能有助于预防房颤。
大多数感染会触发免疫反应,导致促炎细胞因子释放。严重感染也可诱导高凝状态,导致微血管系统中微血栓形成,并诱导局部心脏缺血。在新冠病毒感染患者中,新冠病毒通过ACE2受体直接靶向心脏组织中的周细胞,导致微血管通透性增加、局部组织炎症和纤维化。
由感染引起的电解质和自主神经系统失衡可以改变心脏的电生理特性,降低其变异性,从而创造一个促心律失常的环境。重症新冠病毒感染患者中的肺血管功能障碍可增加右心房压力和心房拉伸,导致组织进一步僵硬。上述潜在机制的多方面相互作用可能共同导致心肌组织的结构重构和电重构。
管理策略
(1)预防、早期发现和治疗感染,以及降低感染的严重程度:(2)注意药物的使用,如大剂量的糖皮质激素;(3)接种针对某些感染的疫苗,如流感疫苗,可能会降低房颤风险;(4)有体征/症状的房颤患者或房颤高危人群在感染期间和感染后的特定时间内需要密切监测。
5、哮喘
越来越多的研究发现,哮喘是房颤的一个重要危险因素。研究显示,哮喘控制水平与房颤风险之间存在剂量-反应关系,哮喘未控制患者的房颤风险最高(HR=1.74)。
缺氧是哮喘引起房颤的主要病理生理机制之一(图4)。慢性低氧血症改变了缺氧诱导因子1的表达,导致全身炎症和氧化应激增加。哮喘中严重的炎症反应,有些也见于房颤患者,如白三烯受体途径。此外,气道自主神经系统功能障碍可能与房颤进展有关。
由于心肌上分布β受体,短效支气管扩张剂β受体激动剂等治疗可能是房颤的潜在触发因素。总体上,纠正缺氧、长期稳定控制哮喘和减少急性加重可能是降低哮喘患者房颤风险的主要策略。
管理策略
(1)纠正低氧血症和高碳酸血症;(2)有针对性进行生活方式干预、危险因素调节和患者教育;(3)确保长期稳定控制,减少急性加重;(4)对于有房颤体征/症状或危险因素的患者,评估应包括12导联心电图等;(5)对于房颤高危患者,谨慎处方药物。
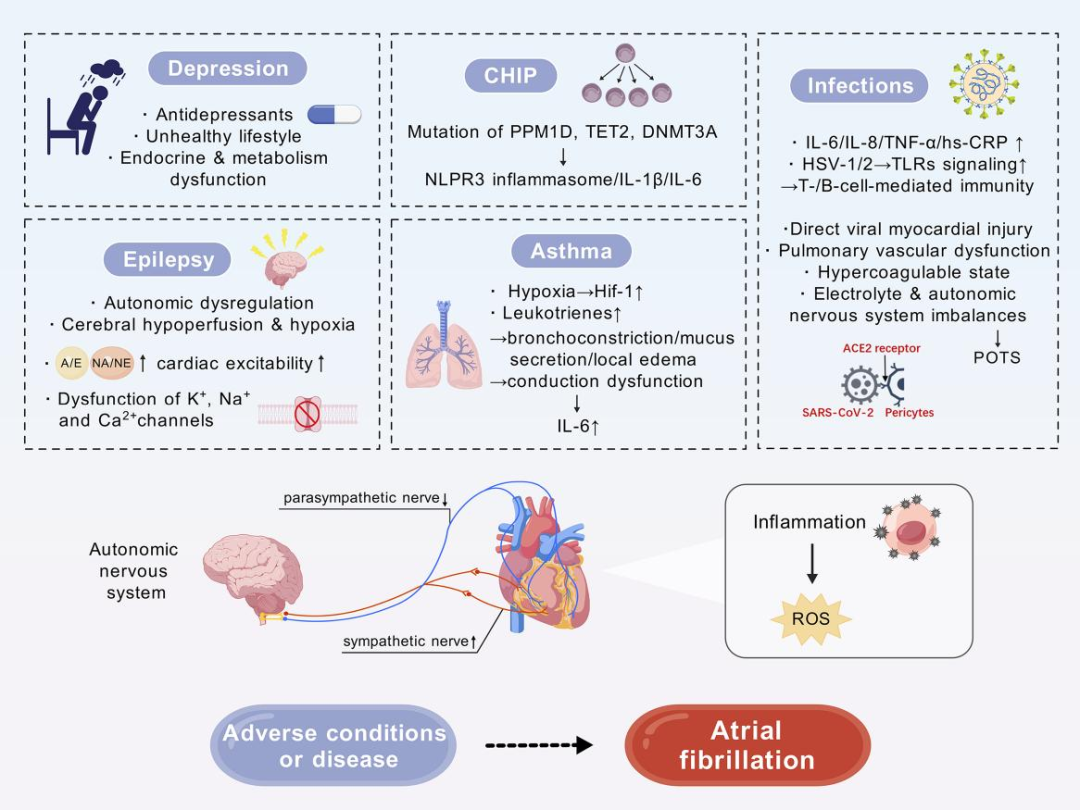
图4 不良健康状况或疾病与房颤相关的机制网络
环境因素
1、噪音污染
基于丹麦护士队列的两项研究均报告,长期暴露于住宅道路交通噪音和风力涡轮机噪音与房颤有关。夜间暴露于高分贝交通噪音和风力涡轮机噪音的人,房颤风险分别增加18%和30%。另有研究表明,噪音污染与房颤之间有潜在联系。
机制上,噪音和噪音干扰作为应激源,可激活自主神经系统,促进应激激素释放。这种生理变化可能诱发易感个体的房颤。研究表明,飞机噪音与氧化应激诱导的血管损伤有关。另外,与噪音暴露较少者相比,噪音暴露者的儿茶酚胺水平更可能升高。此外,噪音会干扰睡眠,导致昼夜节律紊乱,从而影响心脏代谢健康。
管理策略
为了减少噪音对健康的不利影响,城市规划者应优先考虑减少噪音源,投资替代交通方式,以及在城市基础设施中多创建树木带、绿色墙、绿色屋顶和更多的绿色空间。
2、其他环境因素
目前一些明显的环境因素证据基本来自横断面研究或在房颤患者中开展的研究,因此没有相对可靠的一级预防证据,比如低气温与高温、空气湿度、绿化率,需要进一步研究。
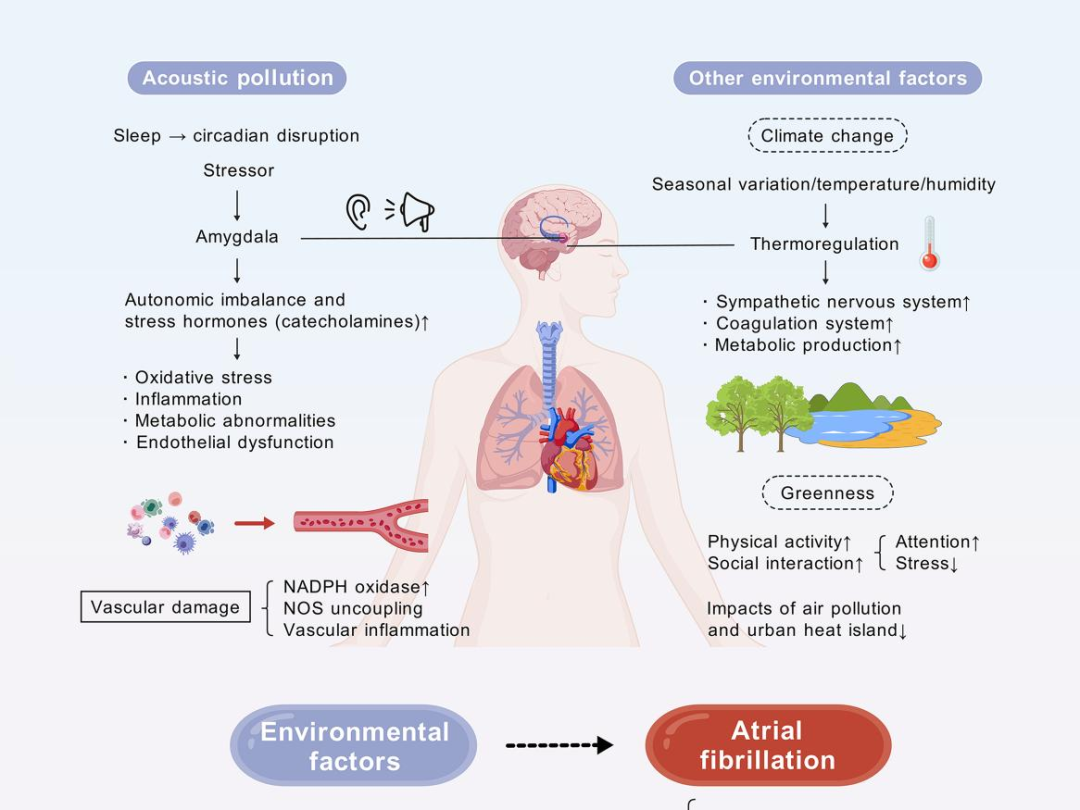
图5 环境污染作为房颤非传统危险因素的潜在机制
非传统与传统房颤危险因素的关系
传统和非传统房颤危险因素之间存在复杂的相互作用或中介作用,从而导致房颤。
比如,性别和身体活动与夜班工作存在相互作用。夜班工作10年以上的女性以及身体活动不理想且频繁上夜班的人房颤风险显著增加,但这些影响在男性或身体活动达标的人中不存在。
此外,分支杆菌介导了冠脉疾病和房颤风险之间8.05%的关系,而霍尔德曼氏菌介导了体重指数与房颤风险之间12.01%的关系。
因此,了解危险因素之间的这些相互作用或中介作用,对于制定预防房颤的综合策略至关重要,这强调需要一种同时针对传统和非传统危险因素的综合方法。
来源:
[1]Non-traditional risk factors for atrial fibrillation: epidemiology, mechanisms, and strategies. European Heart Journal, 24 December 2024
[2]国家心血管病中心, 中国心血管健康与疾病报告编写组. 中国心血管健康与疾病报告2023概要[J]. 中国循环杂志, 2024, 39(7): 625-660. DOI: 10.3969/j.issn.1000-3614.2024.07.001
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














前往app查看评论内容
1 0
前往app查看评论内容
1 0
#房颤# #非传统危险因素#
8