【论著】急性多血管闭塞的危险因素分析及其对血管内治疗后良好再通前循环急性大血管闭塞性卒中患者预后的影响
15小时前 中国脑血管病杂志 中国脑血管病杂志 发表于陕西省
本研究以前循环ALVOS患者为研究对象,探讨该类患者EVT治疗良好再通临床预后情况,并分析影响该类患者发生MVO的可能因素。
摘要:目的探讨发生急性多血管闭塞(MVO)的危险因素及其对血管内治疗(EVT)后良好再通的前循环急性大血管闭塞性卒中(ALVOS)患者预后的影响。方法回顾性连续纳入皖南医学院弋矶山医院神经内科自2015年7月至2023年4月收治的急诊行EVT后良好再通的前循环ALVOS患者的临床资料。收集患者的基线及随访资料,包括年龄、性别、发病至穿刺时间(OTP)、发病至血流恢复时间(OTR)、既往史(包括心房颤动、糖尿病、高血压病)、饮酒史、吸烟史及入院时血压(收缩压、舒张压)、Alberta卒中项目早期CT评分(ASPECTS)、美国国立卫生研究院卒中量表(NIHSS)评分、急性卒中Org10172治疗试验(TOAST)分型(大动脉粥样硬化型、心源性栓塞型、其他原因型)及术后90 d改良Rankin量表(mRS)评分等。根据术中延迟DSA时闭塞动脉供血区域内对比剂逆流使血管显影的程度,对软脑膜侧支情况进行评估,并分为侧支循环不良与侧支循环良好。恶性脑水肿定义为术后3d复查CT时提示中线移位≥5mm。主要终点事件(有效性指标)为术后90 dmRS评分,以mRS评分≤2分为预后良好,mRS评分>2分为预后不良。次要终点事件(安全性指标)为术后90 d病死率。根据多个还是单个颅内血管闭塞将所有患者分为MVO组(非单个颅内血管闭塞)和非MVO组(单个颅内血管闭塞)。将急性MVO定义为在患者的CT血管成像和(或)MR血管成像或DSA检查中,除了主要血管[颈内动脉、大脑中动脉(MCA)的M1段或M2段]闭塞外,还检测到其他的大或中等血管发生急性闭塞,导致不同于主要闭塞血管供血区域的脑组织遭受缺血。将单因素分析,差异有统计学意义的因素进一步纳入多因素Logistic回归分析以明确急性MVO发生的危险因素和影响ALVOS患者预后的因素。结果共纳入846例ALVOS患者,年龄26~94岁,平均(69±11)岁,男性患者占比57.2%(484/846);中位入院ASPECTS为8(7,9)分,中位入院NIHSS评分为14(12,18)分;术后3d恶性脑水肿发生率13.4%(112/835),术后90 d病死率19.1%(162/846)。(1)846例ALVOS患者中,非MVO组810例(95.7%),MVO组36例(4.3%)。单因素分析结果显示,MVO组与非MVO组的患者在心房颤动、恶性脑水肿、入院ASPECTS、入院NIHSS评分、TOAST分型、侧支循环、术后血管完全再通比例及术后90 d预后不良率上的差异均有统计学意义(均P<0.05),而两组术后90 d病死率差异无统计学意义(P=0.193)。多因素Logistic回归分析结果显示,TOAST分型为心源栓塞型(OR=16.089, 95% CI:1.835~141.061,P=0.012)和其他原因型(OR=9.768,95% CI:1.078 ~ 88.540,P=0.043)与MVO的发生有关。(2)846例ALVOS患者中,术后90 d预后良好组445例,预后不良组401例。单因素分析结果显示,与预后良好组相比,预后不良组男性、吸烟比例更低,平均年龄、基线收缩压及高血压病、糖尿病、心房颤动患者比例更高(均P<0.01)。此外,预后不良组患者的入院NIHSS评分更高(P<0.01),入院ASPECTS及侧支循环良好、血管完全再通比例更低,恶性脑水肿、MVO患者比例更高,且两组TOAST分型分布差异有统计学意义(均P<0.01)。多因素Logistic分析结果显示,MVO与ALVOS患者行EVT术后90 d预后不良有关(OR=3.368,95% CI:1.149~9.878,P=0.027)。此外,年龄增加(OR=1.045,95%CI:1.025~1.066)、糖尿病(OR=1.719,95% CI:1.080~2.734)、高基线收缩压(OR=1.012,95% CI:1.004 ~ 1.019)、低入院ASPECTS(OR=0.746, 95% CI:0.674~0.826)、高入院NIHSS评分(OR=1.115,95% CI: 1.070~1.162)、术后即刻血管未完全再通(OR=0.413,95% CI:0.290~0.592)、侧支循环不良(OR=0.594,95%CI:0.415 ~ 0.851)、恶性脑水肿(OR= 6.191,95% CI:3.026~12.670)均与ALVOS患者行EVT术后90 d不良预后有关(均P<0.05)。结论TOAST分型为心源性栓塞型和其他原因型是导致MVO的高风险因素。MVO是影响ALVOS患者行EVT治疗良好再通后预后的危险因素。
血管内治疗(endovascular therapy, EVT)已经成为急性大血管闭塞性卒中(acute large vessel occlusion stroke, ALVOS)早期再灌注治疗的首要方式之一,在治疗急性缺血性卒中方面具有显著疗效,但既往研究纳入的多为急性单一大血管闭塞患者,且仍有部分患者在EVT治疗后预后不佳。有研究表明,原发性急性颅内多血管闭塞(multiple vessels occlusion,MVO)的发病率为0.35% ~ 10.70%。尽管发病率不高,但由于多个颅内血管同时闭塞,脑侧支循环可能受到显著影响,进而可导致脑梗死进展加快和患者神经功能预后变差。目前急性颅内MVO患者的最佳治疗方法尚未明确,虽然已有研究在部分急性颅内MVO患者中应用多靶点EVT治疗且多血管成功再通,但是预后较差。因此,本研究以前循环ALVOS患者为研究对象,探讨该类患者EVT治疗良好再通临床预后情况,并分析影响该类患者发生MVO的可能因素。
1 对象与方法
1.1 对象
回顾性连续纳入皖南医学院弋矶山医院神经内科自2015年7月至2023年4月收治的急诊行EVT后良好再通的前循环ALVOS患者的临床资料。本研究方案经皖南医学院弋矶山医院伦理委员会审核批准[伦理审批号:(2019)伦审研第(39)号]。所有患者或其家属签署了诊疗知情同意书。
纳入标准:(1)年龄>18岁;(2)术前或术中影像学证实存在颈内动脉和(或)大脑中动脉(MCA)M1或M2段闭塞;(3)予以急诊行EVT。
排除标准:(1)各种原因所致的EVT实施失败;(2)单纯大脑前动脉(ACA)闭塞的患者;(3)发病至EVT手术时间>24h;(4)发病前改良Rankin量表(mRS)评分≥2分;(5)术后即刻血管再通不良,即DSA显示改良脑梗死溶栓分级(modified thrombolysis in cerebral infarction score, mTICI)≤2a级;(6)术后90 d电话或门诊随访失访及数据缺失的患者;(7)慢性颅内血管闭塞患者。
1.2 资料收集
收集患者的基线及随访资料,包括年龄、性别、发病至穿刺时间(onset to puncture time,OTP)、发病至血管再通时间(onset to reperfusion time, OTR)、既往史(包括心房颤动、糖尿病、高血压病)、饮酒史、吸烟史及入院时血压(收缩压、舒张压)、Alberta卒中项目早期CT评分(Alberta stroke program early CT score, ASPECTS)、美国国立卫生研究院卒中量表(NIHSS)评分、急性卒中Org 10172治疗试验(trial of Org 10172 in acute stroke treatment,TOAST)分型(大动脉粥样硬化型、心源性栓塞型、其他原因型)及术后90 d mRS评分等。根据术中延迟DSA时闭塞动脉供血区域内对比剂逆流使血管显影的程度,对软脑膜侧支情况进行评估:若闭塞血管的范围内很少或无明显的血流重建,或者侧支供血区域达到闭塞范围的1/3以下,则为0级;若侧支供血区域达到闭塞范围的1/3及以上至2/3以下,则为1级;若侧支供血区域达到闭塞范围或近端主干的2/3及以上,则为2级。将0~1级定义为侧支循环不良,2级定义为侧支循环良好。恶性脑水肿定义为术后3d复查头部CT时提示中线移位≥5mm。
1.3 MVO定义
根据多个还是单个颅内血管闭塞将所有患者分为MVO组(非单个颅内血管闭塞)和非MVO组(单个颅内血管闭塞)。将急性MVO定义为:在患者的CT血管成像(CTA)和(或)MR血管成像(MRA)或DSA检查中,除了主要血管[颈内动脉、MCA的M1段或M2段]闭塞外,还检测到其他的大或中等血管发生急性闭塞,导致主要闭塞血管供血区域以外的脑组织发生缺血。例如,MCA近端M1段闭塞并伴随同侧A2段闭塞的MVO(图1);此外,颈内动脉或颈内动脉末端闭塞,同时伴有A2段闭塞且对侧颈内动脉末端通畅,也被定义为MVO。
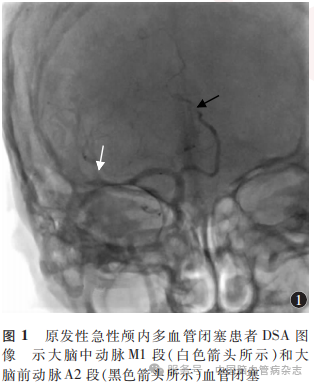
急性MVO患者A2段闭塞可能起源于对侧循环,除了影响MCA供血区域外,还可危及ACA区域。因此,本研究中对于伴有下游并发闭塞(如M1段闭塞下游的M3段闭塞)的患者,以及存在串联闭塞的患者,则不被归类为MVO。串联闭塞是指在同一动脉通路上从近端至远端连续存在的闭塞或狭窄,影响的是单一的脑供血区域,病变部位在解剖学和血流动力学上直接相关。串联闭塞的典型表现包括:(1)颈内动脉闭塞合并同侧MCA闭塞或ACAA1段闭塞。由于颈内动脉是MCA和ACA的近端来源,其闭塞可影响沿途的分支,属于同一动脉通路的连续病变。(2)MCAM1段闭塞合并同侧M2和(或)M3段闭塞,其闭塞沿着MCA的路径可从近端延伸至远端,影响同一供血区域,也为串联病变的表现。(3)ACAA1段闭塞合并同侧A2和(或)A3段闭塞。闭塞沿着ACA的路径从近端至远端连续存在,影响ACA供血区域,属于同一动脉通路上的串联病变。
MVO涉及不同动脉供血区域的血管闭塞,导致多个脑区域同时处于缺血风险。本研究对于MVO的评定流程如下:首先,患者入院后即刻进行标准化的DSA,由2名及以上高年资神经介入医师对DSA图像进行评价,其中包括评估除初始颅内主要血管闭塞之外的任何血管供血区域是否存在其他急性闭塞。最终结果由2位医师共同讨论得出。本研究通过结合病史、影像学表现及临床评估来确认所有患者的血管闭塞均为急性闭塞,无明确的慢性闭塞情况。
1.4 治疗方法
对于符合EVT适应证的患者在患者家属知情同意后,由2名从事神经介入治疗工作5年以上的高级职称医师进行操作。采用改良Seldinger技术于股动脉穿刺,放置8F血管鞘,依次对双侧颈动脉及左侧椎动脉进行快速造影,评估侧支循环、血栓负荷及闭塞部位后决定首选取栓方式,主要包括支架机械取栓、直接抽吸取栓、支架联合抽吸取栓或直接行球囊扩张及支架置入术。对于急性前循环MVO患者,若存在多条(≥2条)大血管闭塞(如颈内动脉和MCA同时闭塞),应考虑对所有闭塞血管进行血管再通,特别是对于侧支循环良好的患者;对于远端血管闭塞或侧支循环不良的患者,仅对主要闭塞的血管进行开通。术后即刻闭塞血管再灌注情况采用mTICI分级评估,将0~2a级定义为血管再通不良,2b~3级定义为血管良好再通,其中3级为血管完全再通。闭塞血管开通后观察30min,若前向血流不能维持,则行补救措施治疗,包括再次行机械取栓、球囊扩张、支架置入、动脉内接触溶栓及抗血小板聚集药物治疗等,直至前向血流恢复至mTICI分级≥2b级。若经过多次尝试仍未达到满意的再通效果,考虑到治疗时间过长可能导致脑组织进一步缺血、患者的神经功能持续恶化及严重并发症(如颅内出血或血管破裂)发生风险,最终由介入团队综合考虑治疗的风险与获益后决定是否停止EVT。术后,将患者送入卒中重症监护病房接受进一步治疗。EVT术中为降低血管壁损伤及再闭塞风险均予以0.25mg替罗非班静脉输注(1ml/min),术后可予替罗非班持续静脉泵入治疗[0.15μg/(kg·min),16~24h],并在术后桥接口服阿司匹林100mg+氯吡格雷75mg治疗时重叠使用替罗非班4h。术后24h内,对患者行双能量头部CT复查是否发生脑出血或脑梗死体积扩大,并根据CT结果调整抗血小板聚集药物或抗凝药物的使用,复查头部CT并排除脑出血后予以负荷量抗血小板聚集药物;术后3d若患者病情加重,则再次复查头部CT,决定是否应用相关脱水药物。
1.5 有效性及安全性指标
主要终点事件(有效性指标)为术后90 d mRS评分。术后90 d时采用电话或门诊方式随访,并记录mRS评分,以mRS评分≤2分为预后良好,mRS评分>2分为预后不良。次要终点事件(安全性指标)为术后90 d病死率。
1.6 统计学分析
采用SPSS25.0和R(4.3.0版)软件对数据进行统计分析。采用Kolmogorov-Smirnov检验和Shapiro-Wilk检验对计量资料的正态性进行检验,符合正态分布的计量资料以x-±s表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以中位数和四分位数表示[M(P25,P75)],组间比较采用Mann-Whitney U检验;计数资料以例(%)表示,组间比较采用χ2检验或Fisher确切概率法。将单因素分析中差异有统计学意义(P<0.05)的因素进一步纳入多因素Logistic回归分析模型中以明确急性MVO发生的危险因素和影响ALVOS预后的相关因素。对于多分类变量,在纳入多因素Logistic回归分析时,采用哑变量(虚拟变量)编码,以便将其转化为适合Logistic回归分析的形式。此外,变量的纳入还综合考虑了其临床和现实背景中的合理性。对于某些虽然在单因素分析中差异有统计学意义,将在因果关系或时间顺序上不具备合理性的变量排除在多因素分析之外,以确保因果路径的逻辑性和模型的科学性。以P<0.05为差异有统计学意义。
2 结果
本研究共纳入846例ALVOS患者,所有患者均无明确的慢性颅内血管闭塞情况。年龄26~94岁,平均(69±11)岁,男性患者占比57.2%(484/846);中位入院ASPECTS为8(7,9)分,中位入院NIHSS评分为14(12,18)分。术后3d恶性脑水肿发生率13.4%(112/835),术后90 d病死率19.1%(162/846)。
846例ALVOS患者中,非MVO组810例(95.7%),MVO组36例(4.3%),其中16例患者术后即刻血管完全再通(mTICI分级3级),未完全再通(mTICI分级2b级)患者主要为MCA(M1~M4段)+ACA(A2~A3段)闭塞。MVO组患者闭塞部位分布见表1。
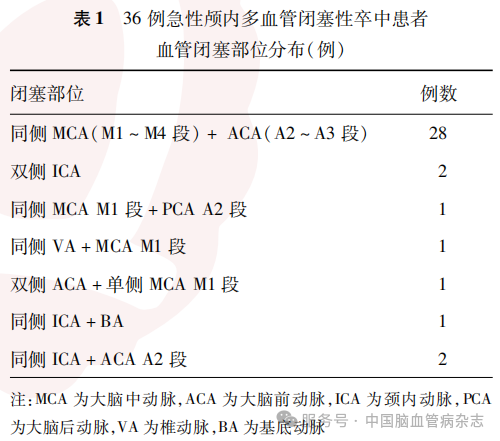
2.1 MVO组与非MVO组基线特征及临床结局比较
单因素分析结果显示,MVO组与非MVO组的患者在心房颤动、入院ASPECTS、入院NIHSS评分、TOAST分型、恶性脑水肿、侧支循环、术后血管完全再通比例及术后90 d预后不良率上的差异均有统计学意义(均P<0.05),而两组术后90 d病死率差异无统计学意义(P=0.193)。见表2。
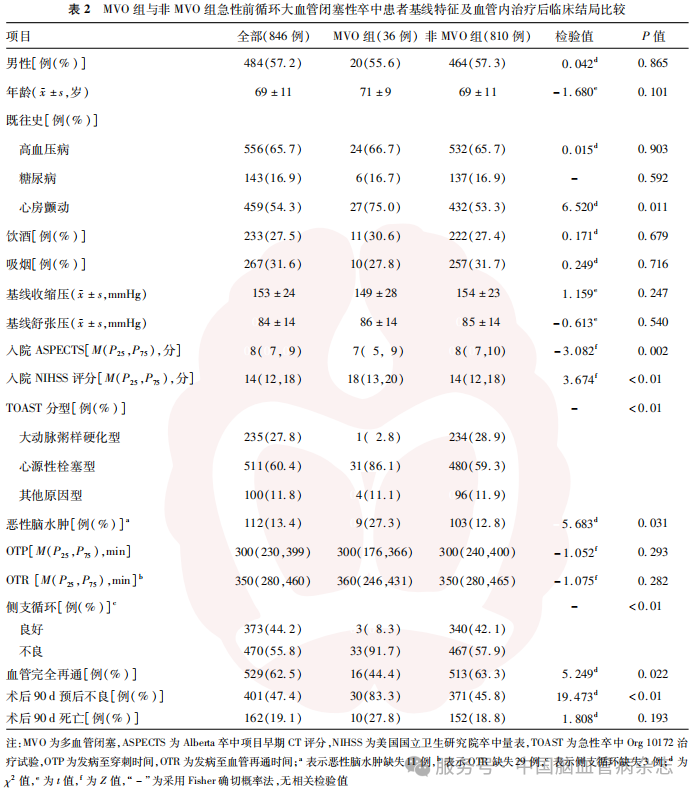
2.2 影响发生MVO的多因素Logistic
分析
将单因素分析中差异有统计学意义且可能会影响MVO发生的因素(心房颤动、TOAST分型)纳入多因素Logistic回归分析,其中以TOAST分型中的大动脉粥样硬化型为哑变量,以心源性栓塞型、其他原因型为虚拟变量评估ALVOS患者发生MVO的危险因素,结果显示,TOAST分型为心源栓塞型(OR=16.089,95% CI:1.835~141.061,P=0.012)和其他原因型(OR=9.768,95%CI:1.078~88.540, P=0.043)与MVO的发生有关。见表3。
2.3 ALVOS患者预后影响因素的单因素及多因素分析
846例ALVOS患者中,术后90 d预后良好组445例,预后不良组401例。单因素分析结果显示,与预后良好组相比,预后不良组男性、吸烟比例更低,平均年龄、基线收缩压及高血压病、糖尿病、心房颤动患者比例更高(均P<0.01)。此外,预后不良组患者的入院NIHSS评分更高(P<0.01),入院ASPECTS及侧支循环良好、血管完全再通比例更低,恶性脑水肿、MVO患者比例更高,且两组TOAST分型分布差异有统计学意义(均P<0.01)。见表4。
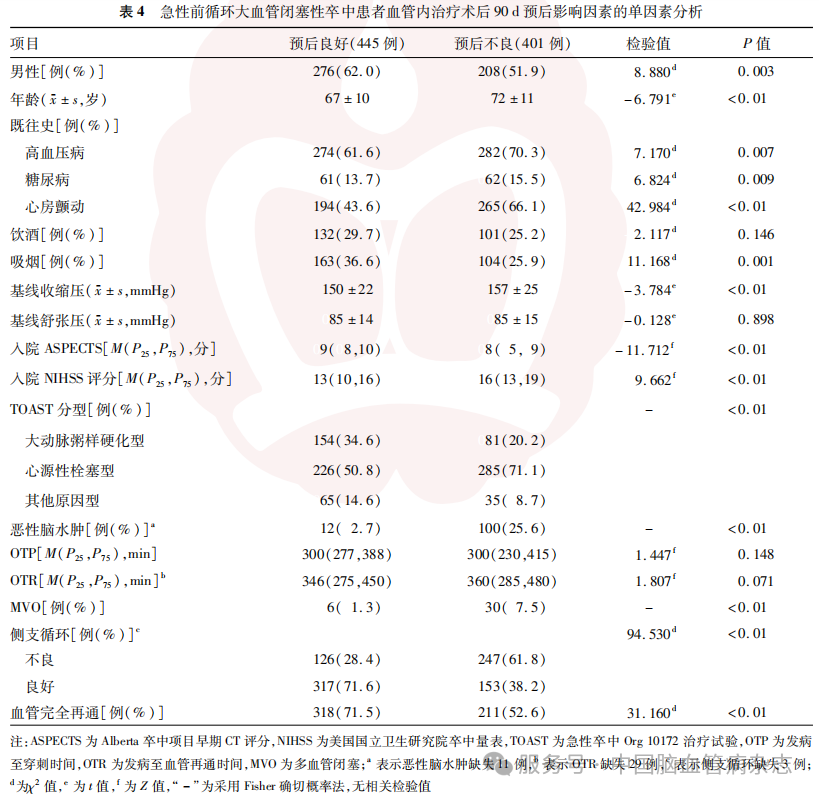
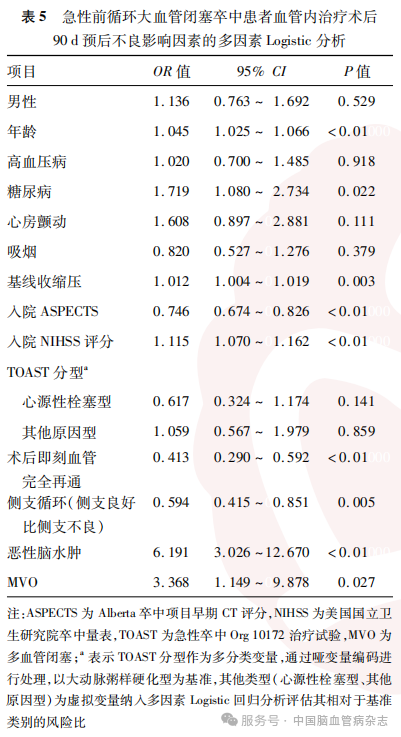
将单因素分析中差异有统计学意义的变量纳入多因素Logistic分析,其中连续变量以原始数值从低到高纳入,TOAST分型以大动脉粥样硬化型为哑变量,以心源性栓塞型、其他原因型为虚拟变量纳入,评估ALVOS患者EVT术后90 d预后不良的影响因素,结果显示,MVO与ALVOS患者行EVT术后90 d预后不良有关(OR=3.368,95%CI=1.149~9.878,P= 0.027)。此外,年龄增加、糖尿病、高基线收缩压、低入院ASPECTS、高入院NIHSS评分、术后即刻血管未完全再通、侧支循环不良、恶性脑水肿均与ALVOS患者行EVT术后90 d不良预后有关(均P<0.05)。见表5。
3 讨论
本研究结果表明:(1)MVO并不多见,本研究队列中MVO在ALVOS患者中的占比为4.3%;(2)多因素Logistic回归分析显示,MVO发生可能与心源性栓塞型和其他原因型(TOAST分型)有关;(3)MVO组与非MVO组病死率的差异无统计学意义(P=0.193);(4)即使术后即刻达到良好再通后,急性前循环MVO仍然是影响ALVOS患者EVT术后90 d临床预后不良的因素。此外,本研究结果显示,年龄增加、糖尿病、高基线收缩压、低入院ASPECTS、高入院NIHSS评分、术后即刻血管未完全再通、侧支循环不良、恶性脑水肿均与ALVOS患者行EVT术后90 d预后不良有关,这与既往研究结果类似。
对于急性前循环MVO患者行EVT治疗,既往研究已进行了一定的探索。LeCouffe等对荷兰急性缺血性卒中血管内治疗多中心随机临床试验(multicenter randomized clinical trial of endovascular treatment for acute ischemic stroke in the Netherlands,MR CLEAN)注册数据库中行EVT治疗的大血管闭塞患者(2946例)进行前瞻性分析,结果显示,基线CTA中存在MVO的急性前循环卒中患者占比为2.4%(71/2946),即使在进行了多变量调整后,MVO的存在降低了EVT术后90 d良好功能结局(mRS评分0~2分)的可能性(OR=0.39,95%CI:0.25~0.62, P<0.05),且术后90 d病死率为47.9%(34/71)。同样,Kaesmacher等的研究结果显示,与单血管闭塞的急性前循环卒中患者比较,MVO患者拥有更高的病死率(分别为44.0%比22.6%、60%比20%;均P<0.05)。此外,来自内皮素抑制剂Nerinetide在进行血管内取栓治疗的卒中患者中的安全性和有效性试验(endovascular stroke treatment: safety and efficacy of NA-1 in stroke patients undergoing endovascular thrombectomy, ESCAPE-NA1)的事后分析显示,MVO组(17例)患者术后90 d的病死率高于非MVO组(1083例;RR=2.1,95% CI:1.2~3.8,P< 0.05)。针对超急性脑栓塞血管内挽救恢复(recovery by endovascular salvage for cerebral ultra-acute embolism, RESCUE)日本注册研究2的亚组分析显示,急性前循环MVO患者(124例)的EVT术后90 d病死率与单血管闭塞患者(2275例)的病死率比较差异无统计学意义[8.9%(11/124)比11.1%(253/2275),P=0.42],MVO患者获得良好功能结局(mRS评分0~2分)的比例低于单支大血管闭塞患者[28.2%(35/124)比37.0%(842/2275),P=0.048]。同时,不同研究中MVO的发生率也呈现一定的波动,从1.5%(ESCAPE-NA1试验)至10.7%(Kaesmacher等)不等,本研究中的MVO发生率为4.3%。但在本研究中MVO患者EVT术后90 d的病死率为27.8%,这一结果与既往研究存在一定差异,可能与多个因素相关,本研究纳入患者时间为2015年7月至2023年4月,多数患者为2018年之后纳入,而既往研究纳入的患者多来自2018年之前,如Kaesmacher等(2018年)的研究纳入时间为2012年至2017年,LeCouffe等(2023年)则纳入了2014年至2017年的患者。随着时间的推移及取栓设备、操作技术和围手术期管理的不断改进,有助于提高EVT的成功率和患者的整体良好预后率,这可能是本研究中MVO患者病死率低于既往研究的主要原因。
急性前循环MVO患者预后不良的原因可能是多种因素综合作用的结果。本研究中,我们观察到MVO患者基线NIHSS评分较高,基线ASPECTS较低,提示MVO患者通常伴有更严重的神经功能缺损和更大的脑梗死面积及缺血半暗带。此外,脑侧支循环对于急性前循环MVO患者接受EVT后的预后具有重要影响。急性前循环MVO患者通常伴有较差的代偿性侧支循环,这可能是导致其预后不良的原因之一,良好的侧支循环能够为缺血区域提供额外的血流供应,从而减少脑梗死范围和神经功能缺损,而不良的侧支循环则可能加重缺血损伤,影响治疗效果和预后。本研究显示,MVO组侧支循环不良患者比例明显高于非MVO组(91.7%比57.9%,P<0.01),类似的,既往研究也表明MVO组患者中不良侧支循环的比例高于非MVO组[17%(12/70)比6%(161/ 2785),P<0.01]。
本研究采用了既往研究中定义心源性栓塞型卒中的标准,结果显示,心源性栓塞型与MVO的发生有关。值得注意的是,本研究多因素Logistic分析结果显示,心房颤动并非发生急性前循环MVO的影响因素。心源性栓塞是一个更广泛的概念,包括多种潜在的栓塞源,如扩张型心肌病、人工机械心脏瓣膜,因此相比心房颤动具有更广泛的病因和更复杂的栓塞机制。既往研究表明,与心源性栓塞型大血管闭塞比较,动脉粥样硬化型卒中患者拥有更好的EVT术后90 d功能预后,即颈动脉粥样硬化型患者术后90 d的mRS评分中位数低于心源性栓塞型患者[3(2,4)分比4(3,5)分,OR=1.45,95%CI:1.03 ~ 2.05,P<0.05],本研究结果显示,相对于大动脉粥样硬化型,心源性栓塞型(OR=16.089,95% CI:1.835~141.061, P=0.012)与发生MVO有关,提示心源性栓塞更容易引发MVO,不稳定血栓来源在多发颅内动脉栓塞形成中可能起关键作用,提示在急性前循环MVO患者中识别和管理相应心脏疾病尤为重要。另外,本研究结果显示,其他原因型栓塞与急性前循环MVO的发生有关,其他原因型可能涉及全身性血栓形成倾向或血液高凝状态,如凝血功能异常、炎症反应等,这些因素可以促使多部位血管同时发生栓塞;此外,某些全身性疾病,如结缔组织病、血管炎等,也可能导致多血管受累。相比之下,大动脉粥样硬化型卒中通常是由局部动脉粥样硬化斑块的形成和破裂导致单个大血管的狭窄或闭塞,由于粥样硬化斑块多为局部病变,进展主要受到局部血流动力学、动脉壁结构等因素的影响,而心源性栓塞则受到全身性的心血管疾病状态影响,易在同一时间造成多个动脉的急性闭塞。因此,本研究结果提示,不稳定血栓来源对多发颅内动脉栓塞形成可能起关键作用,在MVO患者中识别和管理相应心脏疾病尤为重要。
本研究也存在诸多不足之处。首先,本研究是一项单中心、回顾性研究,本身的研究性质及较小的样本量在一定程度上限制了研究结果的可靠性,虽然我们得出了急性前循环MVO可能影响EVT患者的预后的结论,但本研究的结果基于Logistic回归分析,仅表明心源性栓塞与MVO之间存在显著相关性,而并不能直接推断其因果关系。未来仍需多中心、大样本的前瞻性研究来进一步验证这些因素之间的因果联系。其次。作为一项回顾性研究,我们不能完全排除选择偏倚和信息偏倚的可能性。再次,仍有一些未测量的混杂因素可能影响结果。最后,目前对于急性前循环MVO的定义在不同研究中尚未统一,这可能导致了研究结果的差异。因此,未来的研究需要探索统一且合理的MVO分类标准,并探索改善MVO患者预后的最佳管理策略。
4 结论
本研究表明,急性前循环MVO患者即使在EVT后达到良好再通,其预后仍然较差,TOAST分型为心源性栓塞型和其他原因型与急性前循环MVO的发生相关。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#急性大血管闭塞性卒中# #急性多血管闭塞#
4