【Blood Adv】CAR-T治疗老年多发性骨髓瘤的真实世界经验
2024-07-30 聊聊血液 聊聊血液 发表于上海
研究评估 ide-cel 治疗年轻和老年 MM 患者,老年患者衰弱特征多,两组安全性和疗效相似,表明老年特征不影响结局,应放宽试验标准。
CAR-T治疗老年MM
多发性骨髓瘤的中位年龄为69岁,老年患者比例较高且具有更高的衰弱程度(frailty)和合并症,而CAR-T细胞疗法在老年患者中的安全性和有效性尚未得到很好的描述。美国多中心学者开展一项回顾性研究,评估了年轻(<65岁)与老年(≥65岁)多发性骨髓瘤患者接受商用ideabtagene vicleucel (ide-cel)的临床结局以及衰弱和老年特征,如合并症、多药、跌倒、神经病变、器官功能障碍和运动状态。该研究是首个评估真实世界中接受ide-cel治疗的老年MM患者的安全性、有效性、衰弱和老年特征的多中心研究,近日发表于《Blood Advances》。

本文要点
1、年轻和老年患者接受ide-cel治疗的安全性和疗效相似,虽然后者更多具有衰弱和老年(geriatric)特征。
2、在老年患者中,商业化ide-cel治疗可产生强劲的临床反应和低度毒性。
研究结果
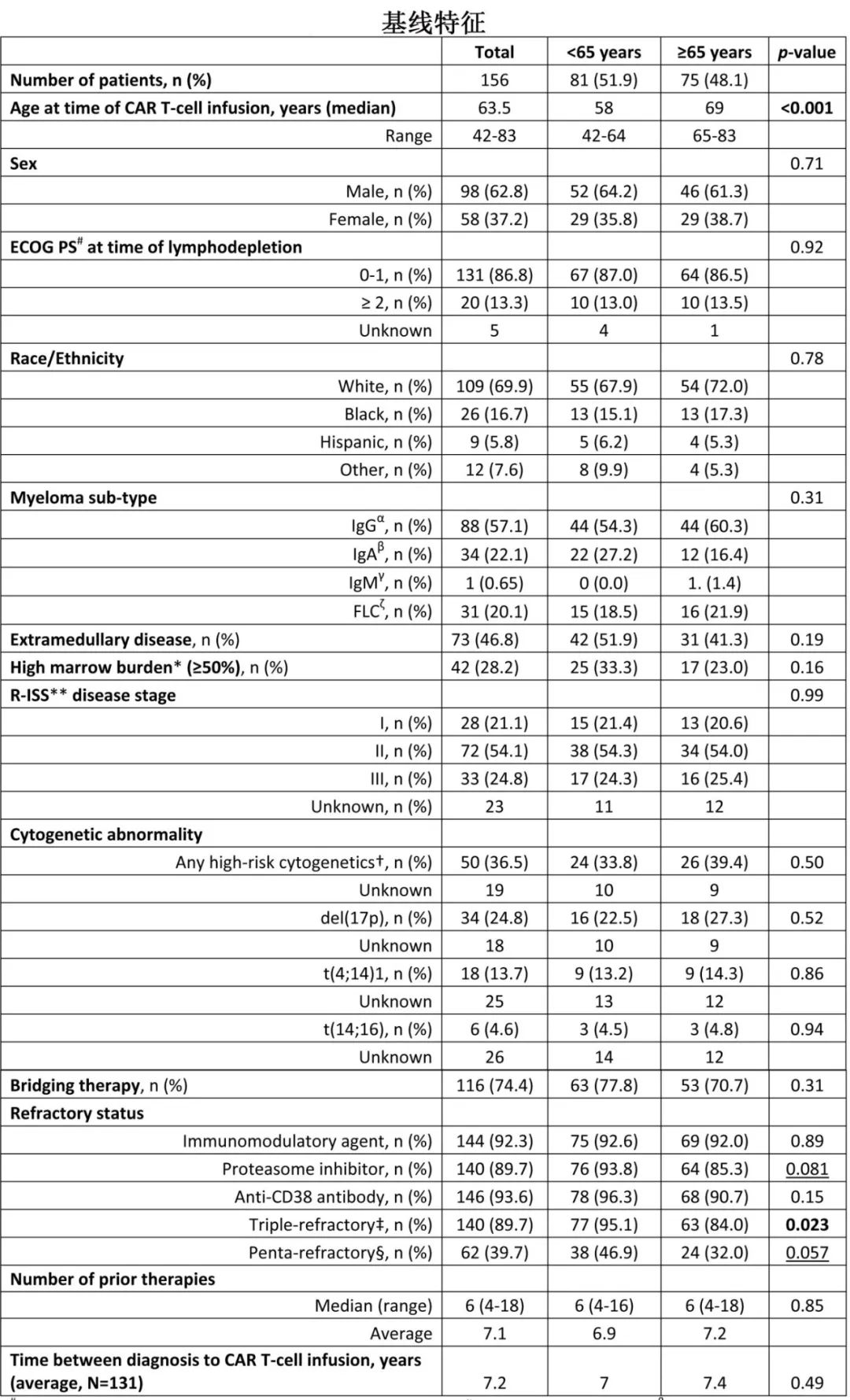
研究共纳入接受ide-cel输注的156例患者,其中75例≥65岁(包括36例≥70岁),81例<65岁。老年患者中位年龄69岁,衰弱患者占66.7%,77.3%不符合关键KarMMa研究入组标准;年轻患者中分别为58岁、46.5%和65.4%。除三重难治比例外,患者其他特征基本平衡。与年轻患者相比,老年患者中老年特征的比例更高,包括多种基础用药(5+种药物);97% vs 87%)、4+种合并症(69% vs 53%)和器官功能障碍(35% vs 17%)(p<0.05)。
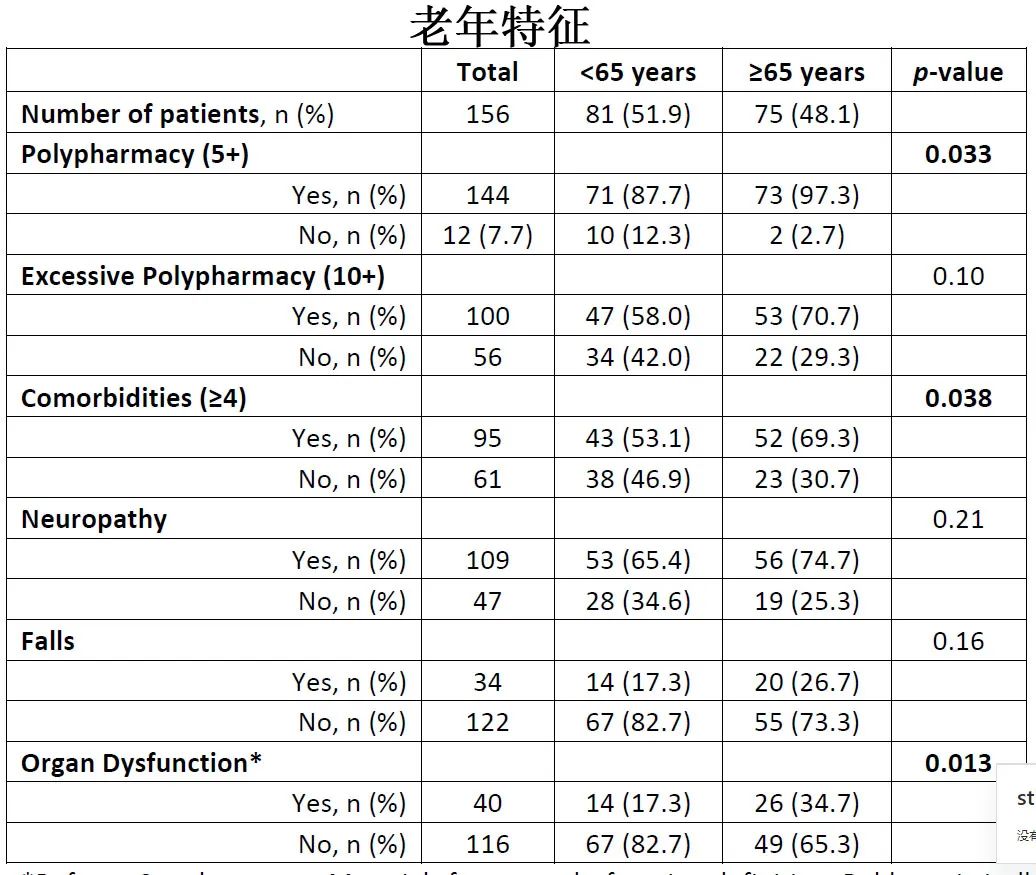
中位随访14.2个月,老年患者的最佳总缓解率(ORR)为86.7%,与关键KarMMa研究结果(73%)相当;年轻患者ORR为84% (p=0.92)。老年患者中位无进展生存期(PFS)和总生存期(OS)分别为9.1个月和26.5个月;年轻患者分别为7.4个月(p=0.39)和24.2个月(p=0.62)。
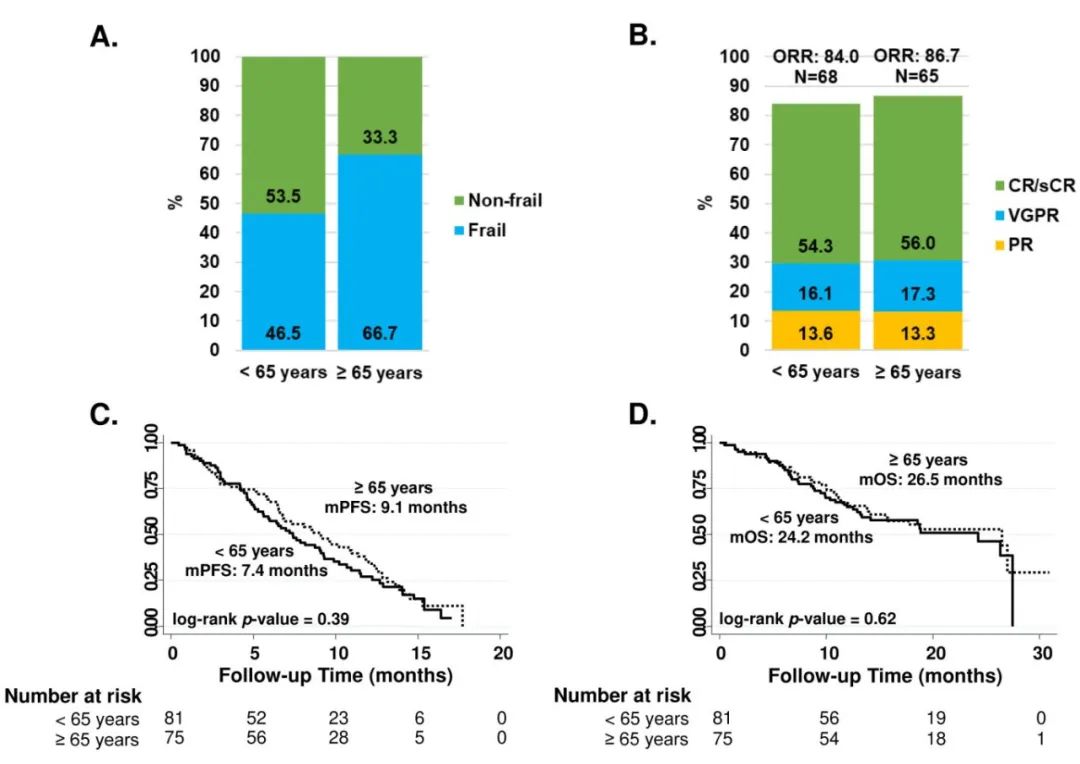
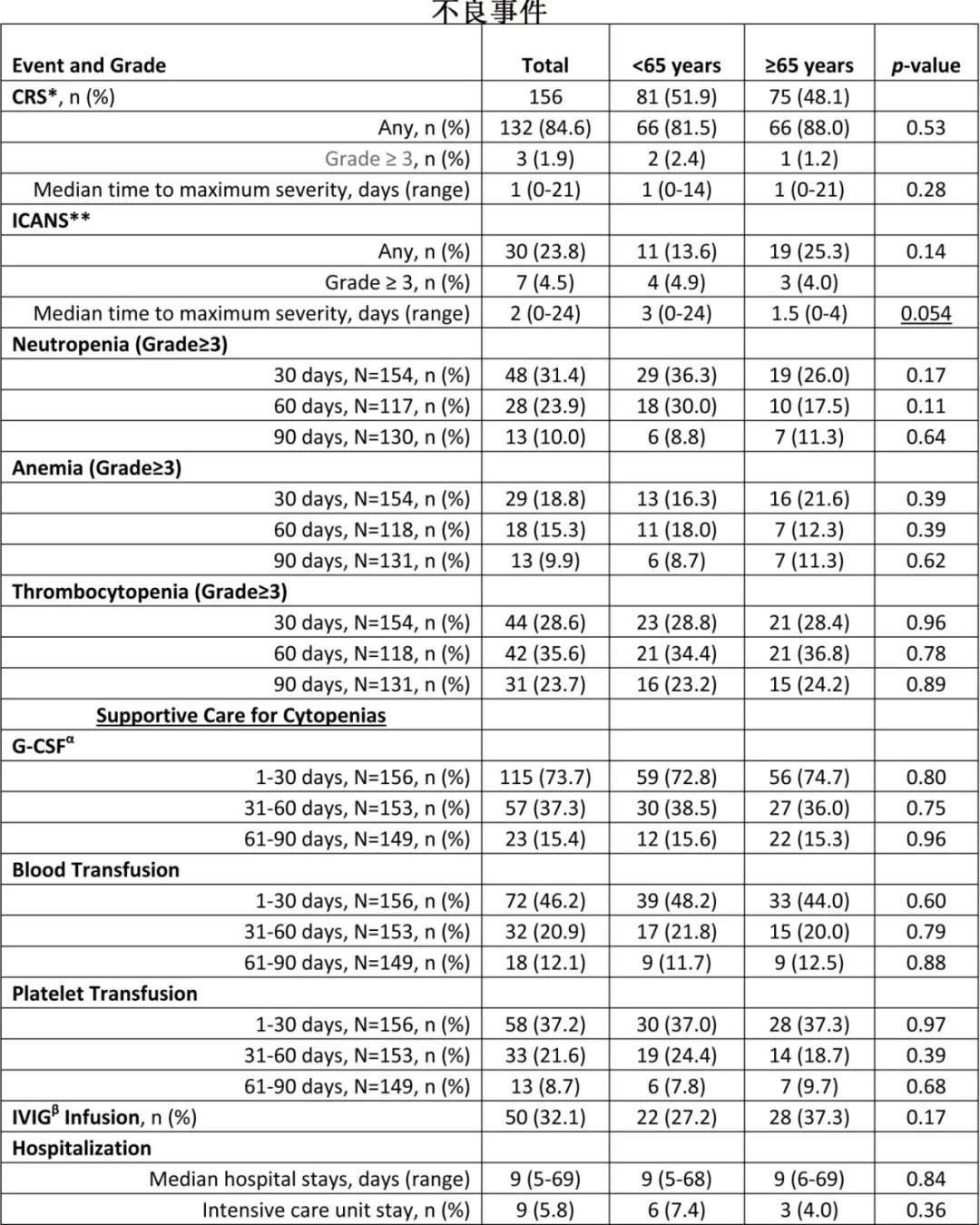
≥3级细胞因子释放综合征(CRS)和免疫效应细胞相关神经毒性综合征(ICANS)分别见于1.2%和4%的老年患者,年轻患者中分别为2.4%和4.9%;中性粒细胞减少症、输血、输血小板的比例相似;D61-90的生长因子支持、输血、输血小板比例也相似。年轻和老年患者中静脉注射免疫球蛋白的比例分别为27.2%和37.3%;住院时间均为9天,需要住ICU的比例分别为7.4%和4.0%;病毒感染分别为24.0%和17.2%。
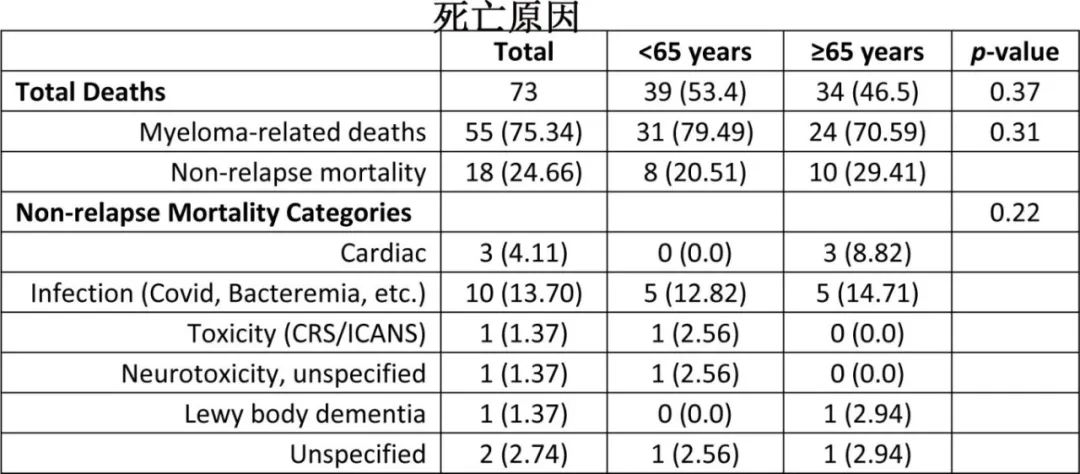
共73例(46.7%)患者死亡,其中年轻患者39例(53.4%),老年患者34例(46.5%)。75.3%的死亡与PD相关,其中年轻患者31例(79.5%),老年患者24例(70.6%)。非复发死亡事件18例(24.7%),其中年轻患者8例(20.5%),老年患者10例(29.4%),且两组患者非复发死亡率的原因各不相同。心脏疾病导致3例老年患者死亡(8.8%)(心力衰竭、心脏骤停和心脏淀粉样变性各1例)。10例患者(每组各5例)死于感染,其中4例与Covid-19相关(每组各2例),老年组3例与未知感染相关,年轻组3例与细菌感染相关。两名年轻患者死于毒性,其中一名与CRS 5级有关,另一名与未指明的神经毒性有关。一例老年患者死于路易小体痴呆。2例患者(每组各1例)死亡原因不明。
总结
该研究结果显示,接受ide-cel治疗的老年MM患者的疗效和安全性相当。尽管老年患者有几个显著的老年特征,但年轻和老年患者的临床结局相似,表明老年患者的老年特征对老年患者的结局并无不利影响。此外,尽管大多数老年患者衰弱,并且有一种或多种身体或生理障碍,但结局并未受到影响。因此,应放宽临床试验标准,增加老年患者的参与,以克服老年患者在临床试验中的代表性不足。因此,将新型药物如CAR-T细胞治疗MM引入临床实践具有巨大的潜力,可以改变全球老年患者的治疗方式。然而,未来对更大患者群体的研究肯定有助于填补关于如何优化老年MM患者预后的知识空白,并确定哪些患者可能受益最大。
参考文献
Kalariya N,et al.Clinical Outcomes After Idecabtagene Vicleucel in Older Multiple Myeloma Patients: A Multicenter Real-world Experience.Blood Adv . 2024 Jul 23:bloodadvances.2024013540. doi: 10.1182/bloodadvances.2024013540.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#多发性骨髓瘤# #CAR-T#
61