Obes Rev:妊娠期糖尿病患者肥胖对新生儿结局影响的系统综述
2024-05-02 从医路漫漫 MedSci原创 发表于上海
产妇肥胖增加了严重的新生儿不良风险,并因GDM的存在而加重病情。需要有效的策略来预防与孕产妇肥胖相关的新生儿并发症,无论GDM状态如何。
背景:妊娠期糖尿病(GDM)的患病率正在上升,全世界有高达14%的妊娠受到影响,这在一定程度上是由于采用了国际糖尿病和妊娠研究小组协会(IADPSG)的诊断标准,以及肥胖的患者日益增加。

根据世界卫生组织(WHO, 2016)的记录,39%的成年人口超重或肥胖,影响到大量育龄妇女,有许多常见的新生儿并发症与GDM和母亲肥胖相关,这些包括出生体重增加、黄疸、肩难产、新生儿重症监护病房(NICU)住院和胎儿死亡。研究表明,母亲肥胖和GDM都会影响后代的长期健康,增加儿童肥胖、糖尿病、心血管疾病和非代谢疾病(如自闭症谱系障碍)的风险。尽管有大量已发表数据的研究讲述关于这两种情况如何导致不良新生儿结局,但尚不清楚产妇肥胖是否会增加与GDM相关的不良新生儿风险,或者肥胖和GDM是否是不良妊娠结局的独立危险因素。在本综述时,还没有发表过关于该主题的系统综述。
目的:本研究的目的是系统地回顾文献,以确定有或没有GDM的肥胖妇女新生儿结局的差异,并汇总结果以确定特定结局的风险。
方法:系统检索确定了28篇符合条件的文章。使用随机效应模型进行meta分析,以估计汇总结果(优势比,OR,或平均差异,MD)。根据世卫组织的定义,GDM肥胖是指妊娠前体重指数(BMI)高于或等于30 kg/m2。研究还需要提供用于诊断GDM的标准。GDM合并肥胖的女性为暴露组,单纯肥胖的女性为对照组。新生儿结局包括大于胎儿龄(LGA,定义为出生体重超过胎龄第90百分位)和巨大儿(定义为出生体重> 4000克),围产期死亡率,严重情况的发病率(例如,出生创伤和肩部难产),先天性异常包括神经管缺陷,胎龄小(SGA;定义为出生体重低于第10百分位)、早产或早产(定义为37周前出生)、新生儿低血糖(定义为血糖水平< 2.6 mmol/L)和呼吸窘迫综合征。研究需要纳入至少一项结果测量。所有的研究都需要提供足够的数据来定量测量暴露和比较组数量以及结果测量。
结果:与体重正常的对照组相比,肥胖妇女发生LGA(LGA, OR 1.98, 95% CI: 1.56, 2.52)和巨大儿(OR 2.93, 95% CI: 1.71, 5.03)的风险增加;肥胖女性患糖尿病的风险几乎是糖尿病女性的两倍。出生体重(MD 113 g, 95% CI: 69, 156)和肩难产(OR 1.23, 95% CI: 0.85, 1.78)的风险也较高。GDM显著增加了肥胖妇女的新生儿风险,与正常体重对照相比,肥胖妇女LGA (OR 3.22, 95% CI: 2.17, 4.79)和巨大儿(OR 3.71, 95% CI: 2.76, 4.98)以及更高的出生体重(MD 176 g, 95% CI: 89, 263)、早产(OR 1.49, 95% CI: 1.25, 1.77)和肩难产(OR 1.99, 95% CI: 1.31, 3.03)的风险为3至4倍。

图1 正常体重、血糖正常的孕龄妇女与肥胖妇女的综合效应估计的森林图。OR,优势比;CI,置信区间。
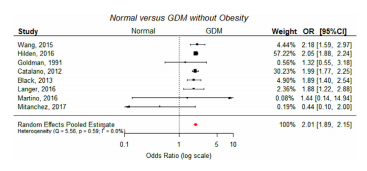
图2 正常体重、血糖正常的孕龄妇女与GDM妇女的综合效应估计的森林图。OR,优势比;CI,置信区间。
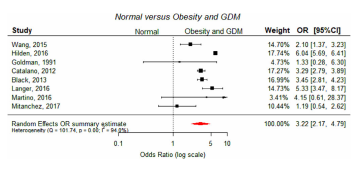
图3 正常体重、血糖正常的妇女与肥胖和GDM妇女的大胎龄综合效应估计的森林图。OR,优势比;CI,置信区间
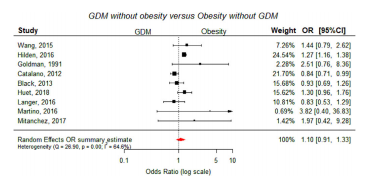
图4 GDM妇女与肥胖妇女胎龄大的合并效应估计的森林图。OR,优势比;CI,置信区间。

图5 肥胖女性相对于肥胖和GDM女性大于胎龄的合并效应估计值的森林图。OR,优势比;CI,置信区间。
结论:产妇肥胖增加了严重的新生儿不良风险,并因GDM的存在而加重病情。需要有效的策略来预防与孕产妇肥胖相关的新生儿并发症,无论GDM状态如何。
原文出处:
Tessa L, Weir, Monica, Majumder, Sarah J, Glastras,A systematic review of the effects of maternal obesity on neonatal outcomes in women with gestational diabetes.Obes Rev 2024/04/29
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















#肥胖# #妊娠期糖尿病#
12