IBD:AGA监控指南可助发现结肠炎瘤样病变高危人群
2014-01-07 leiqc 丁香园
研究要点:比较在美国胃肠病协会(AGA)结直肠癌筛查监控指南和英国胃肠病学会(BSG)结直肠癌筛查监控指南监控下的炎症性肠病患者的瘤样病变量和结肠镜检查量的差异;研究发现,BSG监控指南组的结肠镜检查量比AGA监控指南组的少低22%,而AGA监控指南组能更好地发现结肠炎相关瘤样病变的高危人群。近年来,由于结直肠癌的发病风险增加,医生建议溃疡性结肠炎患者和克罗恩病患者应该定期做结肠镜筛查。最近更新的
研究要点:
- 比较在美国胃肠病协会(AGA)结直肠癌筛查监控指南和英国胃肠病学会(BSG)结直肠癌筛查监控指南监控下的炎症性肠病患者的瘤样病变量和结肠镜检查量的差异;
- 研究发现,BSG监控指南组的结肠镜检查量比AGA监控指南组的少低22%,而AGA监控指南组能更好地发现结肠炎相关瘤样病变的高危人群。
根据医疗记录确定炎症性肠病患者的监控情况,按BSG和AGA指南将患者进行分层。相应的结肠镜检查量是根据随访中出现的风险因素来计算的。规定结肠炎相关的瘤样病变包括肠粘膜的轻度不典型增生、高度不典型增生、非腺瘤样肿块和结直肠癌。分别比较两种监控指南下的各风险组的瘤样病变率。
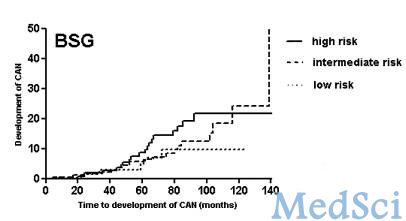
图1:BSG指南监控的风险组结肠炎相关瘤样病变的患病率生存曲线
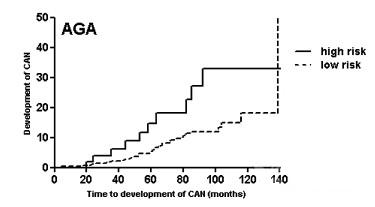
图2:AGA指南监控的风险组结肠炎相关瘤样病变的患病率生存曲线
研究结果共纳入1018名接受监测的炎症性肠病患者。使用AGA监控指南者有64例(6%)患者每年接受1次监控,有954例(94%)每年接受2次监控,结果共有541次/年结肠镜检查量。低风险组和高风险组的结肠炎相关瘤样病变的发病率分别为5.3%和20.3%。
使用BSG监控指南,有204例(20%)患者每年接受1次监控,有393例(39%)患者每3年接受1次监控,421例患者(41%)每5年接受1次监控,结果有420次/年的结肠镜检查量,BSG监控指南组的结肠镜检查量比AGA监控指南组的结肠镜检查量少22%。在低、中、高风险组中,结肠炎相关瘤样病变的发病率分别为3.6%、6.9%和10.8%。
研究发现,虽然BSG监控指南组拥有结肠镜检查量较低的优势,但是AGA监控指南组的风险分层似乎更好,因为它能更好地发现结肠炎相关瘤样病变的高危人群。
研究背景:
长期的溃疡性结肠炎和克罗恩病未得到良好的控制会增加发展成结直肠癌的风险。因此,临床医生一直主张对炎症性肠病患者进行结肠镜检查和监控,但目前仍然缺乏支持监控能提高生存率观点的确凿证据。在2002年,美国胃肠病协会(AGA)指南和英国胃肠病学会(BSG)指南依次公布了它们的第一个关于结直肠癌筛查的监控指南,两指南均指出应定期对炎症性肠病患者进行监控,包括行结肠镜检查。
但两指南关于监控时间间隔的意见存在差异,两指南分别指出对有8~10年的严重结肠炎病史者和对有15~20年的左侧结肠炎症病史者,都应接受定期规律的监控,时间间隔应为1至3年。BSG和AGA指南均明确提出使用最新的内镜技术和改进风险分层来监控,尽管两指南对严重结肠炎患者都推荐定期监控和支持使用色素内镜检查,但关于结肠镜检查的监控间间隔并没有达到共识。
原文出处:
Mooiweer E, van der Meulen AE, van Bodegraven AA, Jansen JM, Mahmmod N, Nijsten J, van Oijen MG, Siersema PD, Oldenburg B.Neoplasia yield and colonoscopic workload of surveillance regimes for colorectal cancer in colitis patients: a retrospective study comparing the performance of the updated AGA and BSG guidelines.Inflamm Bowel Dis. 2013 Nov;19(12):2603-10. doi: 10.1097/MIB.0b013e3182a74b27.【原文下载】
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#AGA#
33
#高危人群#
36
#IBD#
37