股骨头中的“新月征”
2022-12-29 华夏影像诊断中心 华夏影像诊断中心 发表于安徽省
Ⅳ 期 关节软骨被完全破坏,关节间隙变窄,股骨头显著塌陷变形,髋臼出现硬化、囊性变及边缘骨赘等非特异性继发性骨关节炎。

股骨头/肱骨头坏死时呈顶部半月状软骨下断裂,股骨头软骨下骨小梁与软骨分离,X线表现在骨性关节面的下方出现了2-4mm宽的新月形透明带,即"新月征(crescent sign)",又称“半月征”。

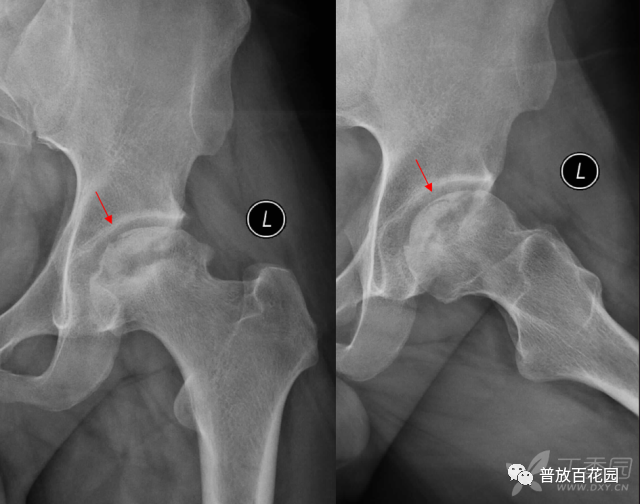
病例1,股骨头缺血坏死。正位及蛙式位片显示左侧股骨头变扁,密度不均,关节面下可见弧形低密度线影(红箭),即新月征,提示软骨下骨折。
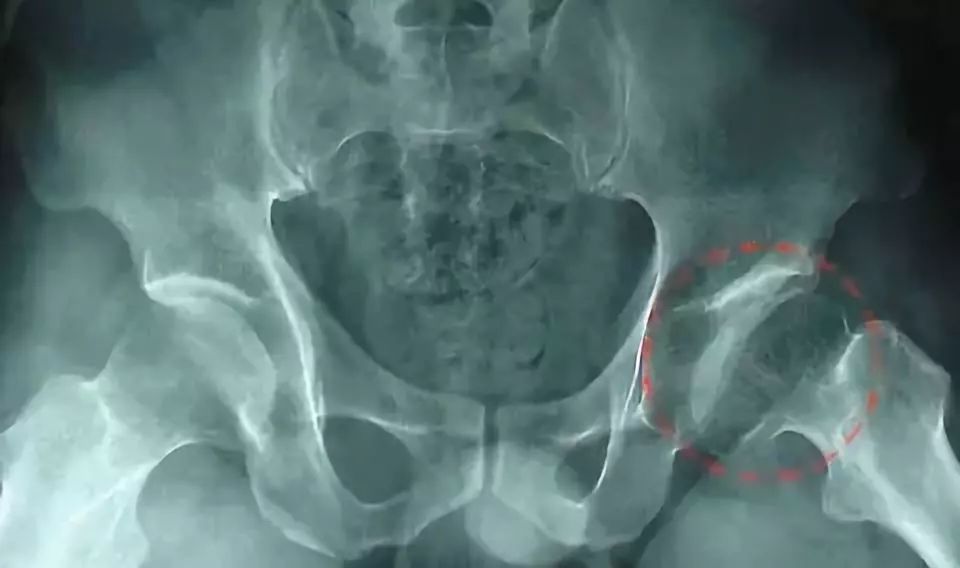
病例2,磁共振新月征。T1WI(A)及STIR(B)显示股骨头缺血坏死典型特征,双线征(箭头)围绕呈黄骨髓信号(*)的坏死区,另可见新月征(白箭)。大体标本冠状切面(C)及相应的病理图片(D)显示新月征(弯箭)为关节软骨和皮质下的骨折裂隙。

扩展阅读:
股骨头坏死的 X 线表现
初期:髋关节间隙轻度增宽,以关节中下为主,主要因关节软骨增宽,股骨头外移所致,早期股骨头在外移2mm以内,晚期可达5mm,一般认为是关节旁及关节内软组织充血所致,可以逆转。
中期:股骨头皮质可以断裂形(台阶状)成角,基底处出现平行的双皮质征(双边征)。其中台阶征及双边征是X线判断股骨头塌陷的早期征象,随后股骨头广泛脱位和碎解。其内可见死骨、裂隙、硬化和透光区,股骨头压缩变扁平,轮廓不规则,关节腔最初因股骨头变扁而增宽。股骨颈下方出现皮质增厚或骨膜增生,关节间隙可呈不规则变窄,髋臼关节面增生硬化,Sheaton线不连续,股骨头碎块可成为关节游离体。
上图为中期可能性大
晚期:股骨头骨结构完全消失,股骨头明显变扁或覃状变形,内有弥漫或局限性硬化或囊变区,关节间隙变窄,股骨头增粗,可有关节半脱位。髋臼缘和股骨头基底部增生变成骨赘,髋臼关节面出现硬化并囊变,股骨头与髋臼变扁,股骨颈吸收,使下肢变短。

上图为晚期可能性大
看点02
股骨头坏死CT的表现
Ⅰ期 骨质无明显异常,但可有滑膜增厚,关节囊肿胀,关节腔积液,关节间隙相对增宽。
Ⅱ期 股骨头形态正常无塌陷,正常时股骨头中心因持重应力的作用骨小梁生理性密度增高呈“星芒征”,当发现骨缺血性坏死时,星芒状骨纹间骨小梁吸收呈不均匀大眼状,由于反映性增生,使星芒状骨纹增粗、扭曲、浓密。
Ⅲ期 此期称为塌陷前期,股骨头变平,股骨头前上部关节面下见窄细状透亮带,即“半月征”。
Ⅳ期 股骨头塌陷变形,股骨头内是不同程度囊变,周围有硬化或不规则,因塌陷所致的浓度区,可见碎骨片和关节游离体。继发退行性骨关节病,出现增生骨刺、关节间隙狭窄、关节半脱位。
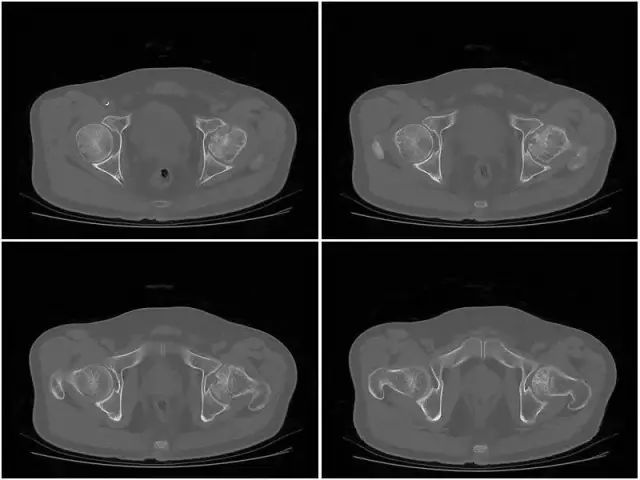
上图为IV期
看点03
股骨头坏死的 MRI 表现
MRI 敏感性优于骨核素扫描和 CT 及 X 线检查。这是因为股骨头发生坏死后,修复组织不断伸入坏死区上方骨髓的变化早于骨质变化,MRI可以在骨质塌陷及修复以前反映出骨髓细胞的变化。所以, MRI 应作为早期检查诊断骨坏死的主要手段。
0 期 一般患者无症状,病理表现为造血骨髓的丢失,胞浆滞留并有窦状小管,间质内积液和骨髓脂肪细胞的坏死。MRI可表现正常,在骨扫描时局部呈现一示踪剂缺血性冷点。只在 MRI 动态扫描时上述冷点可表现为增强减弱。
I 期 股骨头不变形,关节间隙正常,X 线平片、CT多不能显示明显的骨质病变,称 X 线前期。T1 加权股骨头负重区(根据关节软骨结构和功能的特点,将股骨头软骨面分为三个部份,外上方与髋臼软骨面相差的压力负重区、压力负重区内侧的非压力负重区和外侧周围的非压力负重区)显示线样低信号。T2 加权呈高信号病理特征,是骨和骨髓的坏死无修复,以骨髓水肿、骨细胞坏死、骨陷窝空虚为主要改变。
Ⅱ 期 股骨头不变形,关节间隙正常。T1 加权为新月形边界清楚的不均匀信号,T2 加权显中等稍高信号,周围不均匀稍低信号环绕,呈典型的双线征,位置基本与CT的条状骨硬化一致。病理上为病灶中心大量不规则的细胞碎片坏死,周边纤维化,新骨形成和肉芽组织增生。
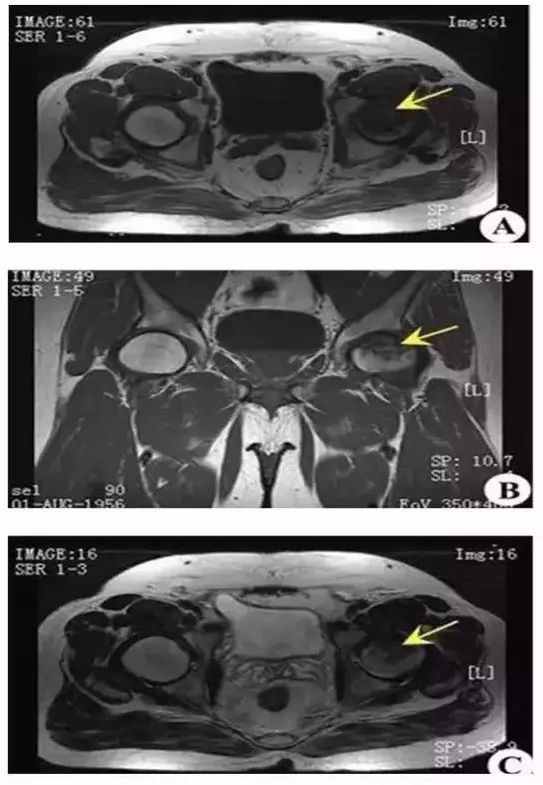
上图为II期
Ⅲ 期 股骨头变形,软骨下骨折、塌陷、新月体形成。T1 加权呈带状低信号,T2 加权示中等或高信号,为关节积液进入软骨下骨折线的裂隙。新月形坏死骨发生应力性软骨下骨折、塌陷并与关节软骨分离。由于纤维组织长入形成致密的无血管墙,使修复被阻挡,进入坏死骨的修复受限。
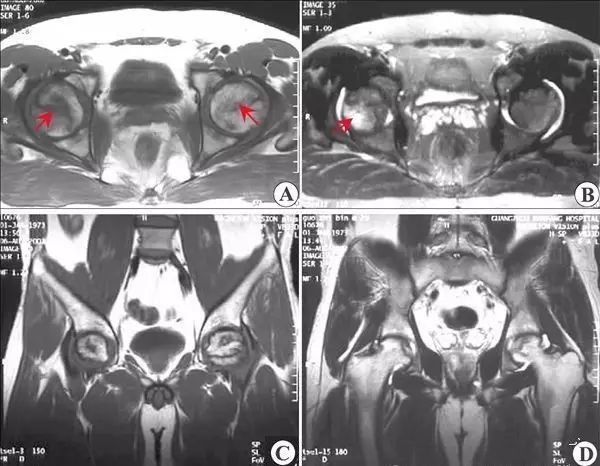
上图为Ⅲ期
Ⅳ 期 关节软骨被完全破坏,关节间隙变窄,股骨头显著塌陷变形,髋臼出现硬化、囊性变及边缘骨赘等非特异性继发性骨关节炎。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言