双核驱动,全面控糖——胰岛素起始治疗之优化选择
2022-12-15 代谢网 代谢网 发表于安徽省
2型糖尿病的发生受多种危险因素的影响,其中遗传和肥胖等因素直接或间接导致胰岛β细胞功能的下降,随着病程的延长,口服降糖药物治疗失败的患者比例逐渐增加。
2型糖尿病的发生受多种危险因素的影响,其中遗传和肥胖等因素直接或间接导致胰岛β细胞功能的下降,随着病程的延长,口服降糖药物治疗失败的患者比例逐渐增加。因此中华医学会糖尿病分会(CDS)发布的《中国2型糖尿病防治指南》[1]指出,对于OAD治疗3个月后HbA1c≥7%者,可以启始胰岛素治疗,那么起始胰岛素的治疗方案该如何选择呢?
T2DM的血糖演变特点决定胰岛素的起始需兼顾空腹及餐后血糖
在T2DM的发生发展过程中,随着胰岛β细胞功能的衰竭,患者血糖逐渐升高。在T2DM患者中,起始胰岛素治疗需结合患者的血糖特点来选择。研究显示[2]大部分患者的餐后血糖(PPG)首先升高,继而出现空腹血糖(FPG)升高。在中国人群中开展的研究表明,随着糖化血红蛋白(HbA1c)水平的变化,FPG和PPG对整体血糖的贡献率不同[3]。在HbA1c <8.5%的患者中,PPG的贡献更大,而在HbA1c≥ 8.5%的患者中,FPG的贡献更大。因此,同时控制FPG和PPG则有利于总体血糖的达标[4]。T2DM患者血糖演变特点要求我们在为T2DM患者选择胰岛素治疗方案时兼顾FPG和PPG。
中国患者的特点决定胰岛素的起始需兼顾空腹及餐后血糖
一项比较胰岛功能和胰岛素敏感性种族差异的荟萃分析显示,在糖耐量正常、糖耐量异常以及T2DM阶段,与白种人群相比,东亚人群的胰岛β细胞分泌功能更差[5]。这也意味着亚洲人群的血糖控制难度更大,来自于中国人的研究数据也证实了这一点。
2020年糖化血红蛋白监测网数据显示[6]超1/3的中国T2DM患者存在FPG和PPG均升高,并且单纯使用口服降糖药治疗的患者,HbA1c达标率仅为30%左右,更不容乐观的是即使联合多种口服降糖药治疗,中国T2DM患者FPG及PPG的达标率仅为50%左右。上述来自中国人群的数据均证实中国T2DM患者胰岛功能更差,FPG和PPG升高的情况普遍存在,且口服降糖药物治疗的效果不容乐观,适时起始胰岛素治疗,尤其是适合中国患者的胰岛素治疗方案刻不容缓。
 双核驱动,助力T2DM患者全面控糖
双核驱动,助力T2DM患者全面控糖
2020年CDS发布的《中国2型糖尿病防治指南》指出对于OAD治疗3个月血糖不达标者,可以启始胰岛素治疗,并且首次将德谷门冬双胰岛素纳为胰岛素起始治疗的选择之一。德谷门冬双胰岛素是目前唯一上市的双胰岛素类似物,由70%的德谷胰岛素(基础胰岛素)和30%的门冬胰岛素(餐时胰岛素)组成,因此在控制FPG的同时,还可以管理PPG。
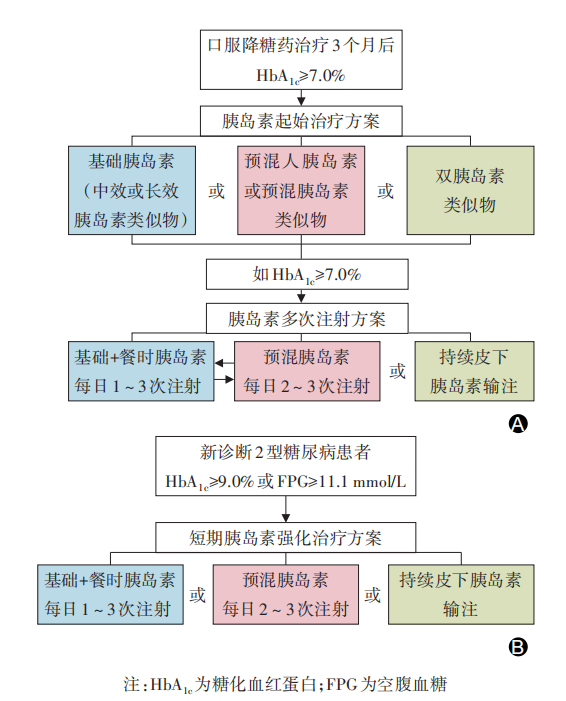 图1 2型糖尿病胰岛素治疗路径
图1 2型糖尿病胰岛素治疗路径
BOOST JAPAN研究表明[7],在既往OAD失效的T2DM患者中,与每日一次甘精胰岛素相比,起始德谷门冬双胰岛素每日一次治疗的患者HbA1c控制更优,HbA1c安全达标率更高,并且在基础胰岛素剂量减少30%的情况下,与甘精胰岛素有相似的FPG控制水平,且晚餐后血糖控制更优。Start Twice Daily研究表明[8],既往OAD失效的T2DM患者,起始每日两次德谷门冬双胰岛素治疗,与起始预混胰岛素门冬30治疗相比,两组HbA1c降幅相似的情况下,德谷门冬双胰岛素FPG控制更优。在安全性方面,德谷门冬双胰岛素组与门冬30组比较,患者总体确证性低血糖事件发生风险减少54%,夜间确证性低血糖事件发生风险减少75%。
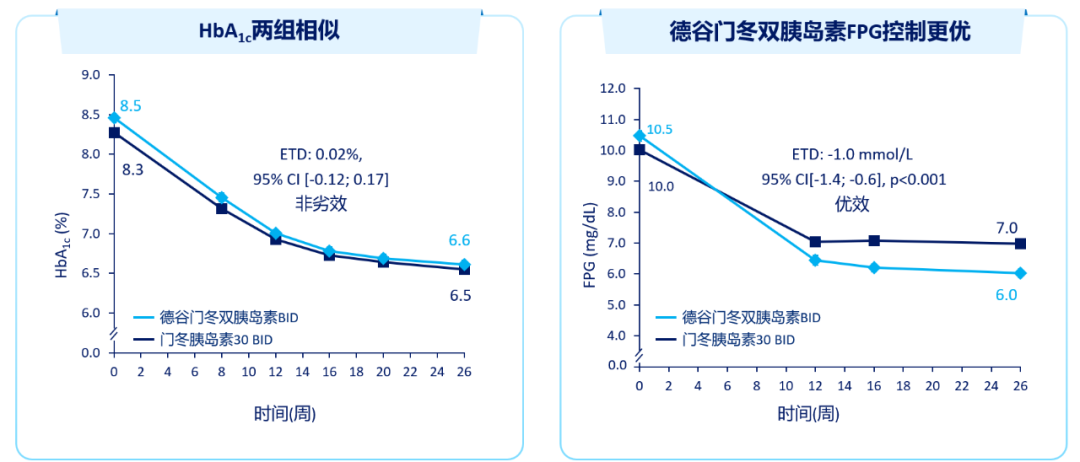
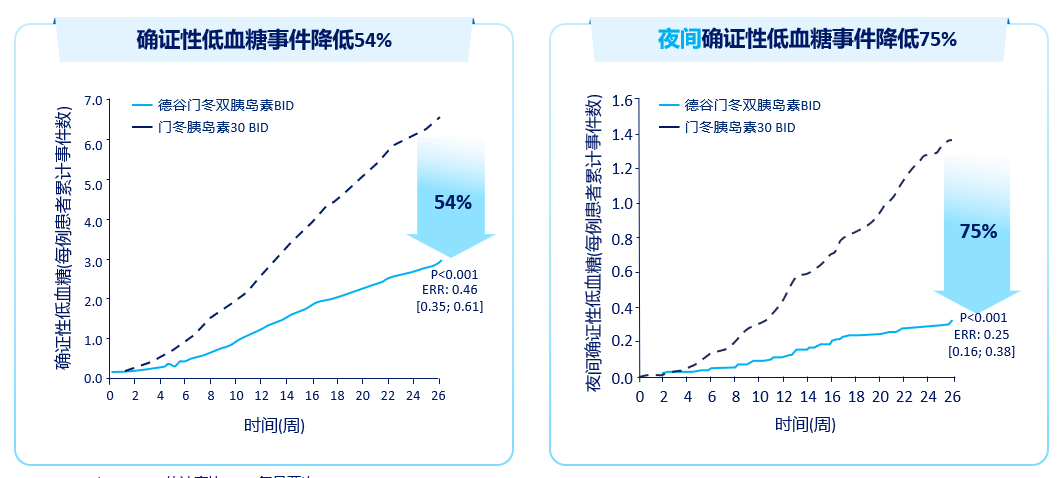 图2 Start Twice Daily研究中HbA1c、FBG及低血糖比较
图2 Start Twice Daily研究中HbA1c、FBG及低血糖比较
因此,无论是从T2DM血糖演变过程还是从中国患者的特点来看,在起始胰岛素治疗时均需兼顾患者的空腹及餐后血糖,德谷门冬双胰岛素可有效兼顾空腹及餐后血糖,循证医学证据也证实了这一特点,并且实现了HbA1c达标的同时,低血糖风险更低,是胰岛素起始治疗之优选!
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






