谢青教授:从指南到临床实践,如何管理血流导管相关血流感染?
2024-09-02 感染前沿 感染前沿 发表于上海
上海交通大学医学院附属瑞金医院谢青教授分享的“血流导管相关血流感染的管理--从指南到临床实践”,感染前沿特将精华整理成文,以飨读者。
血管导管相关血流感染是常见的院内感染之一,不仅增加患者痛苦甚至恶化患者预后、延长住院时间,而且增加医疗花费和医务人员工作量,疾病负担十分可观。其实绝大部分血管导管相关血流感染是可以预防的。国家卫生健康委曾将降低血管内导管相关血流感染发生率作为国家医疗质量安全改进重要目标之一,列入2021年度十大质量安全改进目标,可见预防血管导管相关血流感染的重要性与紧迫性。
上海交通大学医学院附属瑞金医院谢青教授分享的“血流导管相关血流感染的管理--从指南到临床实践”,感染前沿特将精华整理成文,以飨读者。
血管导管相关感染的定义
血管导管相关感染(Vessel Catheter Associated Infection,简称VCAI)是指留置血管导管期间及拔除血管导管后48小时内发生的原发性、且与其他部位感染无关的感染,包括血管导管相关局部感染和血管导管相关血流感染(CRBSL)。患者局部感染时出现红、肿、热、痛、渗出等炎症表现,血流感染除局部表现外还会出现发热(>38℃)、寒颤或低血压等全身感染表现。
血流感染实验室微生物学检查结果:外周静脉血培养细菌或真菌阳性,或者从导管尖端和外周血培养出相同种类、相同药敏结果的致病菌。
CRBSL的危害及疾病负担
CRBSL死亡率明显升高,一项前瞻性、观察研究显示留置导管血流感染患者的死亡率显著高于无导管相关血流感染或导管细菌定植患者。
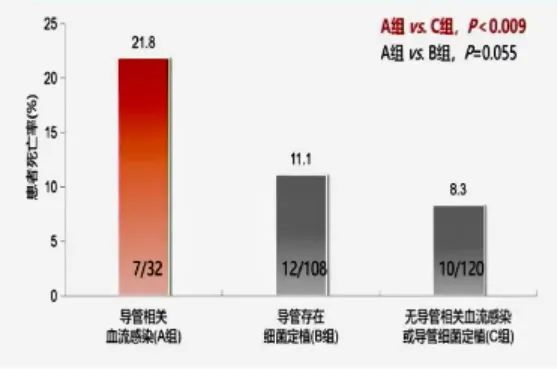
CRBSL分布科室多,成为常见院内感染之一,医院感染暴发流行的常见类型败血症占20%。我国一项回顾性分析显示导管相关性血流感染分布在ICU、胃肠外科、急诊急救等科室;一项美国全国范围监测研究显示院内血流感染分布在ICU、内科、普外科等科室。
CRBSL的危险因素
导管类型:双腔导管和多腔导管感染率较单腔导管明显升高。
插管部位:股静脉置管感染率较颈内静脉、锁骨下静脉置管感染率高。
导管留置时间:留置时间超过2周,导管相关感染明显升高。
患者因素:患者存在严重基础疾病,免疫功能低下以及低蛋白血症、因化疗所致粒缺。
其他因素:全胃肠外营养可能是导管相关血流感染的危险因素。
CRBSL的病原菌
G+为主,G-在增加!
导管相关血流感染的病原菌--G+为主
一项回顾性分析纳入北京解放军306医院2010年6月-2013年6月2344例置入中心静脉导管患者的临床资料,分析确诊患者血液及中心静脉导管末端细菌培养及药敏结果。
旨在评估CRBSI的病原菌分布及其耐药性,为CRBSI治疗提供合理依据,lCRBSI病原菌分布以革兰阳性菌为主,占64.7%。
导管相关血流感染的病原菌--G-在增加
一项回顾性研究比较了1999年至2000年和2013年至2014年的两组癌症患者,发现革兰氏阴性菌是后期主要的病因,占CRBSI的41%,念珠菌发生率为3%。
CRBSL的诊断标准
确诊:有1次半定量导管培养阳性(每导管节段≥15 CFU)或定量导管培养。
临床诊断:具备以下任何一项,提示导管极有可能为感染的来源。具有严重感染的临床表现,且导管头或导管节段的定量或半定量培养。
拟诊:具备以下任何一项,不能除外导管为感染的来源。具有导管相关的严重感染表现,在拔除导管和适当抗生素治疗后症状。
CRBSL的病原学诊断
中心静脉导管CLABSI病原学诊断(保留导管情况)
|
导管 |
外周静脉 |
条件 |
结果判断 |
|
+ |
+ |
CLABSI可能 |
|
|
+ |
+ |
导管较外周报阳快120分钟 |
CLABSI |
|
导管细菌浓度较外周高5倍 |
|||
|
+ |
- |
不能确定 |
|
|
- |
- |
非CLABSI |
中心静脉导管CLABSI病原学诊断 (保留导管情况)
|
导管尖端 |
外周静脉Ⅰ |
外周静脉Ⅱ |
结果判断 |
|
+ |
+ |
+ |
CLABSI可能 |
|
+ |
+ |
- |
|
|
- |
+ |
+ |
培养为金葡菌或念珠菌,且缺乏其他感染的证据则提示可能为CLABSI |
|
- |
+ |
- |
|
|
+ |
- |
- |
导管定植菌 |
|
- |
- |
- |
非CLABSI |
CRBSL的管理
重在管理、预防和监测
① 管理要求--6大措施
1. 健全规章制度,制定并落实工作规范和操作规程,明确相关责任部门和人员职责;
2. 应当由取得医师、护士执业资格,并经过相应技术培训的医师、护士执行血管导管留置、维护与使用;
3. 接受各类血管导管使用指征、置管方法、使用维护、预防与控制措施的培训和教育,掌握操作规程,加强患者及家属宣教;
4. 医务人员充分评估风险因素,实施预防和控制血管导管相关感染的工作措施;
5. 中心导管置管环境应当符合《医院消毒卫生标准》中医疗机构Ⅱ类环境要求;
6. 建立主动监测和报告体系,开展监测,定期分析反馈,持续质量改进,预防感染,有效降低感染率。
② 置管前预防措施--5大措施
1. 严格掌握置管指征,减少不必要的置管;
2. 评估置管部位和全身状况。选择满足病情和诊疗需要的最少、最小导管。选择合适的留置部位;
3. 置管使用的医疗器械、器具、各种敷料等医疗用品应当符合医疗器械管理相关规定的要求,必须无菌;
4. 患疖肿、湿疹等皮肤病或呼吸道疾病(如感冒、流感等)的医务人员,在未治愈前不应进行置管操作;
5. 如为血管条件较差的患者进行中心静脉置管或经外周静脉置入中心静脉导管(以下简称PICC)有困难时,有条件的医院可使用超声引导穿刺。
③ 置管中预防措施--3大措施
1. 严格执行无菌技术操作规程。遵守最大无菌屏障要求,戴工作圆帽、医用外科口罩,按《医务人员手卫生规范》有关要求执行手卫生并戴无菌手套、穿无菌手术衣或无菌隔离衣、铺覆盖患者全身的大无菌单。手套污染或破损时应立即更换。置管操作辅助人员应戴工作圆帽、医用外科口罩、执行手卫生。完全植入式导管(输液港)的植入与取出应在手术室进行;
2. 采用符合国家相关规定的皮肤消毒剂消毒穿刺部位。建议采用含洗必泰醇浓度>0.5%的消毒液进行皮肤局部消毒;
3. 中心静脉导管置管后应当记录置管日期、时间、部位、置管长度,导管名称和类型、尖端位置等,并签名。
④ 置管后预防措施--12大措施
1. 应当尽量使用无菌透明、透气性好的敷料覆盖穿刺点,对高热、出汗、穿刺点出血,渗出的患者可使用无菌纱布覆盖;
2. 定期更换置管穿刺点覆盖的敷料。无菌纱布至少1次/2天,无菌透明敷料至少1次/周,敷料出现潮湿、松动、可见污染时应当及时更换;
3. 医务人员接触置管穿刺点或更换敷料前,应当严格按照《医务人员手卫生规范》有关要求执行手卫生;
4. 中心静脉导管及PICC,尽量减少三通等附加装置的使用。保持连接端口清洁,每次连接及注射药物前,按照消毒剂使用说明对端口周边进行消毒,待干后方可注射药物;如端口内有血迹等污染时,应当立即更换;
5. 应当告知置管患者在沐浴或擦身时注意保护导管,避免导管淋湿或浸入水中;
6. 及时更换输液管路,输血时,应在完成每个单位输血或每隔4小时更换给药装置和过滤器;单独输注静脉内脂肪剂(IVFE)时,应每隔12小时更换输液装置。外周及中心静脉置管后,应当用不含防腐剂的生理盐水或肝素盐水进行常规冲封管,预防导管堵塞。
CRBSL的处理
当怀疑患者发生导管相关血流感染时,拔除导管后应取导管尖端125px做导管半定量培养,并同时在对侧(或其他不同部位)抽取外周血培养,在化验单上注明抽血时间;导管不能拔除者,同时抽取导管血和外周血做血培养。怀疑导管相关感染时,如插管部位有渗出,应用棉签蘸取渗出液进行培养,并进行革兰氏染色。
使用抗菌药物治疗前应抽血做血培养检查,并根据药敏结果及时调整用药。
抗菌药物预防使用
01 抗菌药物预防使用的问题
局部用药:对于导管预计留置超过5天的患者,若采用综合措施仍不能降低CLABSI率,推荐使用氯己定/磺胺嘧啶银或米诺环素/利福平包裹的CVC。
对于长期置管患者,虽然最大程度地执行无菌操作技术,但仍有多次的CRBSI史,可用预防性抗菌药物溶液封管。(Ⅱ)
全身用药:不要在插管前或留置导管期间,为预防导管定植或CRBSI而常规全身预防性应用抗菌药物。(ⅠB)
02 抗菌药物治疗使用的原则
-
全身抗菌治疗是CRI的第二大主要治疗方法,应在采血后立即开始;
-
经验性抗菌治疗的选择取决于感染的临床严重程度、患者的共病、潜在的已知的MDR细菌定植,以及局部耐药模式;
-
在高危中性粒细胞减少症患者中,哌拉西林/他唑巴坦、亚胺培南和美罗培南是一线经验性抗菌治疗的合适选择;
-
不鼓励在G+CRI的微生物学证据之前经验性添加糖肽,因为这种治疗可能会增加抗生素耐药性和额外的毒性,并不能改善发热性中性粒细胞减少性癌症患者的结局;
-
根据药敏调整经验治疗。对于没有微生物学证据表明经验性治疗的抗生素覆盖率不足的患者,最初的抗菌方案可以继续;
-
建议重复血培养,以考虑血培养结果阴性的第一天作为指导治疗时间,并在抗菌治疗后检测有菌血症微生物学证据延长的复杂CRI;
-
疗程取决于检测到的病原体、症状的缓解、心内膜炎或骨髓炎等并发症的消失或出现,以及对抗菌治疗反应的临床、微生物和实验室证据。
总结
“降低血管内导管相关性血流感染发生率”已成为《2021年国家医疗质量安全改进目标》10大目标之一;采取综合措施,重点改善中心静脉导管及经外周静脉置入中心静脉导管的相关血流感染问题,以保障医疗安全和患者权益。
CRBSI的流行情况不容乐观,一旦发生,造成健康危害及疾病负担,包括患者死亡率增加、住院时间延长和医疗支出大幅增加。
早期识别CRBSI危险因素,依据患者基础情况综合分析和判断,及时诊断做出响应。
CRBSI的管理,重在管理、预防和监测,尤其是制定管理措施,在置管前、中、后严格按照规范处理,减少导管相关血流感染的发生;一旦出现感染,应及时、合理做出处理,包括对导管的管理和抗菌药物的合理使用。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
















#血流感染# #血流导管#
66
感谢您的分享
63