【所属科室】
消化科
【基本资料】
患者,男,72岁
【主诉】
腹痛伴心悸、乏力1月余
【现病史】
患者1月前无明显诱因下出现腹痛,主要位于脐周围,为阵发性隐痛,可自行缓解,与进食、排便无关,无腹胀、腹泻、大便带血、黑便,伴活动后头晕、心悸、乏力明显,就诊于外院,腹部超声示盆腔不均质肿块,盆腔少量积液。
【体格检查】
神志清楚,重度贫血貌,腹部脐下正中可触及一包块,大小约6x7cm,质韧,压痛阳性,活动度差。
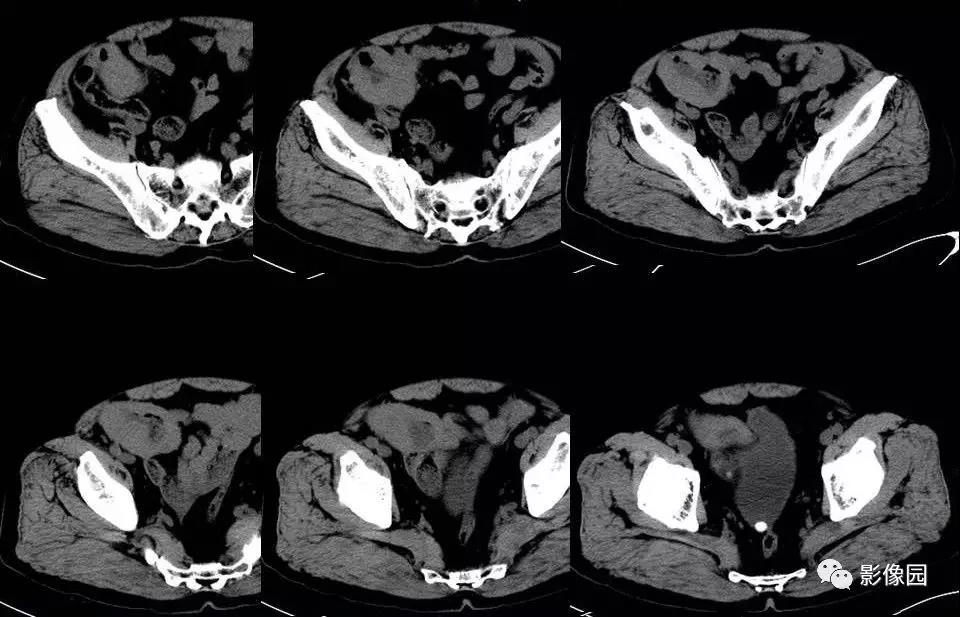
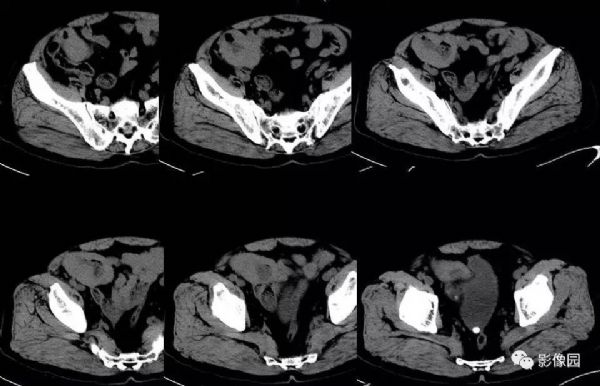
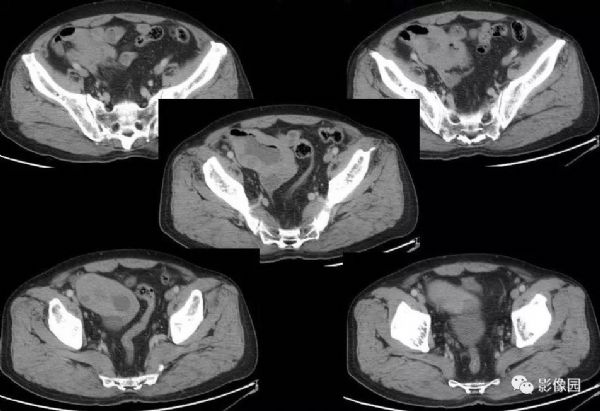
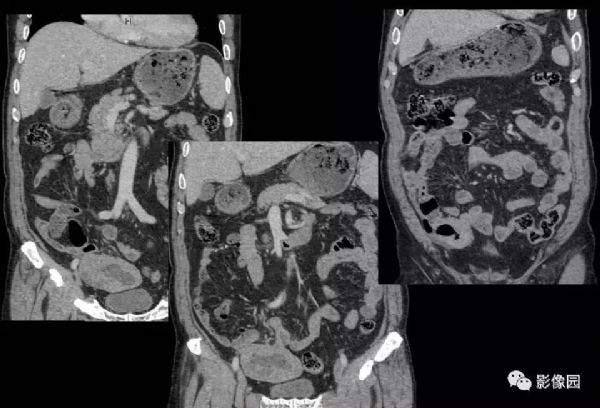
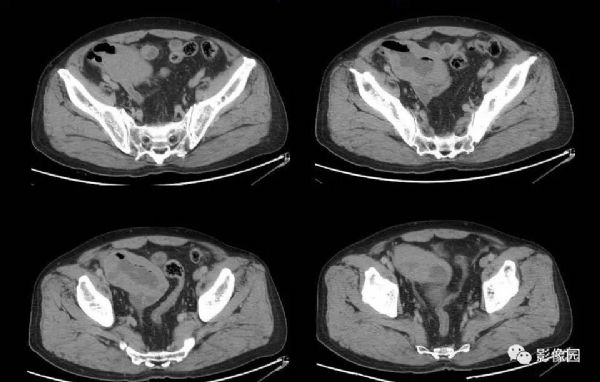
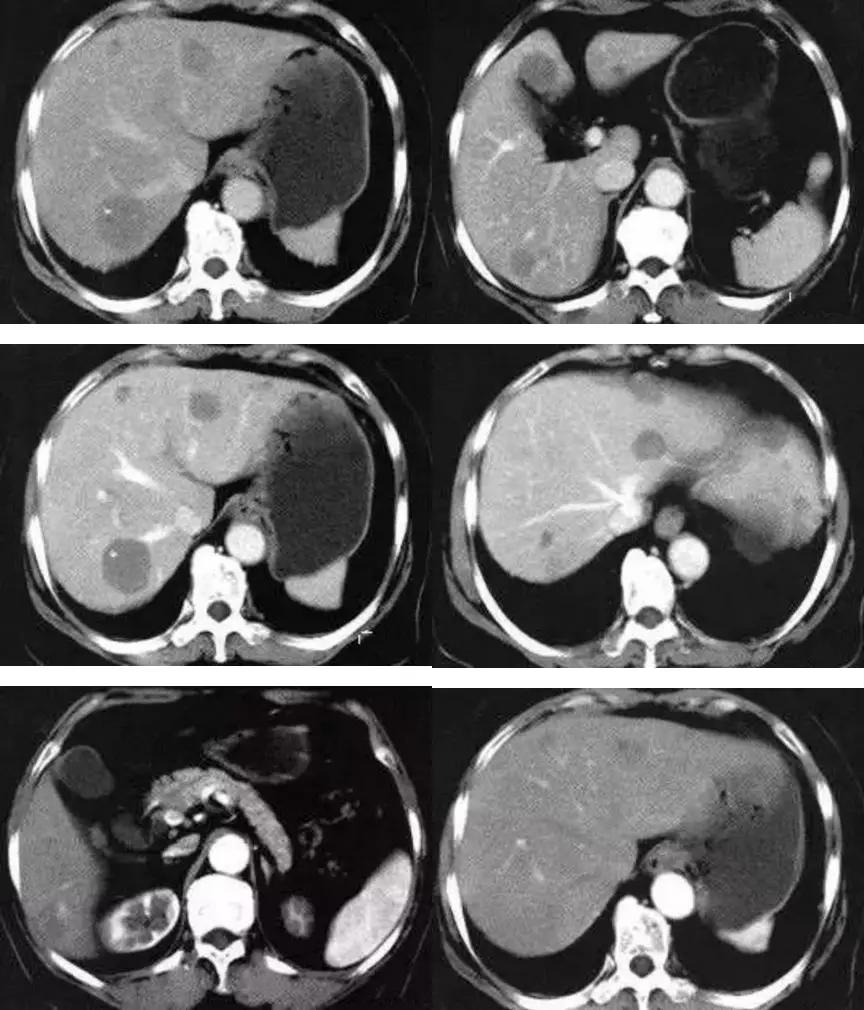
【影像图片】
【讨论】
评论:回盲部回肠末端实性肿块,肠管壁弥漫性增厚,扩张,可见气-液平面,肠壁未见僵硬,周围未见渗出,增强未见明显均匀强化征象,考虑淋巴瘤。
【结果】
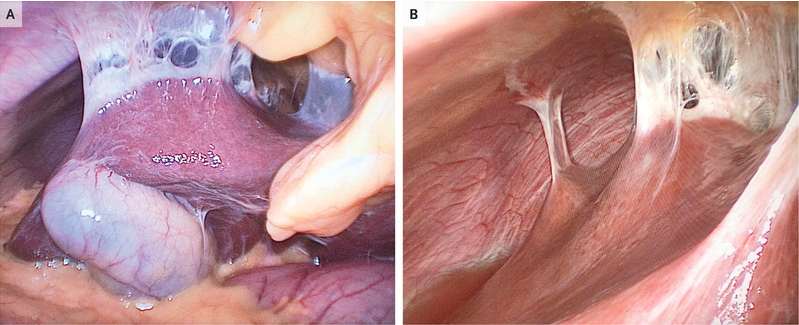
术中所见:进腹后探查见距回盲部50cm小肠肿瘤约4x8cm大小,局部质硬。肿块侵及全层,两切缘未见肿瘤。肠壁仅附少量脂肪组织,肠周检及淋巴结2枚。
病理诊断:(回肠)弥漫性大B细胞淋巴瘤
【病例小结】
小肠淋巴瘤占胃肠道淋巴瘤的35%~70%,以继发性非霍奇金淋巴瘤多见,好发于青壮年,男性居多,以淋巴组织丰富的回肠远端多见,起源于小肠粘膜下的淋巴组织,病变可局限于一段肠管或分布于多段肠管。临床表现早期无明显症状,晚期可出现持续性脐周疼痛,不规则发热、腹泻、肠道出血、贫血、消瘦乏力或肠梗阻等。
CT影像学表现,小肠恶性淋巴瘤CT表现主要包括肠壁增厚、肠腔变形、肠管扩张或狭窄、肠腔内或肠腔内外的软组织肿块、肠壁的节段性或弥漫性浸润等,而肠穿孔、肠套叠是其重要的并发症,增强后呈动脉期无强化或轻度强化(CT值较平扫上升约0~5 Hu),静脉期肿瘤强化仍不明显(CT值较平扫上升约10~25 Hu),肿瘤强化曲线呈“缓慢上升”模式改变。肠壁增厚和腔内外软组织肿块是小肠淋巴瘤的主要CT表现,伴有肠腔动脉瘤样扩张的肠壁环形增厚以及后腹膜、肠系膜淋巴结肿大是恶性淋巴瘤特征性CT表现。如发现受累增厚的肠段较长或多发节段性病灶。则更支持恶性淋巴瘤的诊断。
鉴别诊断:(1)十二指肠腺癌:小肠恶性肿瘤中最常见的组织学类型,且以低分化较多。十二指肠腺癌发病部位以降段多见。CT表现为小肠腔内单发息肉状、菜花状软组织结节及团块影,其内部可发生出血、片状坏死,使肿块密度不均匀征象,钙化少见。增强扫描病灶以动脉期强化较门脉期明显,所以较易及较早直接对周围结构侵犯及远处的转移。位于十二指肠的病灶极易侵犯周围肝门、胰腺及腹主动脉,易合并胆道梗阻。增强扫描肿瘤呈动脉期明显强化(CT值较平扫上升约50~65 Hu),多为不均匀强化,但静脉期肿瘤强化不如动脉期(CT值较平扫上升约40~50Hu),肿瘤强化呈“快速上升-平台”模式。(2)小肠间质瘤:是起源于胃肠道原始间叶组织、非定向分化的肿瘤,部分可伴有平滑肌或神经鞘细胞的不完全分化, 多形成软组织肿块, 其内可见囊变, 坏死, 出血,CT增强后一般表现为中等程度以上的强化,恶性者可见明显的不均匀强化,部分间质瘤可表现为肠壁弥漫性或偏心性增厚。小肠间质瘤易形成溃疡,可见气体及小肠液渗入瘤体内,在临床上可表现为消化道出血,钙化较常见。(3)克罗恩病:是一种原因尚不十分清楚的慢性非特异性肠道炎症性疾病,好发于末端回肠。CT表现肠壁增厚,典型表现为小肠肠壁呈跳跃式分布的节段性增厚, 增强后肠壁分层呈“靶”征或“双环”征。肠壁水肿及肠壁纤维化可致肠腔狭窄变形甚至消失。肠外表现为蜂窝组织炎、瘘管或脓肿形成。回肠系膜纤维脂肪增厚, 右下腹肠曲分离, 肠壁或肠周血管聚集扩张呈“木梳”征, 肠系膜及腹膜后淋巴结反应性增生肿大。
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#老年男性#
44
#腹痛#
26
#乏力#
42
#心悸#
47