Hypertention:年轻人“下压“高?小心中风、心梗、肾病找上你!
2021-03-12 MedSci原创 MedSci原创
这项研究的意义在于,患者和医生不仅需要关注收缩压,还需要关注舒张压。
高血压一直是最受关注的心血管疾病之一。几十年来,随着心血管领域研究的深入,人们对血压的认识也在不断发生改变。人民普遍认为收缩压(上压)是影响心脑血管病的主要原因。尤其是Framingham心脏研究结果的公布,更是让许多研究及心血管指南都十分关注“上压”。
然而,究竟是收缩压还是舒张压导致心血管风险?这个争论一直都有。为此,去年发表在《新英格兰医学杂志》(NEJM)杂志上的一项重磅研究则为舒张压进行了“正名”。研究对超过100万人、3600万次的血压测量数据显示,“上压”、“下压”都是心梗或中风发作风险的独立预测因素。
此外,随着生活条件的改善及生活方式的改变,高血压不再是老年人特有的疾病。根据最新的研究显示,采用140 /90 mm Hg的诊断标准,我国目前约有2.7亿高血压患者。其中,超1/4的中青年人也有不同程度的高血压。
为避免潜在危害,2018年欧洲心脏病学会(ESC)高血压指南建议所有风险水平患者的最佳舒张压目标为70至80 mmHg。那么,究竟哪些血压特征最能预测不同年龄组和不同性别的心血管风险呢?为此,国际MORGAM研究组发表在美国心脏协会(AHA)期刊《高血压》(Hypertension)上的研究进一步对收缩压与舒张压对心脑血管的预测作用进行了全面的评估。
研究人员利用MORGAM项目的数据,调查了年轻(<50岁)和年长(≥50岁)人群的血压特征,分析了其决定因素及其预后重要性。主要纳入在1982年至2008年期间招募的38个队列中的107599名年龄在19岁至97岁之间、未确诊心血管疾病、未接受降压治疗的患者。
使用多变量线性回归探讨了高血压病的协变量。使用多变量Cox比例危险回归、AUC特征曲线下的面积和净再分类改善来考察指标预后的重要性。主要终点是复合心血管终点(CEP),主要是指致命性或非致命性卒中、冠心病死亡或非致命性心肌梗死。
结果显示,年龄与收缩压之间存在正相关,尤其在≥50岁的个体中更为明显。而在<50岁的个体中,年龄与舒张压也存在正相关。特别注意到的是,无论年龄如何,较高的收缩压和平均血压都与心血管预后显著相关,但舒张压仅在年轻组表现出与心血管预后的独立关联。
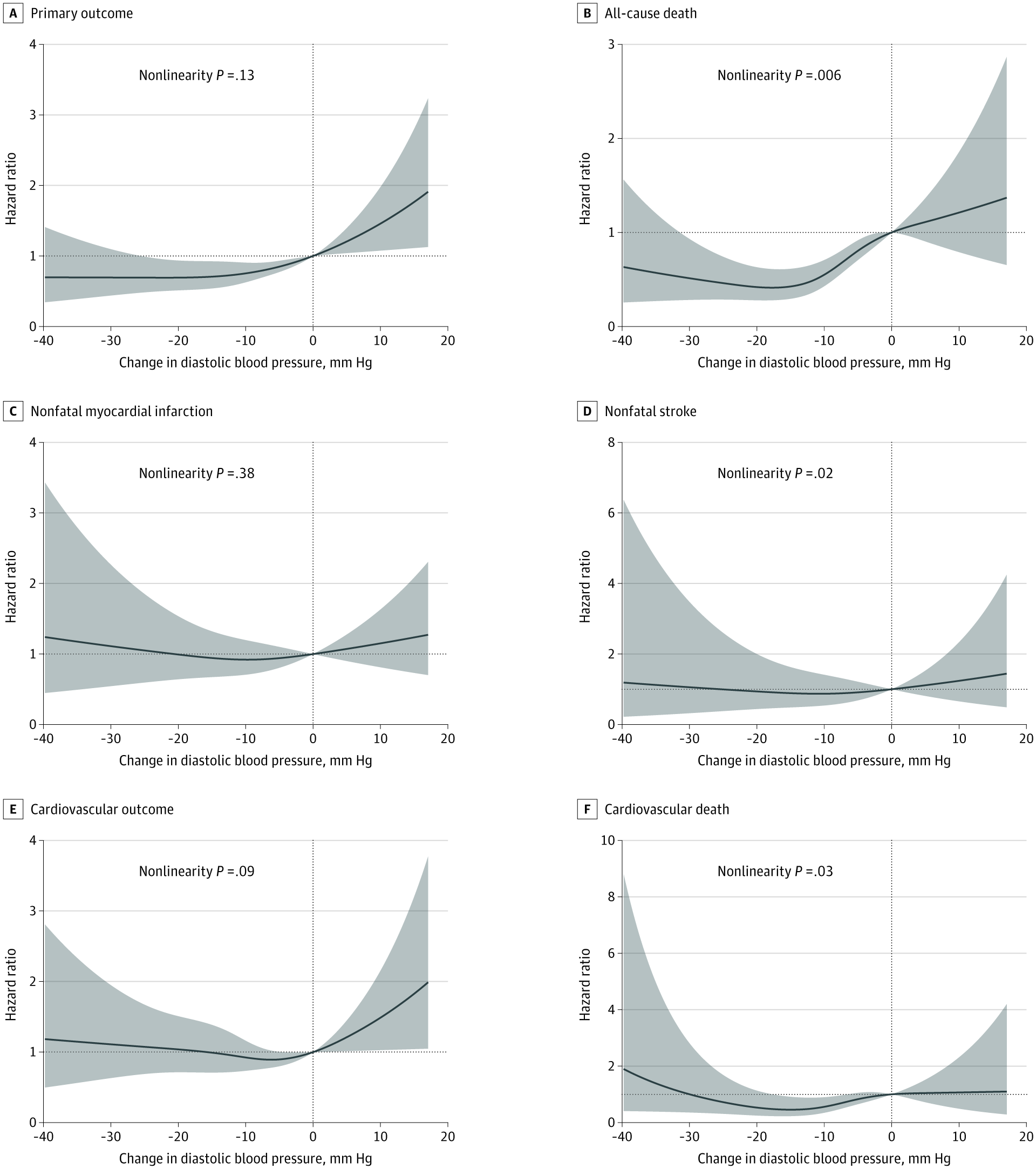
同时,平均动脉压(一个心脏周期内动脉的平均压力)是衡量任何年龄段心血管风险和死亡的良好指标。此外,研究人员还指出,在<50岁的受试者中,与单纯的系统性冠脉风险评价变量(包括收缩压)相比,舒张压显著提高了AUC曲线下面积。即收缩压信息提高了ESC对高血压定义的预后价值。
总之,这项研究的意义在于,患者和医生不仅需要关注收缩压,还需要关注舒张压。在预测年轻个体的复合心血管事件方面,舒张压可能比收缩压更具有预后意义。
参考文献:
Vishram-Nielsen JKK, et al. Predictive Importance of Blood Pressure Characteristics With Increasing Age in Healthy Men and Women: The MORGAM Project. Hypertension. 2021 Apr;77(4):1076-1085. doi: 10.1161/HYPERTENSIONAHA.120.16354.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#PE#
25
学习了,谢谢分享
61
中风是俗称,应该称为缺血性卒中吧
42