JAMA Surgery:胰腺导管腺癌患者腹腔镜与开放式胰腺十二指肠切除术后的短期结果
2023-11-02 Bob Wang MedSci原创 发表于上海
在大量专门机构由经验丰富的外科医生进行的腹腔镜胰腺十二指肠切除术与胰腺导管腺癌患者的开放胰腺十二指肠切除术相比,取得了类似的短期结果。
胰腺导管腺癌(PDAC)仍然是一种高度致命的恶性肿瘤,是成年人的第三大死亡原因,估计5年存活率为11%。胰腺十二指肠切除术(PD)最初是为胰腺头部病变开发的,并在过去100年中演变。随着微创手术的发展,腹腔镜PD(LPD),曾经被称为胰腺手术的珠穆朗玛峰,近年来经历了前所未有的发展。尽管各种报告表明LPD是安全的,但对足够数量的患者的研究很少,这些研究将允许PDAC的腹腔镜手术在临床上被接受。
为了全面系统地比较LPD和开放PD(OPD),2023年10月25日发表在JAMA Surgery的文章,进行了迄今为止最大的LPD随机临床试验(RCT),该试验证实LPD与OPD相比是安全的,但具有边际效益。所有参与的外科医生和中心都经验丰富,组成了成熟的团队。研究参与者的诊断范围广泛,不限于PDAC,包括胆管远端、十二指肠乳头和腹膜肿瘤。这些病理特性的不一致无疑混淆和扭曲了结果,限制了我们评估LPD在PDAC中的实际安全性和有效性的能力。

在此背景下,中国国际医学和医疗保健交流促进协会(MITG-P-CPAM)胰腺疾病分部的微创治疗小组设计并推出了多中心RCT,以比较可切除PDAC中LPD与OPD的短期和长期结果。主要终点是5年总生存率(OS)。次要终点包括死亡率和发病率、逗留时间、综合并发症指数和手术结果。在本文中,我们介绍了这项试验预先指定的次要(短期)结果。
这是2019年9月20日至2022年3月20日在中国10家医院进行的一项非劣质、开放标签随机临床试验。共有412名成年患者被评估为资格;200名组织学确认或临床诊断为有资格接受胰腺十二指肠切除术的胰腺导管腺癌患者被登记。学习招聘已经完成,后续工作正在进行中。本文报告了试验预先指定的早期安全结果。
研究结果显示,在412名合格患者中,200名患者被登记并随机分配1:1接受腹腔镜胰腺十二指肠切除术或开放式胰腺十二指肠切除术。平均(SD)年龄为61.3(9.3)岁,78名参与者(39%)为女性。腹腔镜手术的手术时间更长(中位数[IQR],330.0 [287.5-405.0]分钟与297.0 [245.0-340.0]分钟;P < 0.001)。腹腔镜组的患者失血量比开放组少(中位数[IQR],145.0 [100.0-200.0]毫升与200.0 [100.0-425.0]毫升;P = 0.02)。
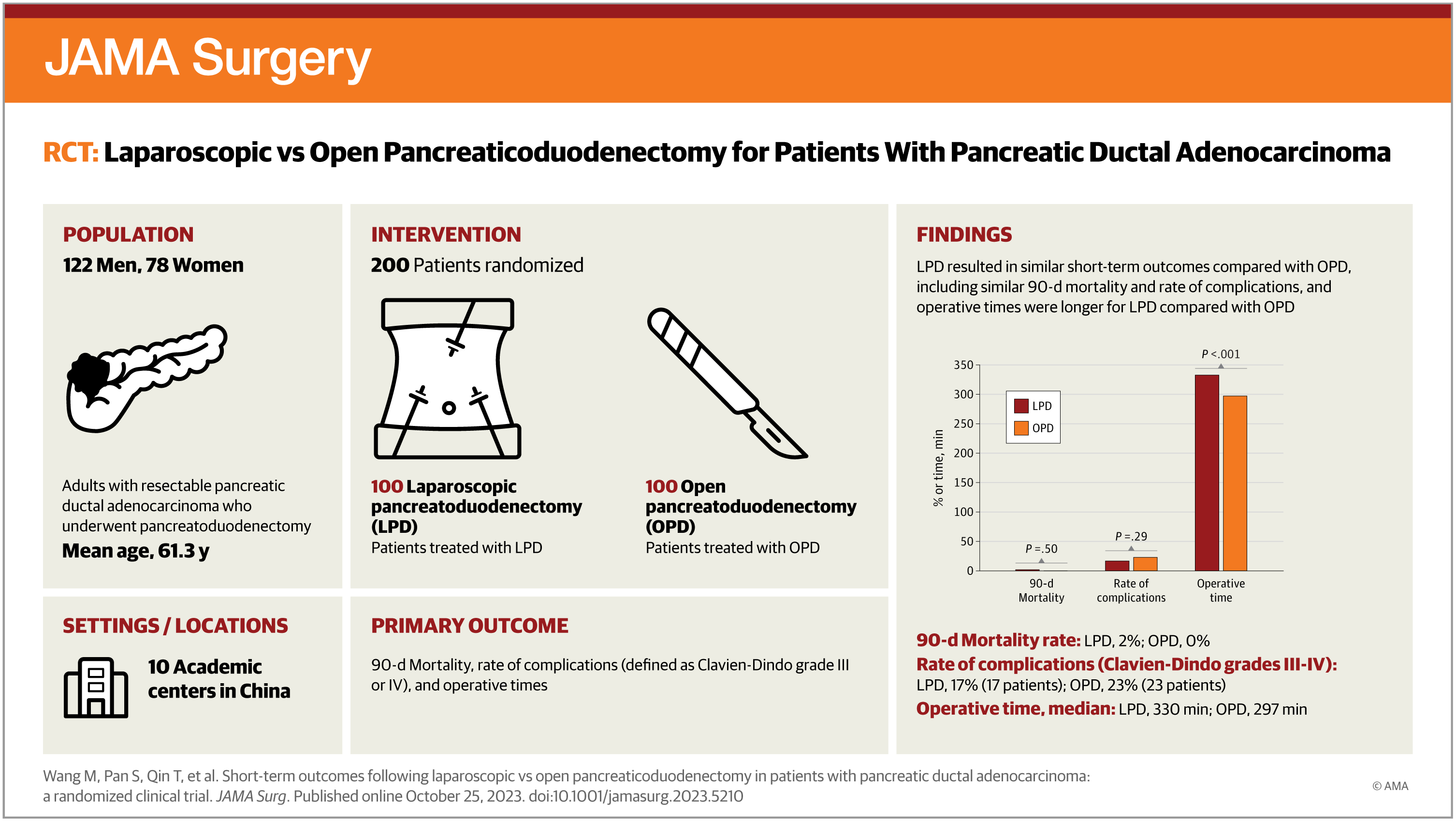
图1:本文摘要图
腹腔镜组100名患者中有2名,开放组100名患者中有0名死于90天。两组之间的Clavien-Dindo III-IV级并发症发生率(n = 17 [17.0%] vs n = 23 [23.0%];P = 0.29)、综合并发症指数(中位数[IQR],0.0-22.6] vs 8.7 [0.0-26.2];P = .79)或中位数(IQR)术后停留时间(14.0 [11.0-17.0]天 vs 14.0 [12.0-18.5]天;P = 0.37)。
综上所述,这项研究的结果表明,在由熟练外科医生治疗的特定患者中,PDAC的LPD提供了与OPD类似的短期安全结果。腹腔镜手术后的住院恢复不逊于开放式手术后的康复。长期随访评估生存率对于确定PDAC患者腹腔镜切除的肿瘤安全性是必要的。
原文出处
Wang MPan SQin T, et al. Short-Term Outcomes Following Laparoscopic vs Open Pancreaticoduodenectomy in Patients With Pancreatic Ductal Adenocarcinoma: A Randomized Clinical Trial. JAMA Surg. Published online October 25, 2023. doi:10.1001/jamasurg.2023.5210
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












好文章,值得一读。
42