PLAST RECONSTR SURG:乳腺癌保乳手术患者术后肿瘤切除大小的预测因素:一项回顾性队列研究
2023-10-01 MedSci原创 MedSci原创 发表于陕西省
研究表明通过BMI、乳房大小和影像学肿瘤大小的简单模型,可以预测术后肿瘤切除的大小。
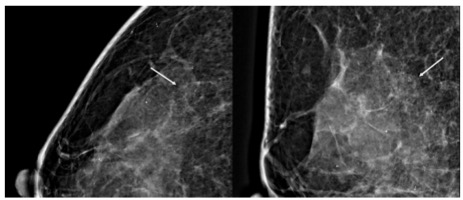
乳房肿瘤整形外科技术作为保乳手术的延伸,可以获得更好的美容效果,增加无瘤切缘,降低再切除率。然而,肿瘤切除范围往往超出预期,有时导致整形外科医生偏离预定计划。为了制定最佳的重建计划,必须尽可能准确地估计肿瘤切除术后的体积缺损。
Plastic and Reconstructive Surgery 最新的一篇研究报告,探索了肿瘤切除大小的术前预测因素。

研究连续纳入2018—2020年在乌得勒支大学医学中心和比尔托芬的亚历山大蒙罗医院(荷兰一家专门从事乳腺癌治疗的医院),临床诊断为浸润性乳腺癌或原位癌并初次行保乳手术的患者。使用诊疗组合代码从电子健康记录中筛选病例。排除因良性病变或恶性与良性病变同时发生于同一乳腺的患者。探究的变量是患者特征和肿瘤特征。采用多元线性回归分析进行数据分析。
研究共纳入423例患者(410例),中位年龄58(32 ~ 84)岁,平均BMI 25.0 (SD=9.3)。肿瘤最大径平均为18.0 mm (SD=13.2),切除肿瘤最大径平均为58.8 mm (SD=19.2)。在对不同的外科医生进行校正后,多元线性回归分析发现术后肿瘤切除大小的显著预测因素是BMI、年龄、乳房大小、术前最大放射学肿瘤直径和整形外科医生是否参与。在进行没有“整形手术”的分析后,年龄成为一个无关紧要的预测因素,并从分析中删除,BMI (β = 1.127, p <0.001)和术前肿瘤大小(β =0.597, p <0.001)与术后肿瘤切除大小呈正相关。乳房大小也与之显著性正相关,但取决于实际大小。此外,我们开发了一个肿瘤切除大小的预测工具,并在www.evidencio.com上创建了一个标题为“预测肿瘤切除大小”的网络应用程序,以方便在临床环境中使用。


综上,BMI、乳房大小和影像学肿瘤大小可以预测术后肿瘤切除的大小。该模型有助于整形外科医生在临床实践中制定重建计划,并更准确地准备和告知患者。
原始出处:
Makineli S, Strijbis R, Tsehaie J, et al. Predictors of postoperative lumpectomy size in breast-conserving surgery in breast cancer patients: a retrospective cohort study [published online ahead of print, 2023 Sep 26]. Plast Reconstr Surg. 2023;10.1097/PRS.0000000000011085. doi:10.1097/PRS.0000000000011085
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













谢谢老师
32