Hum Mol Genet:甲状腺特性与乳腺癌常见遗传危险因素的研究
2023-10-03 从医路漫漫 MedSci原创 发表于陕西省
研究揭示了BC和甲状腺之间的复杂关系,并提供了这些疾病之间共同遗传风险的证据。
背景:乳腺癌是世界范围内女性最常见的癌症,也是癌症导致死亡的主要原因之一。乳腺癌风险受年龄、激素和生殖因素、生活方式、环境因素以及遗传因素的影响。也有人认为,恶性或良性甲状腺疾病可能与乳腺癌风险有关。事实上,这些疾病在女性中占主导地位,乳房和甲状腺组织有一些相似之处,因为这两个腺体都受下丘脑-垂体轴的调节。甲状腺过氧化物酶(TPO)是一种在甲状腺激素生物合成中起重要作用的酶,在乳腺组织中也有表达。与健康对照组相比,乳腺癌患者中抗TPO抗体(TPOAb)的患病率更高,这表明自身免疫性甲状腺疾病与乳腺癌之间存在联系。此外,三碘甲状腺原氨酸(T3)和甲状腺素(T4)等甲状腺激素对滤泡和乳头状甲状腺细胞具有增殖作用。但它们也激活乳腺组织中的雌激素受体,因此可能在乳腺癌和甲状腺癌的进展中发挥作用。因此,这些内在的生物学关系可能是乳腺癌和甲状腺疾病之间共同机制的来源。

碘富集的地区最常见的甲状腺疾病是自身免疫性甲状腺疾病(AITD),如Graves病和桥本病,分别是甲状腺功能亢进和甲状腺功能减退的最常见原因。甲状腺功能亢进和甲状腺功能减退的特征是T3和T4水平分别升高和降低(可导致促甲状腺激素(TSH)水平分别降低或升高)。然而,一些观察性研究报告了甲状腺疾病与乳腺癌风险之间关系相互矛盾的结果。2019年之前发表的一项关于甲状腺功能障碍与不同癌症之间关系的荟萃分析报告称,甲状腺功能亢进与甲状腺癌和乳腺癌的高风险有关,而甲状腺功能减退症与乳腺癌无关,但与甲状腺癌的高风险相关。最近的另一项荟萃分析包括了21项研究(只有少数与前一项研究重叠)证实了乳腺癌风险与甲状腺功能亢进存在正相关,并报道了TPOAb水平升高和甲状腺癌与乳腺癌风险增加相关,与甲状腺功能减退症呈负相关。最近的荟萃分析包括18项关于不同甲状腺疾病与乳腺癌风险之间关系的研究,结果显示甲状腺肿、自身免疫性甲状腺炎和Graves病与乳腺癌风险增加有关,而与甲状腺功能亢进或甲状腺功能减退没有关联。还报告了显著的异质性,这可能是由于大多数研究中对甲状腺功能障碍的定义不同以及缺乏潜在重要混杂因素的信息,例如甲状腺药物的使用或其他治疗信息。另一方面,一些流行病学研究报告称,先前患有乳腺癌的患者更有可能发展为甲状腺癌,反之亦然。
事实上,甲状腺疾病和乳腺癌之间的潜在联系也可能是由于常见的可疑病因,如肥胖、激素、碘摄入、暴露辐射、其他疾病史(如糖尿病和心血管疾病)或遗传因素有关。
目的:在这项研究中,我们通过不同的基因组水平(多态性、基因和途径水平)研究乳腺癌和甲状腺疾病(甲状腺癌、甲状腺功能亢进、甲状腺功能减退、游离T4 (FT4)水平和TSH水平)之间的共同遗传风险因素,以帮助阐明这些疾病之间的相关机制。
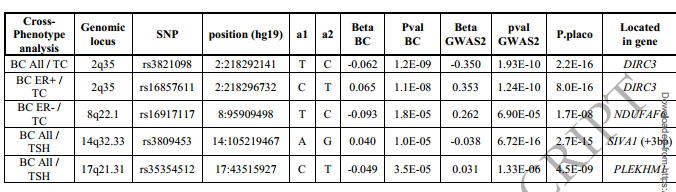
结果:我们研究发现,BC与甲状腺激素(FT4)水平呈正遗传相关(corr=0.13,p值=2.0x10-4),与促甲状腺激素(TSH)水平呈负遗传相关(corr=-0.09,p值=0.03)。当将分析限制在雌激素受体阳性的BC时,这些关联更加显著。此外,FT4和甲亢的多基因风险评分与乳腺癌风险呈正相关(OR=1.07,95%CI:1.00~1.13,p值=2.8x10-2;OR=1.04,95%CI:1.00~1.08,p值=3.8x10-2),而TSH的多基因风险评分与BC风险呈负相关(OR=0.93,95%CI:0.89~0.97,p值=2.0x10-3)。利用PLACO方法,我们在130个基因附近检测到49个与BC和甲状腺性状相关的基因位点(p值<5×10-8)。另外的共定位和基因集浓缩分析表明,2q35上的一个多效性基因位点与BC有因果关系,8q22.1上的另一个多效性基因位点与BC和甲状腺癌有关。我们还在14q32.33和17q21.31上发现了两个新的多效性基因位点,这两个基因位点与TSH水平和BC风险都相关。富集分析和调节信号的结果也强调了脑组织和免疫系统是BC和TSH水平之间产生关联的重要部位。
表1-乳腺癌(所有乳腺癌病例、雌激素受体阳性乳腺癌和雌激素受体阴性乳腺癌)和甲状腺癌的全基因组遗传相关性

a 甲状腺癌的PRS、FT4和TSH水平、甲状腺功能亢进与乳腺癌风险之间的关系

b BC-PRS与甲状腺疾病的关系
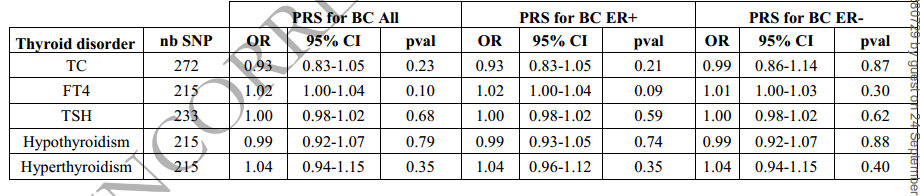
表2 多基因风险评分(PRS)关联
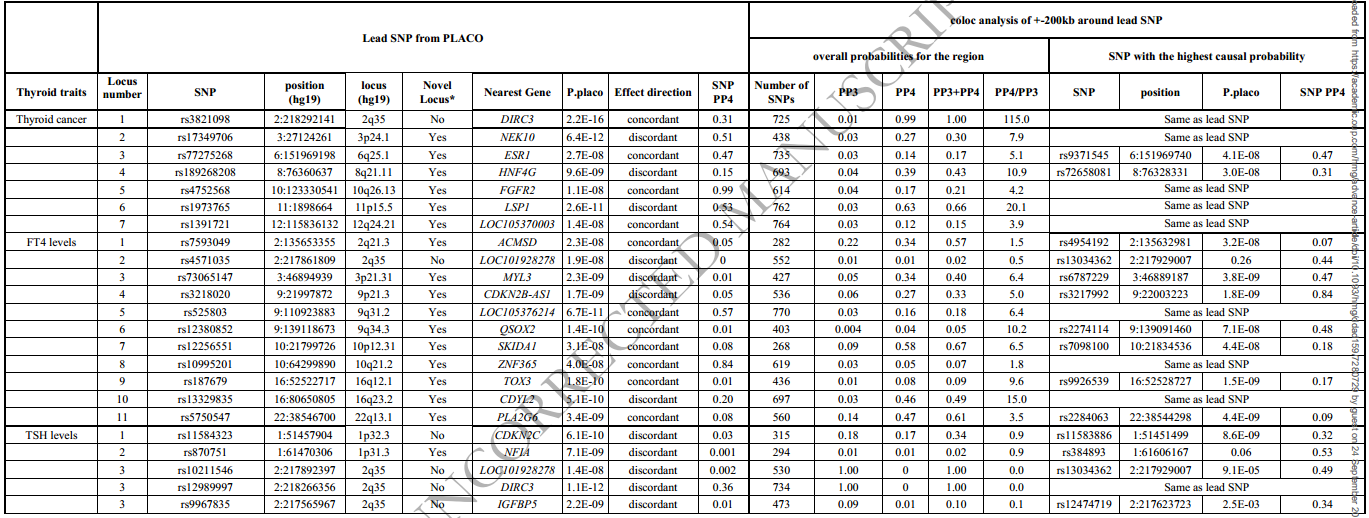
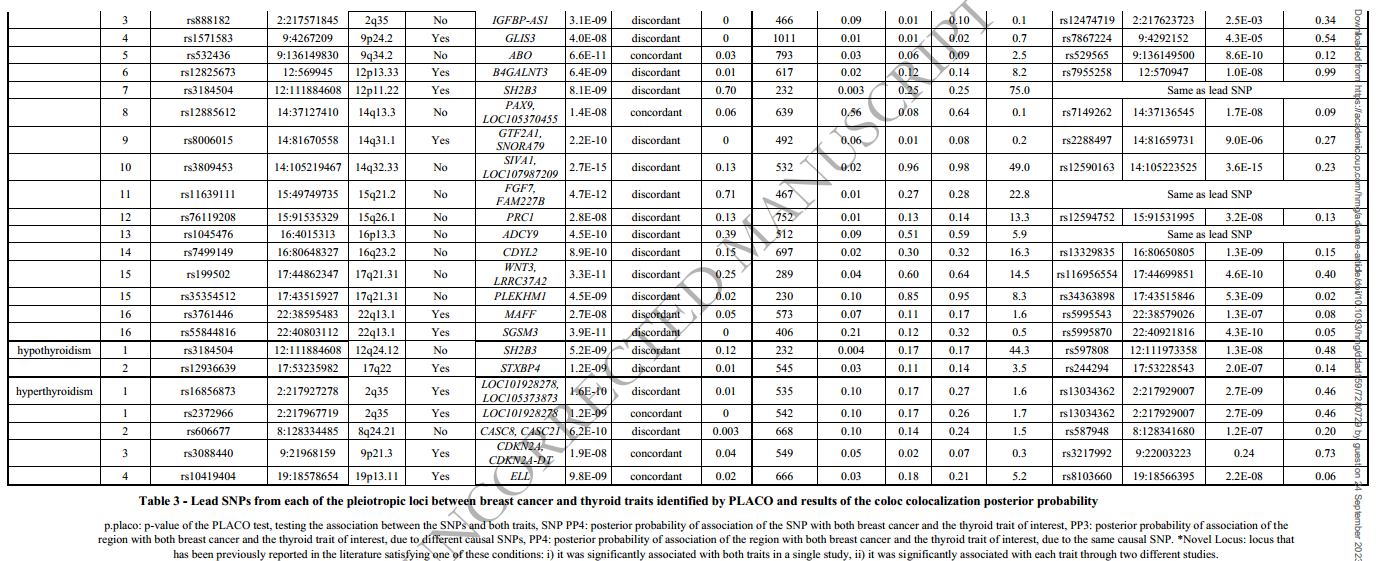
表3 在共定位分析后,PLACO中的重要位点有着令人信服的证据,即SNP可以驱动多效性关联。
结论:我们的研究揭示了BC和甲状腺之间的复杂关系,并提供了这些疾病之间共同遗传风险的证据。
原始出处:
Lucotte EA, Asgari Y, Sugier PE, et al.Investigation of common genetic risk factors between thyroid traits and breast cancer.Hum Mol Genet 2023 Sep 22
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言