病例 | 成人斯蒂尔病的诊疗体会
2023-10-31 柔济免疫 柔济免疫 发表于上海
斯蒂尔病本是指系统型起病的幼年型关节炎,但相似的疾病也可发生于成年人,称为成人斯蒂尔病(AOSD)。
一般情况:吴某,女,75岁。
主诉
PART 01
反复发热伴关节痛6年余,再发伴气促、乏力4天。
现病史
PART 02
2017-07患者无明显诱因下出现反复发热伴关节疼痛,最高体温达39.5℃,期间多次外院就诊,行病毒学检查、找疟原虫病原体及感染相关检查指标阴性,风湿免疫、代谢、肿瘤指标无异常。PET-CT示:1.全身未见实质性高代谢恶性肿瘤影像改变 2.脾大 3.双侧胸腔积液 4.双肺门及纵膈内淋巴结炎性增生。期间予对症治疗后症状缓解,但病情反复。
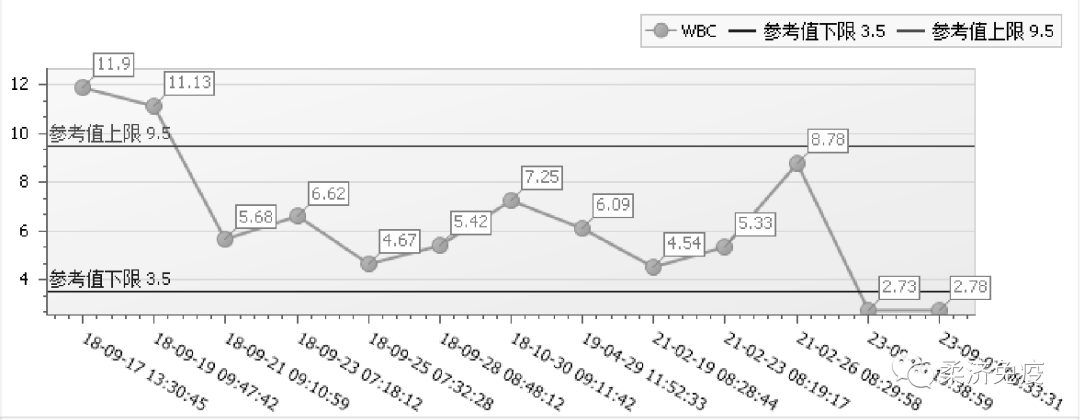
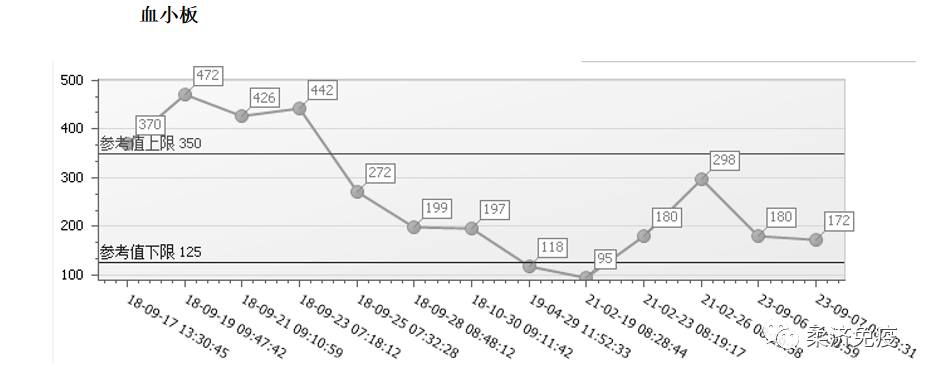
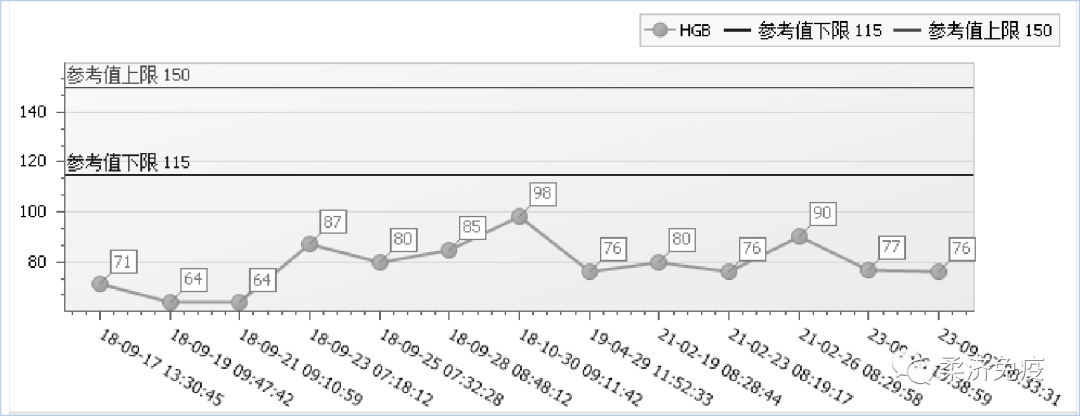
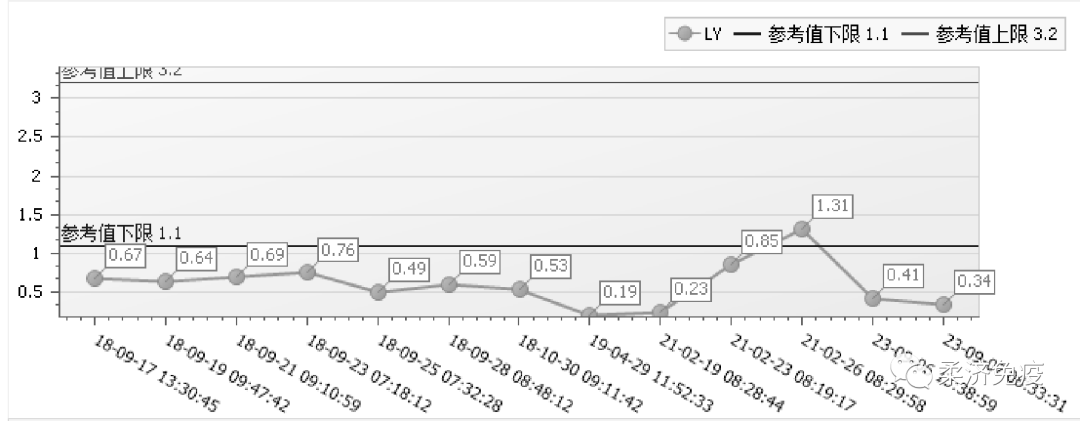
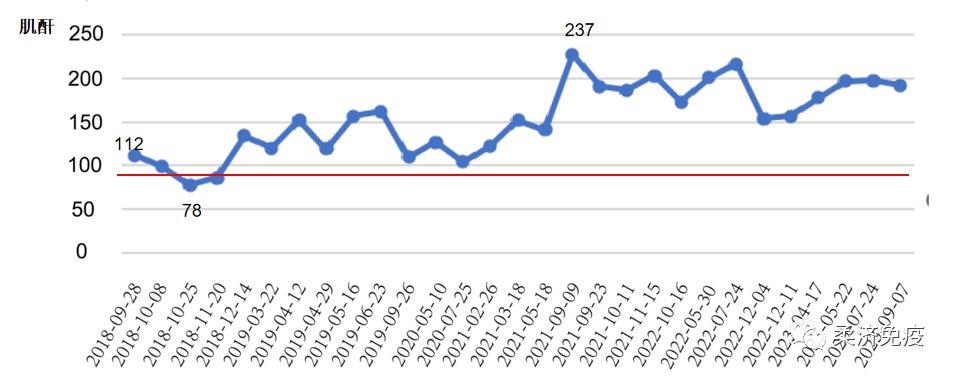
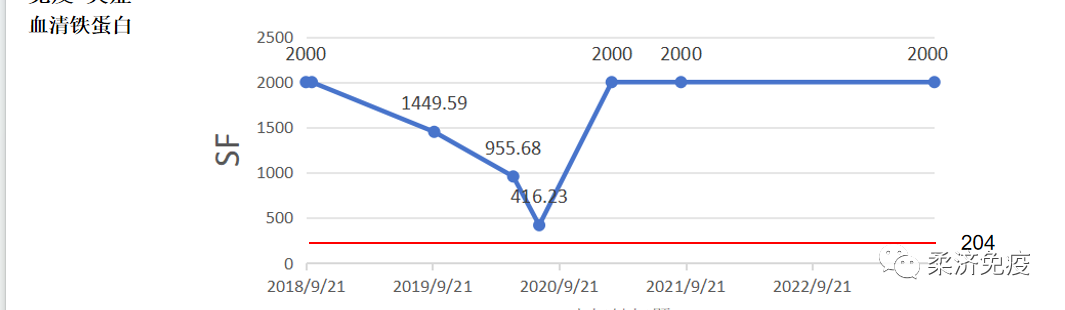
2018-09患者再次因发热伴关节疼痛,最高体温达40℃,于我科住院,查血常规示白细胞 11.90*10^9/L↑,NEU 89.40(%)↑,血小板370*10^9/L↑,血红蛋白 71.00(g/L)↓;血清铁蛋白2000μg/L↑,血沉75mm/H↑,B超示脾脏增大,ANA、RF等自身免疫指标未见异常;诊断为成人斯蒂尔病。制定用药方案为甲泼尼龙40mg qm静滴+环孢素50 mg bid,复查白细胞 4.67(10^9/L),血红蛋白 87.00(g/L)↓,血小板272*10^9/L,血沉29mm/H↑,病情好转后出院,门诊规律复查病情控制稳定,药物逐渐减量。
2021-02患者再次出现发热伴关节疼痛,咳嗽无痰,偶有气促,剑突下压痛明显,于我科住院,查WBC 2.66*10^9/L↓,HB92g/L↓,PLT109*10^9/L↓,CRP 82.46mg/l↑,行骨髓细胞学检查提示增生性贫血象。
方案调整为醋酸泼尼松片30mg qm+来氟米特片20mg qd;复查WBC8.78*10^9/L,HB 104g/L↓,PLT298*10^9/L,CRP 18mg/l,病情逐渐好转,出院后定期复查,泼尼松渐减量。
2021-07门诊查Hb 104g/L,泼尼松减量至10mg qm;因血压高来氟米特片减量至15mg qd。
2021-09门诊查Hb 95g/L,因食欲差、腹部不适改方案为泼尼松10mg qm+托法替布片5mg qd,激素逐渐减量。
2022-01门诊查Hb 95g/L,泼尼松减量至5mg qm + 托法替布片5mg qd,此用药方案一直维持。
2023-09患者再次出现发热伴关节疼痛,乏力,活动后出现气促,同时伴有腹部不适,收住院。
既往史
PART 03
慢性荨麻疹病史50年余,有“高血压”病史10余年,收缩压最高达180mmHg,长期服用“富马酸比索洛尔 5mg qd、氨氯地平片 5mg bid”,平时血压波动于120-140/80mmHg;“冠心病”病史10余年(未行冠脉造影及介入治疗),曾有服用“阿司匹林”,2017-12-10因行“胆囊切除术”停药,后未再服药;2019-04-29行"经皮穿刺胸12胸椎后凸成形术(PKP)"。有输血史。
体征
PART 04
体温(℃):38.2 脉搏(次/分):71 呼吸(次/分):20 血压(mmHg):142/76 体重(KG):55。神清,双肺呼吸音清,左下肺可稍闻及湿性啰音。腹稍膨隆,轻压痛,无反跳痛,无胃肠型蠕动波。肠鸣音正常。双下肢无水肿。全身未见明显皮疹。关节无明显红肿。
辅助检查
PART 05
入院查血常规:白细胞2.73*10^9/L↓,血红蛋白 77g/L↓,血小板237*10^9/L;血清铁蛋白2000μg/L↑;肌酐198umol/L↑,尿微量白蛋白:226.17mg/L↑;细胞因子:IL-6 29.703 pg/ml ↑, INF-γ 279.19 pg/ml ↑。
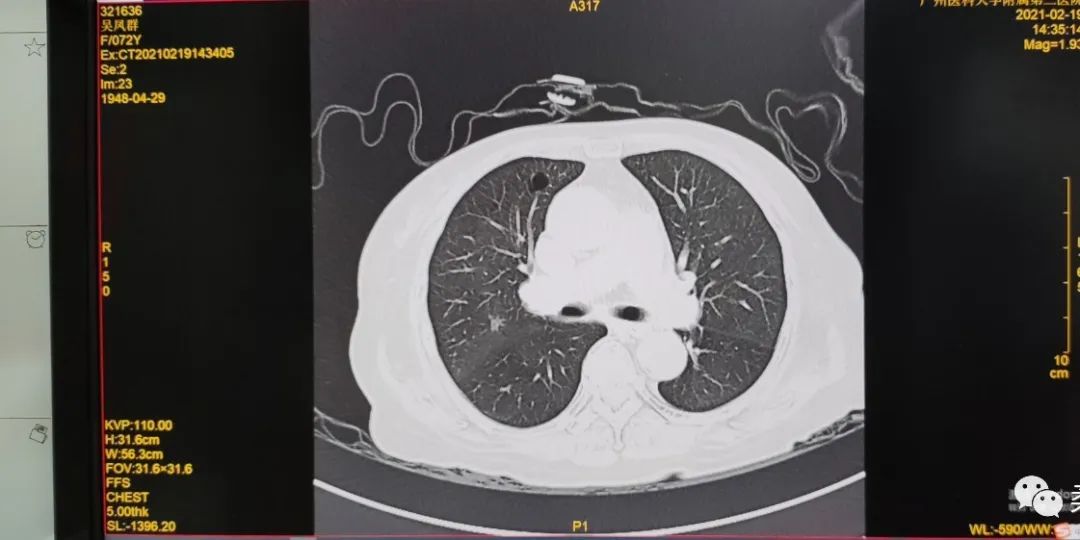
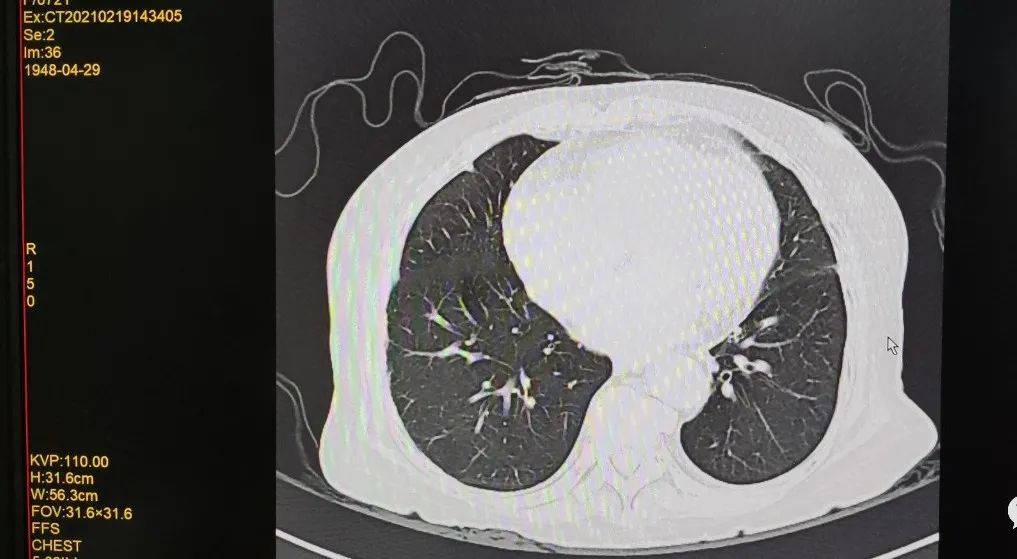
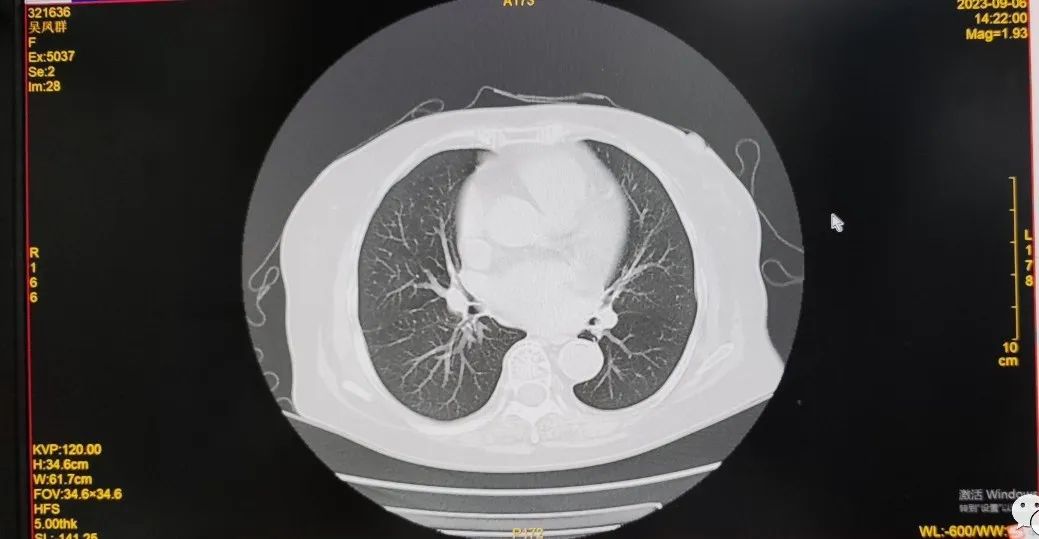
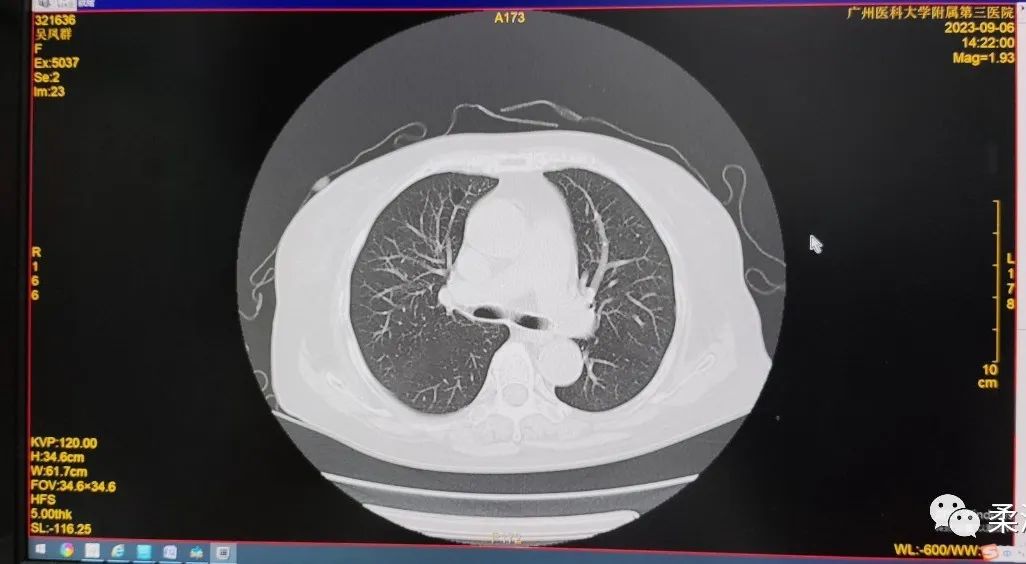
影像检查B超示牌脏增大,胸部CT回报肺部情况较前好转。

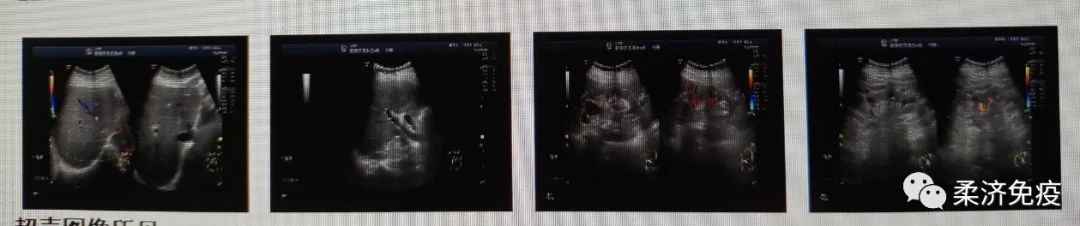
腹部B超:脾脏增大,肝内囊性病变。胆囊已切除。肾实质回声增强 。双肾多发囊性病变。
胸部CT平扫;对比2021-2-19日胸部CT平扫:1.双肺散在模糊密影较前明显吸收减少;2.双肺散在数个小结节;3.右肺中叶及下叶、左肺上叶下舌段少许纤维灶,较前减少;右侧斜裂胸膜增厚、黏连,较前好转;4.右肺上叶前段肺大疱,较前相仿;5.纵隔多发稍大淋巴结,较前相仿;6.所及左肾多发囊肿,部分为复杂型囊肿可能,较前相仿;7.主动脉硬化
诊断
PART 06
1.成人斯蒂尔病 血液系统损害(贫血、粒细胞减少)
2.高血压病3级(极高危)
3. 慢性肾功能不全
4. 冠状动脉粥样硬化性心脏病 心功能IV级
治疗方案
PART 07
患者为老年女性,反复发热伴关节痛6年余,其临床表现以发热及全身系统症状为主,其病情反复发作,既往多次调整治疗方案,病情控制不稳定,且存在高血压、肾功能不全基础疾病,结合实验室、影像学等检查可诊断为难治型、系统型成人型斯蒂尔病。入院查肌酐异常先予停用托法替布,予醋酸泼尼松片(5-15mg qm)治疗,后调整为甲泼尼龙(40mg qn)进一步控制病情。最后结合患者的经济条件、意愿以及给药方式的便捷考虑,出院后调整用药方案为甲泼尼龙40mg qm+吗替麦考酚酯0.5g bid 。
转归
PART 08
治疗后患者症状好转,无发热,复查白细胞7.68*10^9/L,血红蛋白 96g/L↓,肌酐150umol/L↑较前下降,出院前予改用甲泼尼龙40mg qm+吗替麦考酚酯0.5g bid 治疗,目前病情控制稳定,门诊规律复查药物逐渐减量。
NEWS
成人斯蒂尔病
PART/1

1. 患者发热≥39℃且持续1周以上
2. 患者关节痛持续2周以上
3. 白细胞计数≥10,000/mm3 且中性粒细胞百分数≥80%
4. 咽痛
5. 肝大、脾大
6. 抗核抗体阴性
符合诊断标准
NEWS
成人斯蒂尔病分型
PART/2
根据 AOSD患者发病时主要临床表现将其分为系统型和关节炎型,系统型以发热及全身系统性症状为主要表现;关节炎型前期以关节炎为主要临床表现,系统性症状较轻,这种类型常逐渐演变为慢性关节炎型 。
AOSD 临床病程可分为单发型、多发型和慢性型。
1、单发型 指病程持续2个月~1年(平均病程 9 个月)可为自限性,或随时间推移可达到无药物缓解。
2、多发型 指在应用免疫抑制剂治疗的情况下或停药后达到数月(>2个月)或数年的缓解时,疾病再次发作;在多数病例中,全身症状和关节受累共存。
3、慢性型 常存在持续性的炎症,导致慢性的关节侵蚀和全身症状的反复发作,症状持续时间超过1年。
该患者目前考虑多发型、系统型
NEWS
诊疗体会
成人斯蒂尔病(AOSD)是一种少见的、病因不明的全身性自身炎症性疾病,以发热、皮疹、关节炎或关节痛、咽痛、肝脾及淋巴结肿大、外周血白细胞总数及中性粒细胞比例增高等为主要表现。AOSD全球发病率为0.16~0.4/10万,16~35岁发病率最高,女性发病率稍高于男性。
AOSD的病情、病程多样,临床异质性较大,多数患者预后良好。少部分患者一次发作后不再发作,有自限性倾向。多数患者缓解后反复发作,亦有少部分慢性持续活动的AOSD患者,全身症状反复发作,激素减量困难,或逐渐出现软骨和骨质破坏,进展为慢性关节炎,少数严重者出现持续发热,血常规2-3系下降,纤维蛋白原下降或甘油三酯升高时,需警惕MAS(巨噬细胞活化综合征)的发生,临床上应及时完善相关的实验室及影像学检查,可借助相关分子生物学诊断、基因组学方面为诊断提供证据以尽早识别,大量查阅相关文献资料,为患者治疗赢得时间,提高患者的预后。
目前,对AOSD患者的治疗证据主要来自小样本的回顾性系列病例报道,而非前瞻性、双盲、随机试验,因此AOSD的治疗推荐仍然是经验性建议。目前公认的一线治疗方案是非甾体抗炎药及糖皮质激素,疗效不佳者或激素依赖者可改为激素联合改善病情抗风湿药(DMARDs),有研究证明靶向治疗不仅能帮助治疗中激素减量还能帮助患者更早达到临床缓解,因此靶向生物制剂的出现为难治性AOSD提供了更多的治疗选择,如IL-1拮抗剂、IL-6拮抗剂、IL-8抑制剂、TNF-α抑制剂、JAK抑制剂等,更多新型生物制剂治疗的安全性和有效性还需进一步验证。未来寻找灵敏度高、特异性强的生物标志物和治疗靶点,预防危及生命的并发症和疾病的慢性转归,是需要继续努力的方向。
参考文献
[1].朱小霞,李芹,王悦,等. 成人斯蒂尔病诊疗规范. 中华内科杂志,2022,61(04):370-376. DOI:10.3760/cma.j.cn112138-20211115-00806
[2].Giacomelli R, Caporali R, Ciccia F,et al. Expert consensus on the treatment of patients with adult-onset still's disease with the goal of achieving an early and long-term remission[J]. Autoimmun Rev. 2023 Jul 21:103400.
[3].Giacomelli R, Ruscitti P, Shoenfeld Y. A comprehensive review on adult onset Still's disease. J Autoimmun. 2018 Sep;93:24-36. doi: 10.1016/j.jaut.2018.07.018. Epub 2018 Aug 1. PMID: 30077425.
[4].Kadavath S, Efthimiou P. Adult-onset Still’s disease-pathogenesis,clinical manifestations, and new treatment options. Ann Med,2015, 47(1):6-14.
[5].Yang XP , Wang M , Li TF , et al . Predictive factors and prognosis of macrophage activation syndrome associated with adult - onset Still ' s disease [ J ]. Clin Exp Rheumatol ,2019,37 Suppl 121(6):83-88.
[6].刘晓蕾,王娟,王苏丽等.晚发成人斯蒂尔病的临床特点分析[J].老年医学与保健,2019,25(01):11-15.
[7].李文娟,黄祥奇,周宇麒.重症成人斯蒂尔病一例[J].新医学,2020,51(10):801-806.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










