一句话概括ICU中的血糖控制
2024-11-02 重症医学 重症医学 发表于上海
本文介绍重症医学科血糖控制管理,包括里程碑式 RCT 研究、临床意义、个体化控制及提高质量策略等,强调避免医源性高血糖因素,有条件时可严格控糖,否则适度放宽血糖目标。
如果患者可以进食,如果没有准确的血糖控制方案,如果不需要中心静脉和动脉导管,或者如果护理人员缺乏严格控制血糖的经验,则建议采用宽松的血糖控制,仅使用胰岛素将血糖维持在 181-215 mg/ dL [< 10-11.9 mmol/L]以下。如果有经过验证的方案,证实血糖在目标范围内的时间较长,且发生低血糖的风险很小,则可以考虑严格控制血糖(80-110 毫克/分升 [4.4-6.1 毫摩尔/升]);否则,建议采用中度血糖控制(仅使用胰岛素将血糖维持在 150-180 mg/dL [< 8.3-10 mmol/L]以下)策略。
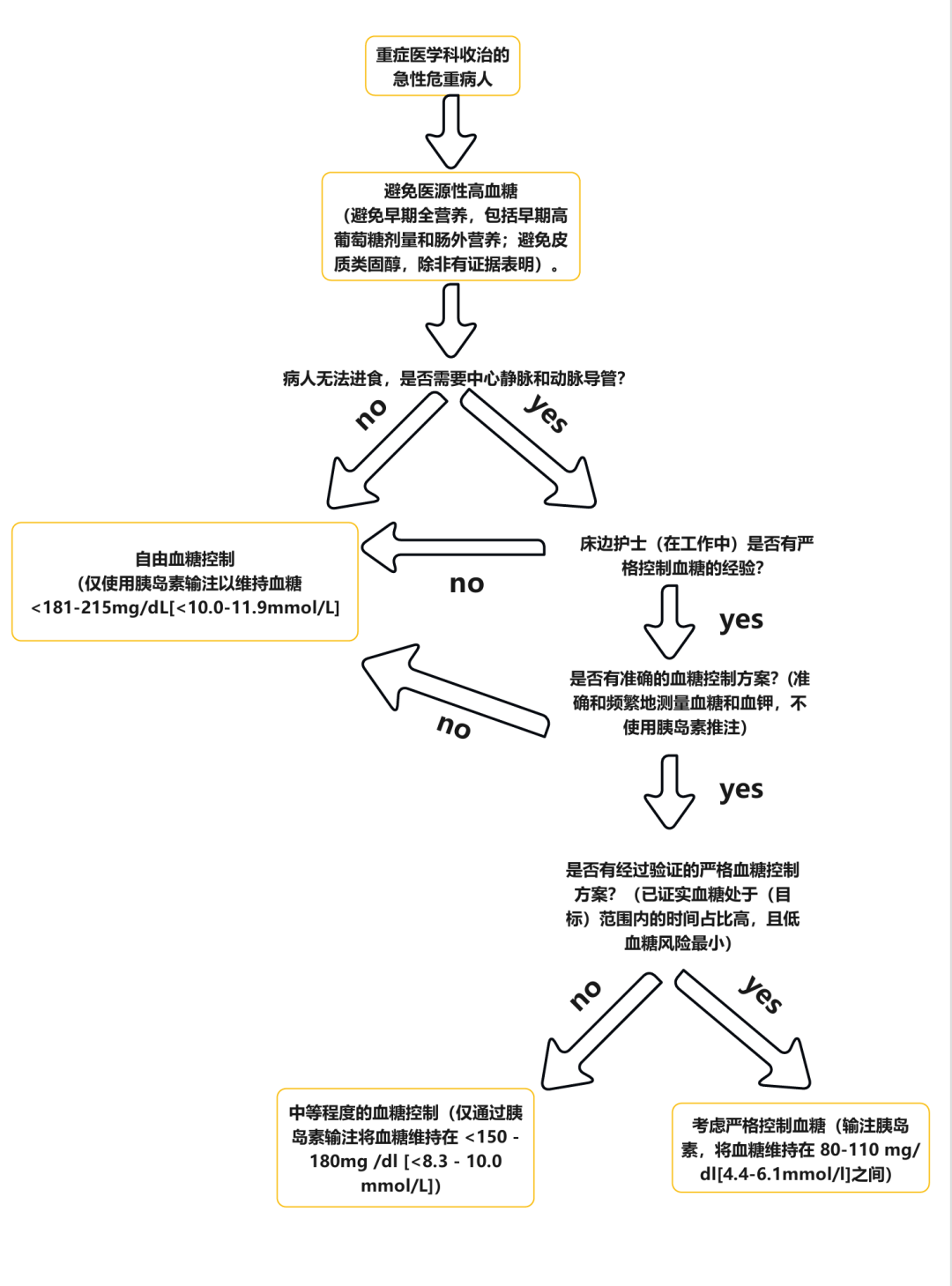
图 1 ICU 中血糖控制的拟定框架。最佳血糖目标可能因临床环境而异。如果患者可以进食,如果没有准确的血糖控制方案,如果不需要中心静脉和动脉导管,或者如果护理人员缺乏严格控制血糖的经验,则建议采用宽松的血糖控制,仅使用胰岛素将血糖维持在 181-215 mg/ dL [< 10-11.9 mmol/L]以下。如果有经过验证的方案,证实血糖在目标范围内的时间较长,且发生低血糖的风险很小,则可以考虑严格控制血糖(80-110 毫克/分升 [4.4-6.1 毫摩尔/升])。否则,建议采用中度血糖控制(仅使用胰岛素将血糖维持在 150-180 mg/dL [< 8.3-10 mmol/L]以下)策略。安全的严格血糖控制(80-110 毫克/分升[4.4-6.1 毫摩尔/升])和中等血糖控制(< 150-180 毫克/分升[< 8.3-10 毫摩尔/升])需要一个包括准确、频繁测量血糖和避免胰岛素推注的方案。最好使用动脉血和血气分析仪测量血糖,这样可以快速、准确地测量血糖,同时还能测量血钾(以应对和预防胰岛素引起的低钾血症)。在组织灌注不良的重症医学科患者中,毛细血管血糖测量并不可靠,静脉血糖测量可能会在静脉输注葡萄糖时报告错误的血糖升高值,从而增加低血糖的风险。短效胰岛素最好通过中心静脉管的专用管腔持续输注,以确保持续的全身供应,避免血糖大幅波动。当不再需要动脉或中心静脉管路时,当患者即将出院或开始口服喂养时,建议采用更宽松的方法控制血糖,胰岛素仅用于将血糖水平维持在 181-215 毫克/分升[10-11.9 毫摩尔/升]以下。过度积极地治疗餐后高血糖可能会引发低血糖和血糖大幅波动。对于已知患有糖尿病的患者,以及在恢复口服喂养后和 ICU 出院时仍需静脉注射胰岛素的患者,应在咨询内分泌科医生后过渡到维持治疗(口服抗糖尿病药物、皮下注射胰岛素和/或其他降糖治疗),以确保长期随访。任何形式的血糖控制都应避免先天性和严重的高血糖、低血糖和较大的血糖变化。
原文翻译如下:
重症医学科的血糖控制管理
大多数危重病人都会出现胰岛素抵抗和高血糖,这与死亡风险有关。然而,高血糖的严重程度也反映了病情的严重程度,因此需要进行随机对照试验(RCT)来确定高血糖是否会直接影响预后。我们总结了随机对照试验的证据,并提出了重症医学科(ICU)患者血糖控制的实用框架。
关于严格血糖控制的里程碑式 RCT
2001 年,一项针对Leuven外科 ICU 患者(N = 1548)的 RCT 显示,将血糖降至正常范围(80-110 mg/dL [4.4-6.1 mmol/L])与接受高达 215 mg/dL (11.9 mmol/L) 的高血糖相比,前者可显著降低发病率/死亡率,由此引发了人们对严格血糖控制 (TGC) 的兴趣。随后,Leuven研究人员证实了内科(1200 人)和儿科 ICU 患者(700 人)的获益。此外,在儿童中,4 年的神经认知结果也有所改善。机理研究认为,该疗法的益处在于预防葡萄糖毒性,而非其他胰岛素介导的效应。这些数据促使许多中心迅速采用某种形式的血糖控制,作为简单、经济有效的干预措施。然而,2009 年,多中心 NICE-SUGAR RCT(N = 6104)报告称,与维持血糖< 180 mg/dL (10 mmol/L)相比,TGC 的死亡率增加,原因是低血糖增加了14倍。
Leuven和 NICESUGAR 的 TGC 结果不同,引发了关于临床意义的长期争论。截然相反的结果效果被归因于方法上的差异,包括不同的 TGC 和营养方案,以及不同的对照组目标。NICE-SUGAR 允许使用不准确的血糖仪、毛细血管和静脉测量(分别受灌注不良和静脉葡萄糖输注的影响)以及胰岛素栓剂。这些因素加在一起,可能会导致长时间/未被发现的低血糖。相比之下,Leuven TGC 方案包括对动脉血葡萄糖的精确测量,通过同步钾监测预防/治疗胰岛素诱发的低钾血症,并且只通过中心静脉导管持续输注胰岛素,从而避免了葡萄糖的大幅波动。然而,Leuven研究是在早期通过静脉葡萄糖和肠外营养(PN)补充肠内营养不足的情况下进行的,这可能会加剧高血糖,使对照组的血糖水平达到更有害的水平。相比之下,NICE-SUGAR 患者在急性期接受的肠外热量较少,可能会增加 TGC 低血糖的风险。
因此,在没有早期 PN 的情况下,结合严格避免低血糖的方案,TGC 的疗效和安全性仍不明确。为了填补这一知识空白,我们进行了一项 TGC-Fast 多中心 RCT 研究,在这项研究中,9,230 名 ICU 患者被随机分配接受最高 215 mg/dL [11.9 mmol/L] 的高血糖或在 LOGIC-Insulin 算法指导下接受 TGC 。这一计算机算法此前已通过一项多中心 RCT 在未接受早期 PN 的患者中得到验证LOGIC-Insulin 指导下的 TGC 能很好地控制血糖,有效避免低血糖,这一结果后来在 TGC-Fast RCT 中得到证实。在 TGC-Fast 试验中,TGC 没有影响重症医学科依赖性(主要终点)或死亡率(安全终点),但与急性肾损伤较轻、肾替代治疗需求较低和胆汁淤积性肝功能异常减少有关。除了神经重症医学科患者的死亡率可能从 TGC 中获益外,主要终点和安全终点基本上没有亚组差异,这需要进一步研究。
最近的一项荟萃分析显示,在符合条件的患者中,只有不到 50%的患者获得了个体数据,而荟萃分析表明 TGC 并无益处。然而,纳入试验的设计和表现各不相同,在测量准确性、胰岛素滴定、营养策略、血糖目标值、目标值达标率和低血糖发生率等方面存在差异。由于存在这些混杂因素,针对单一混杂因素潜在重要性的亚组分析(通常只能在试验水平上获得)的附加值有限。
临床意义:哪个目标?
要将 RCT 研究结果推广到临床,必须考虑临床环境和个别研究方案。总体而言,具有里程碑意义的 RCT 研究揭示了避免严重高血糖和医源性低血糖的重要性,并阐明了早期高葡萄糖剂量和早期 PN 的混杂影响。事实上,只有在诱发更严重高血糖的情况下,才能观察到接受高血糖对死亡率的危害。相反,只有在低血糖大幅增加的情况下,才会观察到 TGC 对死亡率造成的危害。这些研究结果支持避免早期高血糖和 PN,并建议除非有循证医学指征,否则谨慎使用会加重胰岛素抵抗的药物,包括皮质类固醇。一旦避免了医源性因素,ICU 患者的最佳血糖目标仍不明确,但很可能取决于现有的临床后勤保障(图 1)。使用准确的工具和经过验证的算法应用 TGC,防止低血糖和血糖大幅波动,可有效降低发病率。但是,如果没有安全提供 TGC 的工具,最好还是容忍稍高的血糖水平。
实现个体化血糖控制?
观察性研究表明,由于对慢性高血糖的适应,ICU 糖尿病患者可能会从更高的目标值中获益。然而,CONTROLING RCT(N = 2075)研究发现,血红蛋白 A1c 指导下的血糖控制没有任何益处,尽管各组之间的血糖有相当大的重叠。在 LUCID RCT(N = 419)中,接受 2 型糖尿病 ICU 患者的严重高血糖(180-252 mg/dL [10-14 mmol/L])可降低低血糖风险(主要终点),但死亡率会增加 5%,这支持ICU糖尿病患者也要预防严重高血糖。
提高血糖控制质量和安全性的策略
ICU 中的任何血糖控制方案都需要频繁而准确的测量,这一点在目标更严格的情况下尤为重要。定期监测血钾对预防胰岛素引起的低钾血症也很有必要。虽然(近)连续血糖监测可减少血糖变化,但在重症医学科内常规使用是非标的,而且皮下传感器对于血流动力学不稳定的患者缺乏准确性。短效胰岛素是目前 ICU 首选的降糖药物。从理论上讲,其他药物可能更胜一筹,因为胰岛素会抑制细胞修复过程,而细胞修复过程在危重病人中非常重要。例如,钠-葡萄糖共转运体-2(SGLT2)抑制剂的潜在益处,以及降低胰岛素需求的非药物策略,包括替代营养方案和运动,都值得进一步研究。
启示 目前的证据支持避免加重高血糖的医源性因素,如早期 PN 和大量使用皮质类固醇,但不支持 TGC,除非使用准确的工具和方案来预防医源性低血糖。
启示
目前的证据支持避免加重高血糖的医源性因素,如早期 PN 和大量使用皮质类固醇,但不支持 TGC,除非使用准确的工具和方案来预防医源性低血糖。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#血糖控制# #重症医学科#
45