“首例”患者已恢复正常生活!《柳叶刀》:CAR-T治疗自身免疫疾病再获突破
2024-05-03 医学新视点 医学新视点 发表于上海
一位出现狼疮肾炎的青少年患者在使用抗CD19 CAR-T后,病情得到了持续缓解。论文提交出版社时,该患者已恢复正常生活。
系统性红斑狼疮(SLE)是一种自身免疫性疾病,治疗不及时,会造成受累脏器的不可逆损害,最终导致患者死亡。根据《2020中国系统性红斑狼疮诊疗指南》数据,中国大陆地区SLE患病率约为30~70万/10万,男女患病比为1:10~12。约50%~78%的SLE患者会发生肾脏受累,称为“狼疮肾炎”。通常SLE被确诊后前5年就会出现狼疮肾炎,其中1/5的患者发病时处于青春期。青少年狼疮肾炎无论是发病率还是死亡率均高于成人。
常规疗法(如免疫抑制剂)仅可使60%的青少年狼疮肾炎患者达到完全缓解的目标,且2/3的患者在未达到药物缓解时已出现器官受损。过度活化的B细胞几乎参与了狼疮发病的全过程,因此CD19靶向嵌合抗原受体(CAR)-T细胞是治疗SLE的潜在有力策略。
近日,《柳叶刀》(The Lancet)发表了德国埃尔兰根大学Markus Metzler教授团队的通信文章,一位出现狼疮肾炎的青少年患者在使用抗CD19 CAR-T后,病情得到了持续缓解。论文提交出版社时,该患者已恢复正常生活。

截图来源:The Lancet
该团队报告了一例15岁严重且病情进展迅速的系统性红斑狼疮女性患者,尽管使用了硫酸羟氯喹、硫唑嘌呤、吗替麦考酚酯和贝利尤单抗后,患者肾功能还是在6个月后恶化,出现重度肾炎伴蛋白尿(24小时肌酐值高达10717 mg/g)、镜下血尿。接下来4周,患者肌酐值升高至1.7 mg/dl(正常范围0.41~0.81 mg/dl),伴有高磷血症和肾小管酸中毒,肾脏活检提示为4级狼疮肾炎。改良美国国立卫生研究院(NIH)活动指数为15(最大值为24),改良NIH慢性指数为1(最大值为12)。患者补体水平降低,体内发现多种自身抗体,如抗核抗体、抗双链DNA、抗核小体和抗组蛋白抗体。
治疗未能阻止患者肾衰的发生,8.5个月后,患者肌酐水平升高至4.96 mg/dl,患者需要接受血液透析和降压治疗。实验室检查结果显示,系统性红斑狼疮病情活动程度(SLEDAI)评分23分(超过20分已属于非常罕见),病情很是严重。
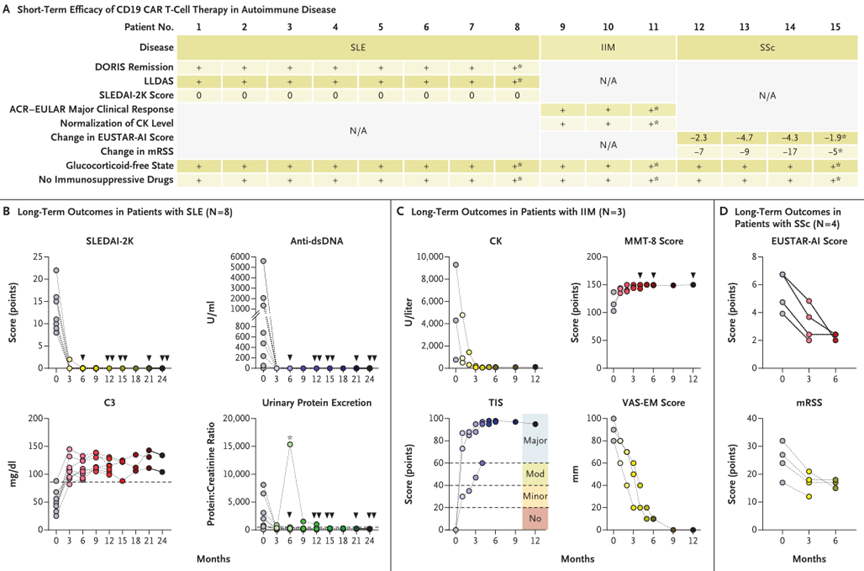
此前,德国风湿免疫学家Georg Schett团队在《新英格兰医学杂志》(NEJM)发表的一项具有里程碑意义的临床研究成果显示,8例系统性红斑狼疮患者在治疗6个月后均达到狼疮低疾病活动状态(LLDAS)标准,并达到系统性红斑狼疮缓解定义(DORIS)缓解,长达29个月的随访显示,狼疮肾炎未再发生。
那么,这位患者是否也能从CAR-T细胞疗法中获益呢?我们来看结果:
-
输注CAR-T细胞1周后,血液透析的间隔时间有所延长。
-
输注CAR-T细胞3个月,肌酐水平降低至1.2 mg/L,预估的肾小球滤过率从最低的8 ml/min/173m2增加到24/min/173m2,即属于3b期慢性肾病。降压用药也开始减量。
-
4个月时,患者已顺利返校。
-
6个月时,患者关节炎症状消退,补体因子C3和C4在6周内恢复正常,抗核抗体抗dsDNA和其他自身抗体均消失,患者肾功能显著改善。24 h蛋白尿降低至3400 mg,但末次随访时水平仍有所升高,这提示患者还是出现了一些不可逆的肾小球损伤。血浆白蛋白浓度正常,无水肿;尿液成分分析未发现肾炎体征,无血尿和红细胞管型尿。
-
论文提交出版社时,该患者日常生活已恢复正常。
文章表示,这是“首个”靶向CD19的CAR-T疗法在系统性红斑狼疮青少年患者中的应用,从结果来看,CAR-T疗法让疾病快速进展的难治性狼疮肾炎患者实现了持续缓解。相比于此前靶向CD19的CAR-T疗法在成人中的应用,该患者已处于终末期肾病阶段,需要每2~3天接受一次血液透析,尽管如此,CAR-T细胞疗法也仍被证明是安全且有效的。这意味着CAR-T细胞疗法有望让狼疮肾炎患者摆脱药物依赖和血液透析,提高患者预后。
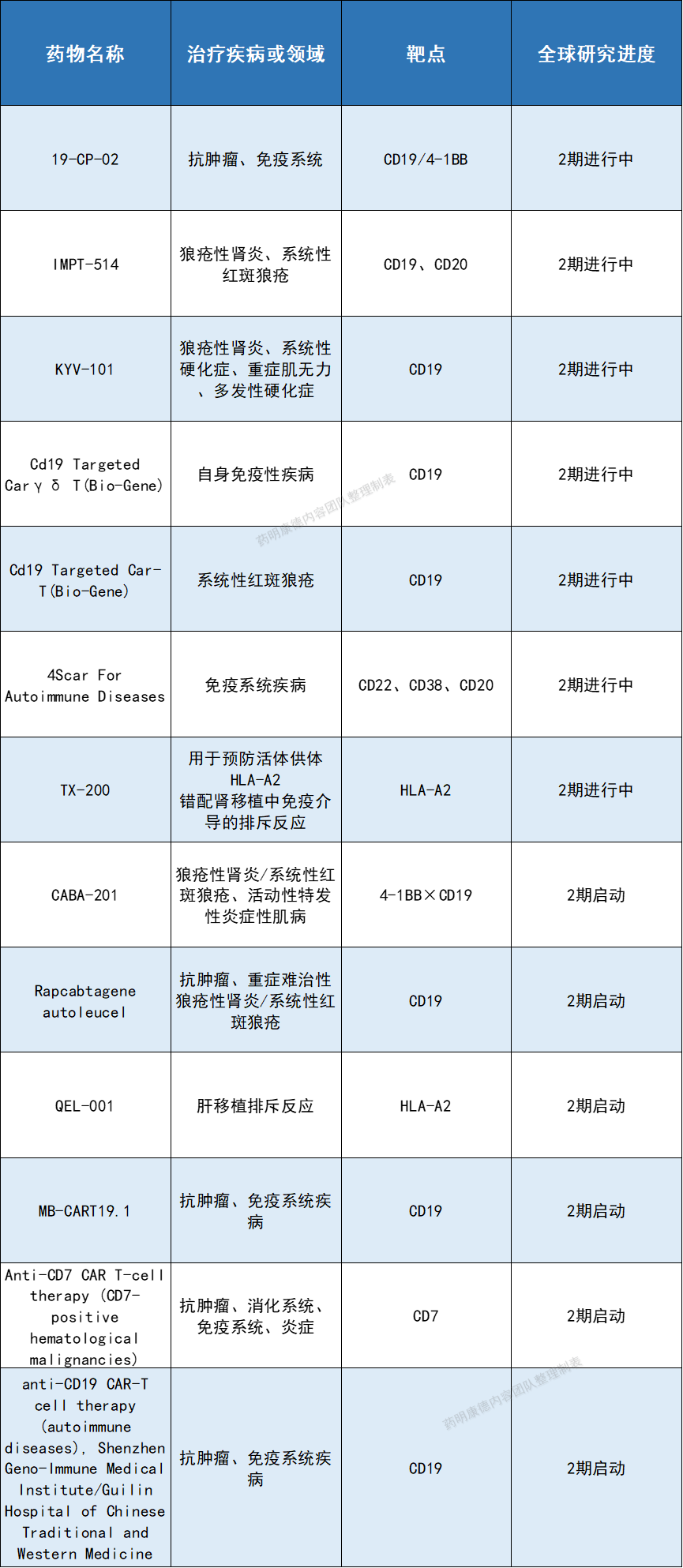
据公开资料,目前CAR-T疗法在免疫系统疾病2期正在进行中的临床试验(不包含启动中或已暂停试验)共有13项。
参考资料
[1] Krickau T, Naumann-Bartsch N, Aigner M, et al. CAR T-cell therapy rescues adolescent with rapidly progressive lupus nephritis from haemodialysis. Lancet. 2024 Apr 27;403(10437):1627-1630. doi: 10.1016/S0140-6736(24)00424-0. Epub 2024 Apr 17. PMID: 38642568.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















#系统性红斑狼疮# #CAR-T#
17