2023 ASH:血液系统肿瘤重点研究摘要速递!
2023-11-09 e路新干线 e路新干线 发表于上海
第65届美国血液学会年会将于美国东部时间2023年12月9日-12日在美国圣地亚哥以线上+线下结合的方式隆重召开,作为血液学领域影响力最大的学术盛会之一,云集了全球的最新临床研究进展和诊疗经验。
前言
第65届美国血液学会(ASH)年会将于美国东部时间2023年12月9日-12日在美国圣地亚哥以线上+线下结合的方式隆重召开,作为血液学领域影响力最大的学术盛会之一,云集了全球的最新临床研究进展和诊疗经验。
目前ASH官网在线公布了入选研究摘要(LBA除外),e路新干线小编第一时间整理血液系统肿瘤重点研究摘要,与各位医学同道分享。
大B细胞淋巴瘤
摘要号:105
lisocabtagene maraleucel二线治疗不计划进行造血干细胞移植的R/R LBCL患者具有较高的CR率和持久的缓解
题目:lisocabtagene maraleucel作为不计划进行造血干细胞移植的R/R大B细胞淋巴瘤患者的二线治疗:Ⅱ期PILOT研究的最终分析
报告人:Alison Sehgal
背景
30%-40%大B细胞淋巴瘤(LBCL)患者一线治疗后未治愈,传统的二线治疗为大剂量化疗(HDCT)和造血干细胞移植(HSCT)。最近的研究对这一方案提出了挑战,表明对于首次复发的高危移植患者,CAR-T细胞疗法比HDCT/HSCT可使得PFS/OS获益。由于缺乏有效的治疗方案,对于不计划接受HDCT/HSCT的患者来说,治疗效果历来很差。lisocabtagene maraleucel(liso-cel)是一种自体、靶向CD19的4-1BB CAR-T细胞产品,以同等目标剂量的CD8+和CD4+ CAR+ T细胞给药。开放标签Ⅱ期PILOT研究(NCT03483103)评估了liso-cel在接受一线治疗后不计划进行HSCT的R/R LBCL患者中的疗效和安全性。在主要分析中,主要终点ORR达到80%。在此报告了中位随访18.2个月(范围,1.2-32.8)后PILOT研究的最终分析结果。
方法
R/R LBCL成人患者如果已接受过含有蒽环类药物的一线治疗和CD20靶向药物治疗,且不计划进行HSCT,并且符合研究者提出的第1项非预期移植标准(年龄≥70岁,ECOG PS为2,肺一氧化碳扩散能力≥60%,LVEF<50%,CrCl<60 mL/min,或丙氨酸氨基转氨酶/天冬氨酸氨基转氨酶>2倍正常值上限),则纳入研究。患者接受淋巴细胞清除化疗(每日静脉注射氟达拉滨30 mg/m2和静脉注射环磷酰胺 300 mg/m2,共3天),2-7天后输注liso-cel。主要终点是独立审查委员会(IRC)根据Lugano 2014标准确认的ORR;次要终点包括安全性、IRC评估的CR率、缓解持续时间(DOR)、PFS和OS。
结果
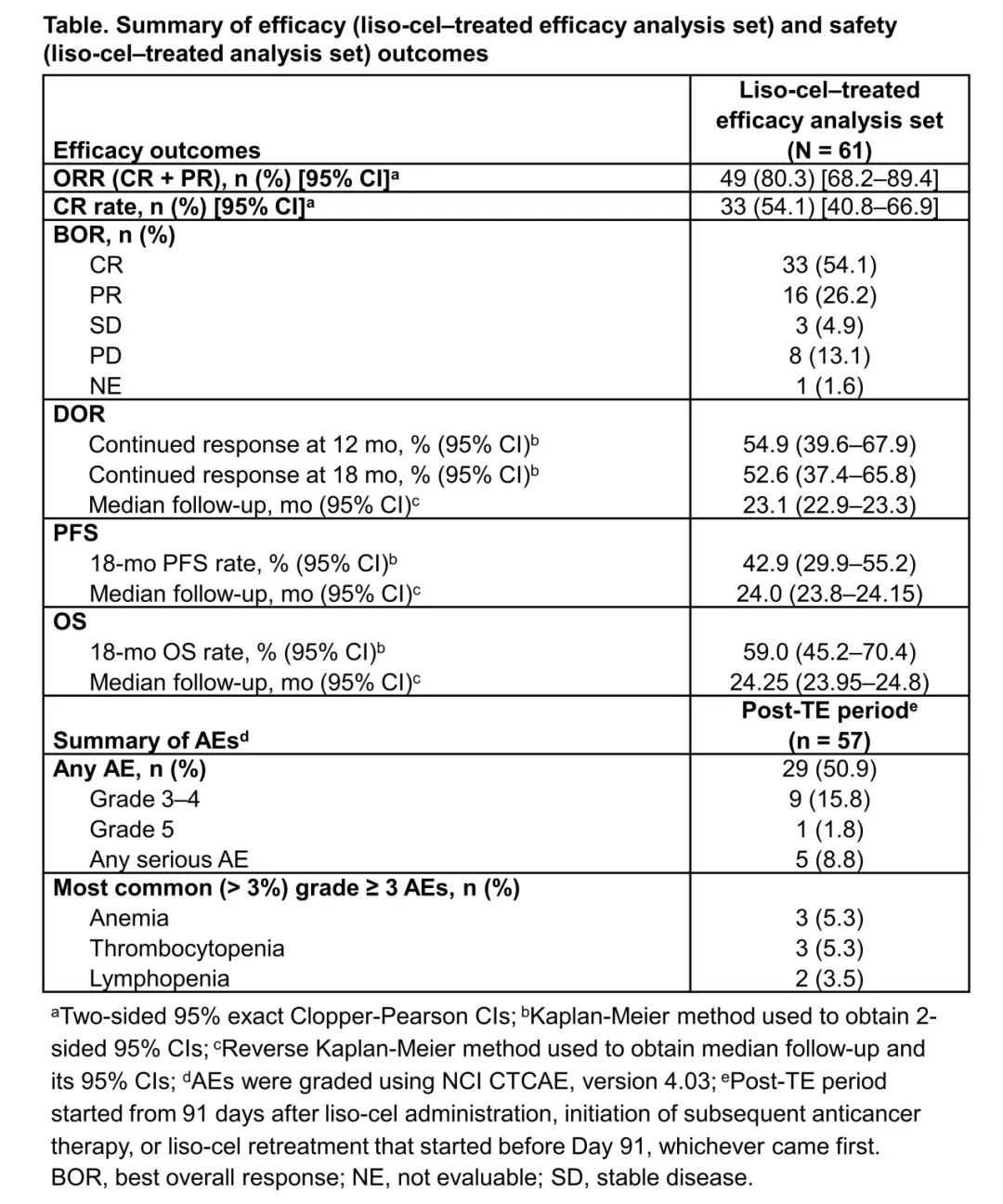
liso-cel组共包括61例患者。中位年龄为74岁(范围,53-84岁;≥75岁,46%),39%患者为女性,26%患者ECOG PS为2,25%患者CrCl<60 mL/min,54%患者为弥漫LBCL未另行明确,30%患者为具有弥漫LBCL组织学的高级别淋巴瘤(HGBCL),33%患者为双/三打击淋巴瘤,54%患者为难治性疾病。ORR为80.3%(95% CI,68.2-89.4),54.1%(95% CI,40.8-66.9)达到CR(表)。缓解是持久的,中位随访23.1个月(95% CI,22.9-23.3)后,中位DOR为23.3个月(95% CI,6.2-未达到[NR]);CR患者的中位DOR为NR(95% CI,21.65-NR),而PR患者的中位DOR为2.1个月(95% CI,1.4-3.3)。中位PFS为9.0个月(95% CI,4.2-NR),中位OS为NR(95% CI,16.3-NR)。
24例患者死亡,主要是由于疾病进展(n=20)。在治疗期间出现(TE)(liso-cel给药后约90 天),96.7%的患者发生TEAE(≥3级,78.7%),37.7%的患者发生细胞因子释放综合征(CRS;3级,1.6%;无4-5级),31.1%的患者发生神经系统事件(NE;3级,4.9%;无4-5级),8.2%的患者发生低丙种球蛋白血症,6.6%的患者发生3级感染。共有57例患者被纳入TE后期(从 liso-cel给药后第91天开始,开始后续抗癌治疗,或第91天之前重新接受liso-cel治疗,以先发生者为准)。在这些患者中,50.9%发生过AE(≥3级,17.5%;表1)。TE后期最常见的≥3级AE是贫血(5.3%)和血小板减少症(5.3%)。在TE后期,1例患者(1.8%)出现低丙种球蛋白血症,1例患者(1.8%)出现3级感染(菌血症和脓毒症)。总体而言,2例患者(3.5%)患有第二原发恶性肿瘤(皮肤鳞状细胞癌和恶性外耳道肿瘤[n=1]和骨髓增生异常综合征[n=1])。
后续将展示细胞动力学和B细胞再生障碍性数据。
表1 疗效和安全性结果
结论
经过中位18.2个月的随访,PILOT研究的最终分析表明,对于不计划接受HSCT的R/R LBCL患者,使用liso-cel治疗可达到高CR率和持久的CR。尽管该人群中HGBCL、原发难治性疾病、高龄和合并症的发病率较高,但安全性概况与之前的报告一致,没有新增安全信号。这些结果继续支持liso-cel作为治疗需求未得到满足的R/R LBCL患者人群的二线疗法。
摘要号:1032
axicabtagene ciloleucel治疗LBCL患者的5年临床结果与ZUMA-1研究结果相似,具有良好的临床治疗潜力
题目:大B细胞淋巴瘤患者接受标准axicabtagene ciloleucel治疗的五年结果:来自美国淋巴瘤CAR-T细胞联盟的结果
报告人:Jay Spiegel
背景
axicabtagene ciloleucel(axi-cel)是一种自体抗-CD19嵌合抗原受体(CAR)T细胞疗法,可在复发或难治性大B细胞淋巴瘤患者中诱导持久的缓解。ZUMA-1研究的中位随访时间为63.1个月,中位总生存期(OS)为25.8个月,5年OS和无进展生存期(PFS)估计为42.6%(95% CI 32.8-51.9)和31.8%(95% CI 22.9-41.1)(Neelapu,Blood 2023)。我们之前报告了接受标准治疗axi-cel患者的结果,其中42%的患者因合并症而不符合ZUMA-1的入组标准(Nastoupil,JCO 2020)。在此报告了该队列中位随访58个月的结果以及关注的后期结果。
方法
美国淋巴瘤CAR-T联盟由17个美国学术中心组成,这些中心提供的数据独立于制造商。截至2018年9月30日,298例患者接受了白细胞分离术,旨在生产标准治疗axi-cel(n=298)。在输注患者(n=275)中,OS 和 PFS 从输注日期开始计算。
结果
中位随访58个月后,中位OS为34.9个月(95% CI 23.4-44.8),3、4和5年OS分别为49.1%(95% CI 42.9-54.9%)、43%(95% CI 36.8-48.9%)和40.3%(95% CI 34.2-46.4%)。中位PFS为8.7个月(95% CI 5.87-16.6),3年、4年和5年PFS分别为36.1%(95% CI 30.4 -41.8%)、30.7(95% CI 25.2-36.4%)和28.5%(95% CI 23-34.2%)。多变量模型的结果与我们之前的分析相似:男性(HR 1.56,95% CI 1.08-2.27,p=0.02)、LDH 高于正常值上限(HR 1.6,95% CI 1.12-2.30,p=0.01)、ECOG状态评分为2-4(HR 2.02,95% CI 1.33-3.07,p≤0.001)、胆红素升高>1.5与OS降低相关(HR 5.68,95% CI 2.21-14.6,p≤0.001)。与PFS降低相关的因素包括男性(HR 1.68,95% CI 1.20-2.37,p=0.003)、LDH高于正常值上限(HR 1.82,95% CI 1.31-2.53,p≤0.001)、ECOG状态评分为2-4(HR 1.93,95% CI 1.30-2.86,p=0.001),胆红素升高(HR 3.68,95% CI 1.45-9.37,p=0.006)并且既往接受过≥3线治疗(HR 1.49,95% CI 1.03-2.13,p=0.032)。
我们还评估了关注的事件,包括晚期PFS事件和非复发死亡(NRM)的原因。在随访期间输注axi-cel后发生了191起PFS事件,其中151起由于淋巴瘤进展,40起由于NRM。在输注后的前12个月内,发生了131起进展事件,其中13起发生在输注后1-2年之间,7起在2年后复发,最近一次发生在输注后46.4个月。13起NRM事件发生在输注后第一年,6起发生在输注后1-2年之间,21起发生在输注后2年后。在40起NRM事件中,21起继发于感染,包括真菌感染(n=3,2起念珠菌血症、1起念珠菌血症和耶氏肺孢子菌肺炎)、JC脑炎(n=1)和COVID-19(n=2)。9例死亡由于继发性恶性肿瘤。NRM的其他原因包括脑水肿(n=1)、HLH(n=1)、颅内出血(n=1)、自杀(n=1)和未知(n=6)。5年累积复发风险率为55.2%,5年非复发死亡风险率为16.2%。
排除非黑色素瘤皮肤癌,23/275(8%)例患者在axi-cel治疗后被诊断为继发恶性肿瘤:14/275(5%)例患者被诊断为骨髓恶性肿瘤[MDS(n=11)、AML(n=2),CMML(n=1)];其他恶性肿瘤包括肛管鳞癌(ca)(n=1)、组织细胞肉瘤(n=1)、前列腺癌(n=1)、子宫内膜癌(n=1)、肺癌(n=1)、merkel细胞癌(n=1)、间皮瘤(n=1)、B-ALL(n=1)、AITL(n=1)。
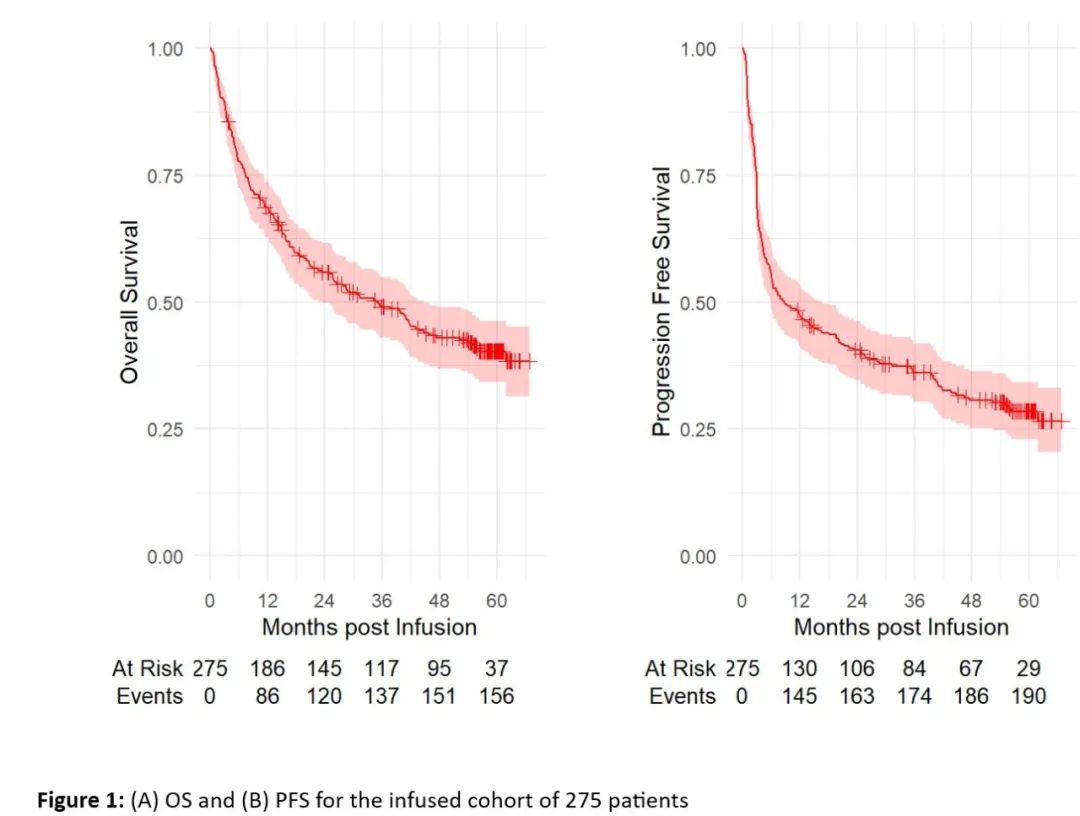
图1 OS和PFS结果
结论
这项多中心回顾性研究显示与ZUMA-1试验相似的5年结果,该研究5年PFS和OS分别为28.5%和40.3%,尽管其中包括因合并症而不符合ZUMA-1入组标准的患者。NRM主要是由于感染和继发性恶性肿瘤。该报告证明了axi-cel的治疗潜力,但强调了NRM在这一高危患者群体中的竞争风险。
摘要号:3470
度维利塞可预防和延缓CD19靶向CAR-T细胞疗法期间细胞因子释放综合征的发生
题目:度维利塞用于CD19靶向CAR-T细胞疗法期间预防细胞因子释放综合征
报告人:Michael Slade
背景
嵌合抗原受体(CAR)T细胞疗法改变了晚期非霍奇金淋巴瘤(NHL)患者的治疗方法。然而,治疗毒性可能很严重,包括细胞因子释放综合征(CRS)和免疫细胞相关神经毒性综合征(ICANS)。有效的预防策略可以降低CAR-T细胞疗法毒性发生的频率和/或严重程度,同时也扩大适合接受此类治疗的患者群体。度维利塞是磷脂酰肌醇3-激酶(PI3K)γ和 δ亚型的口服抑制剂,是一种治疗CLL/NHL的积极疗法,具有既定的安全性。此外,我们小组和其他人之前的工作已经证明,PI3K抑制剂可以在体外模型中预防CRS(Amatya et al. ASH 2022),并且可以增强CAR-T细胞的抗肿瘤细胞毒性。因此,我们在接受NHL标准治疗(SoC)CAR-T细胞治疗的患者中进行了一项使用度维利塞预防CRS的试验(NCT05044039)。
方法
这是一项Ⅰ期试验,遵循3+3剂量递增原则和双臂剂量扩展。该试验招募了符合SoC CAR-T细胞治疗且器官功能充足的NHL患者。在此报告了剂量递增队列和第一个剂量扩展队列的数据,从D-2到D+28每天两次接受度维利塞治疗。主要结果是安全性和耐受性。次要结果包括CRS和ICANS的发生率和严重程度、总体缓解率(ORR)和无进展生存期(PFS)。
结果
本次分析纳入了17例患者,其中6例患者处于剂量递增阶段,14例候选患者中的11例属于剂量扩展队列A,展示前队列A已全部入组。中位年龄为68岁(范围:28-79 岁),其中53%为男性。诊断包括DLBCL(n=13)、MCL(2)、FL(1)和PBMCL(1)。对于CAR-T细胞疗法,患者接受了axi-cel(10)、liso-cel(4)、brexu-cel(2)和tisa-cel(1)。
3例患者入组剂量水平1(15 mg BID),3例患者入组剂量水平2(25 mg BID)。在剂量递增过程中,没有患者出现剂量限制毒性(DLT),因此选择25 mg BID作为推荐的扩展剂量。
研究者认为75起不良事件(AE)可能(73)或大概(2)与度维利塞相关,其中包括14起严重AE(≥3级)。最常见的AE是血细胞计数异常(41)、肝功能测试异常(12)、疲劳(8)和恶心(6)。大多数严重AE是血细胞减少症(13),1例患者出现3级低钾血症。13例患者(77%)发生AE是由于度维利塞,其中6例患者(35%)出现严重AE。
76%的患者(13/17)在细胞输注后出现CRS的中位数为5天(范围2-9)(图2A)。71%的患者(12/17)第3天后发生CRS。大多数为1级(65%),没有患者出现严重(3-4级)CRS。CRS的中位持续时间为1天(范围:1-7)。41%的患者(7/17)发生ICANS的中位时间为7天(范围:4-10),12%的患者出现严重(3-4级)ICANS。ICANS的中位持续时间为5.5天(范围:4-11天)。65%的患者接受托珠单抗治疗CRS,53%的患者接受类固醇治疗CRS和/或ICANS。
所有17例患者均可评估疾病缓解。D30+时,ORR为71%(12/17),其中47% 的患者达到完全缓解(CR)。D100+时,ORR为64%(9/14),CR率为50%。71%的患者最佳缓解达到CR,18%的患者疾病稳定。没有患者最佳缓解为疾病进展(PD)。通过流式细胞术进行的CAR-T细胞扩增在所有剂量水平下均显示较好,与之前报告的一致(图2B)。
中位随访时间为93天(范围:28-406),53%的患者存活并处于缓解状态。6/17(35%)患者发生PD,中位至进展时间为89天(范围:28-182)。参与该研究的3例患者已经死亡。其中1例患者在D266+因疾病进展死亡。其中2例缓解患者死于中性粒细胞减少性脓毒症(D50+)和电子烟引起的肺损伤(D144+)。
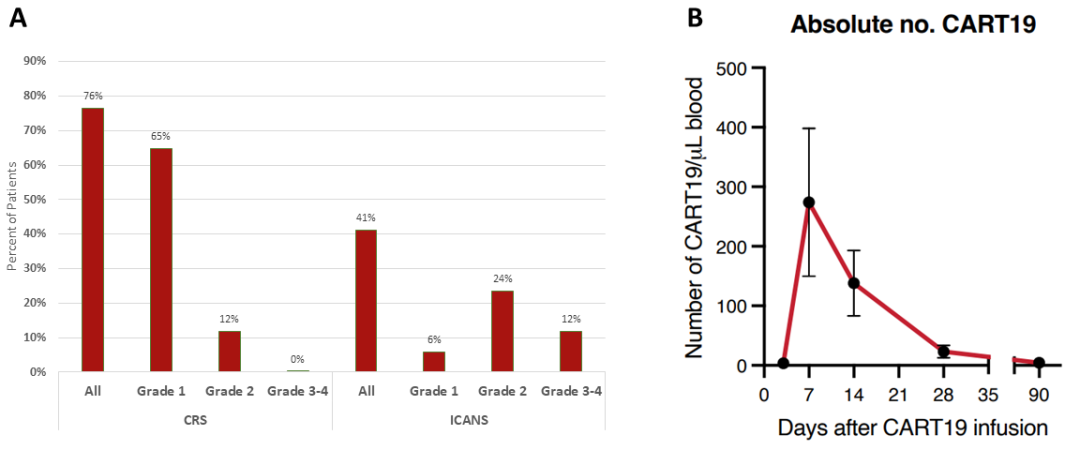
图2 CRS及ICANS发生率和细胞扩增结果
结论
这项正在进行的Ⅰ期研究数据表明,度维利塞联合SoC CAR-T细胞治疗是安全且可耐受的。这项研究的初步数据表明,在CAR-T细胞疗法中加入度维利塞可预防3-4级CRS,并延缓CRS的发生。尽管可进行的随访有限,但缓解的深度和持续时间与在此情况下已发布的 CAR-T细胞数据相似。
摘要号:312
loncastuximab治疗高风险且既往经多重治疗的R/R DLBCL达到CR患者效果较好
题目:loncastuximab治疗高风险且既往经多重治疗的复发/难治性弥漫大B细胞淋巴瘤:来自21个美国中心的真实世界分析
报告人:Viktoriya Zelikson
背景
在LOTIS-2研究中,loncastuximab-tesirine(lonca)(一种靶向CD19抗体药物偶联物)治疗复发/难治性(R/R)DLBCL患者的总体缓解率(ORR)和完全缓解率(CRR)分别为48.3%和24.1%。然而,在真实世界(RWS)中评估lonca临床结果的数据很少。因此,我们进行了一项多中心回顾性研究,以描述在这种情况下接受lonca治疗的R/R DLBCL患者的特征和临床结果。
方法
这项回顾性研究纳入了美国21个学术中心接受商用lonca治疗的R/R DLBCL患者,收集临床病理数据、治疗结果和不良事件(AE)数据。使用Kaplan-Meier方法估计无进展生存期(PFS)和总生存期(OS),并使用Cox比例风险模型和logistic回归计算与生存和CR相关的特征。根据机构标准评估缓解。
结果
对187例患者进行了分析,中位随访时间为12.5个月。中位年龄为68岁(范围22-95),其中64%为男性,85%为白种人(图3)。最常见的组织学亚型是DLBCL(55%为原发,22%为低级别转化),19%是双打击(DH)。32%患者(n=59)患有原发难治性疾病,17%(n=31)之前接受过自体移植,60%(n=112)之前接受过CAR-T细胞治疗(CAR-T)。lonca治疗前的中位治疗线数为4(1-11),其中81%患者(n=151)在4线(4L)或之后接受lonca治疗,8例患者在2线接受超适应症治疗。很多接受lonca 4L治疗的患者之前接受过CAR-T治疗(72% vs. 8%,p<0.001)。在lonca治疗之前,128例患者(68%)已确定CD19状态,其中109例(58%)确定为CD19+。
ORR/CRR分别为33%和14%。中位PFS为2.1个月(95% CI=1.8-2.6),中位OS为4.6个月(95% CI=3.7-5.8)。12个月的PFS和OS分别为12%和20%。2L/3L、4L和>4L的CRR分别为15%、13%和15%,ORR分别为44%、26%和33%。图3显示按缓解分层的PFS,其中达到CR的患者未达到中位PFS。接受lonca治疗前最后一次治疗达到CR的患者具有更优的中位PFS(8.8 vs. 2.0个月,p<0.01)和OS(10.8 vs. 4.5个月,p=0.01)。lonca治疗达到CR的相关因素包括既往最后一次治疗达到CR(OR 8.3,p<0.01)和非GCB亚型(OR 3.9,p=0.02)。患有大块病灶(>10 cm)的患者均未出现客观缓解。在表1的多变量分析(MVA)中包含很多因素,LDH升高(HR 1.8,p=0.02;95%CI=1.1-2.9)和大块病灶(HR 1.7,p=0.03;95%CI=1.1-2.6)与较差的PFS相关,而最后一次治疗达到CR与较高的PFS相关(HR 0.2,p=0.02;95%CI=0.05-0.76)。大块病灶(HR 2.3,p<0.01;95%CI=1.4-3.5)、HGBL组织学(HR 6.1,p<0.01;95%CI=2.6-14.5)和LDH升高(HR 2.0,p<0.01;95%CI=1.2-3.3)与较差的OS相关,而最后一次治疗达到CR(HR 0.4,p=0.05;95%CI=0.13-0.98)与MVA中较高的OS相关。
CD19状态和既往CART治疗均与PFS、OS或CR无关。在CART后接受lonca治疗的患者中,ORR/CRR分别为31%和15%,中位PFS/OS分别为2.0个月(95%CI=1.6-2.7)和4.6个月(95%CI=3.2-6.1)。在lonca治疗之后接受tafasitamab(n=15)和CART(n=7)的患者中,CR分别为13%和29%。
最常见的AE是血细胞减少症(45%),其次是外周水肿和皮疹(分别为27%和27%)。5%患者出现感染,14%患者发生AE导致lonca停药,包括外周水肿(24%)和皮疹(28%)。
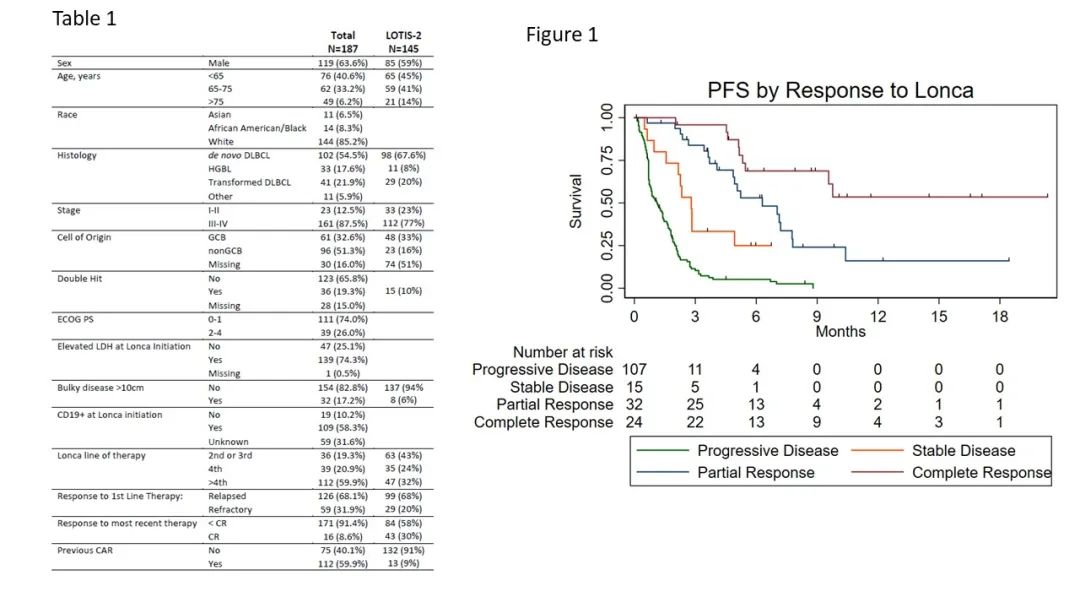
图3 基线和疗效结果
结论
在该既往经多重治疗且之前接受过CART治疗的人群中,HGBL和DHL接受lonca治疗的ORR和CRR低于之前报道的水平。尽管如此,我们发现接受lonca治疗达到CR的患者具有良好的效果,并且发现与达到CR相关的因素包括无大块病灶、非GCB亚型以及在接受lonca治疗之前对既往治疗达到CR。既往接受CART不会对lonca的疗效产生负面影响。此外,在lonca治疗失败后,靶向CD19治疗也出现了缓解,这表明lonca治疗前后的CD19治疗是成功的。
摘要号:265
tafasitamab治疗多种群R/R DLBCL患者可临床获益
题目:在美国真实世界环境下,tafasitamab治疗复发/难治性(R/R)弥漫大B细胞淋巴瘤(DLBCL)
报告人:Kimberly Saverno
背景
tafasitamab(tafa)是一种CD19靶向免疫疗法,与来那度胺(len)联合用于治疗不适合自体干细胞移植(ASCT)的R/R DLBCL成人患者。2020年FDA基于一项多中心、开放标签、单臂、Ⅱ期L-MIND研究的结果,加速批准tafa(Salles G, et al. Lancet Oncol. 2020;21:978-988)。自批准以来,很少有真实世界研究(RWS)评估在社区环境中接受tafa治疗的R/R DLBCL患者的结果。我们进行此RWS是为了描述在美国的临床实践环境中接受tafa治疗的R/R DLBCL患者的特征、治疗模式和临床结果。
方法
对2020年10月21日或之后在临床试验环境之外R/R DLBCL患者开始接受tafa(联合或不联合len)治疗的美国成年人进行了回顾性、多中心、医生主导的医学表格审查RWS。患者在开始接受tafa治疗后需要进行至少4个月的随访,除非患者在此期间死亡。来自基础健康肿瘤学提供者扩展网络的参与医生(约83%来自社区肿瘤学实践)将患者医疗记录中的数据提取到电子病例报告表中。根据tafa是否作为R/R DLBCL的二线(2L)或三线(3L)治疗,使用所有患者和亚组的描述性统计数据进行总结。尽管一些患者接受tafa作为四线(4L)或五线(5L)治疗,但由于数量较少,未单独分析这些患者的数据。
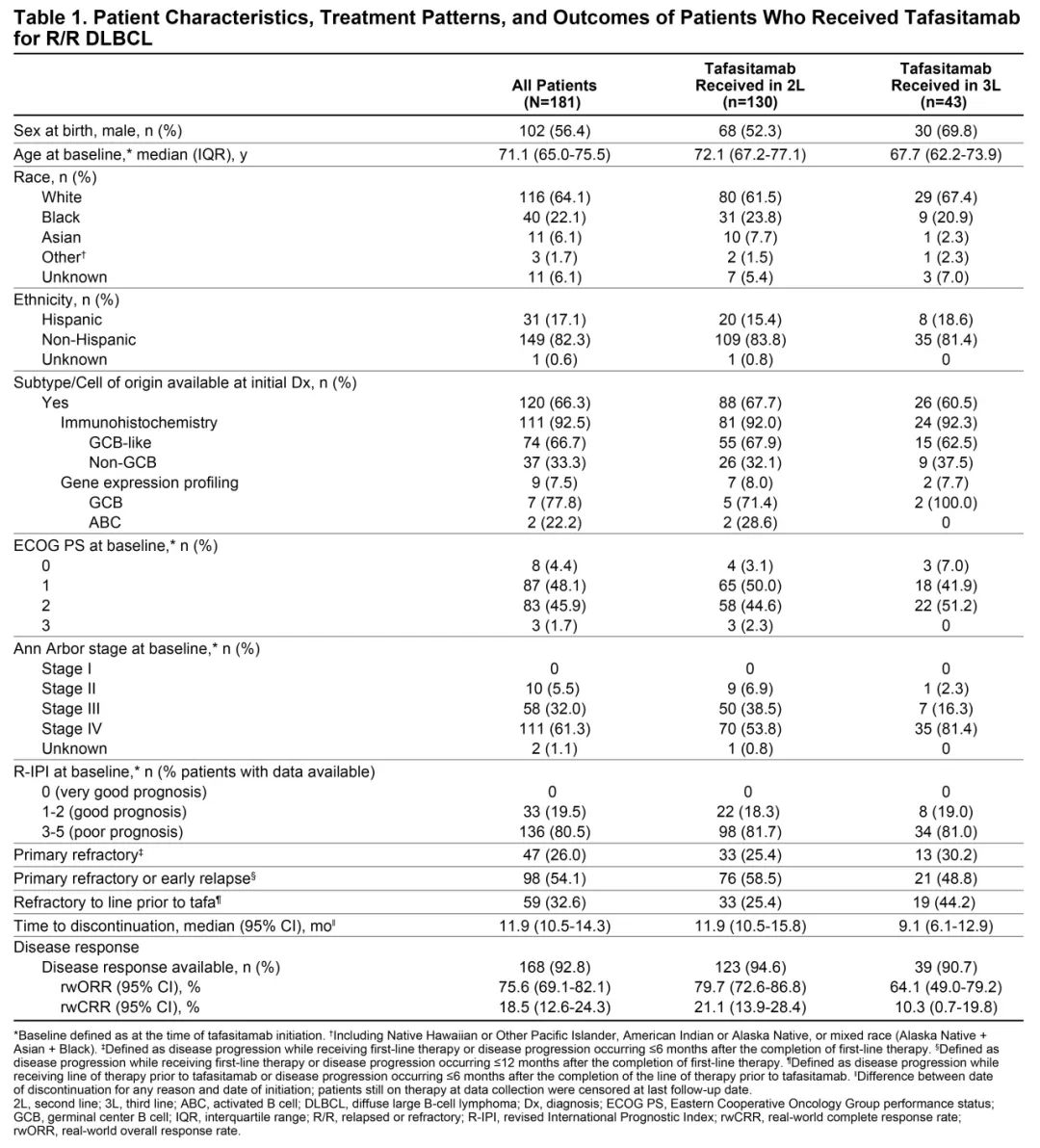
结果
本研究共纳入181例患者,自开始接受tafa治疗起中位随访时间为6.5个月(范围为 0.9-27.4)。表2总结了主要患者特征、治疗模式和结果。开始使用tafa时,大多数患者的东部肿瘤合作组表现状态为0-2分(98%),Ann Arbor分期为Ⅲ-Ⅳ期(93%),修订后的国际预后指数评分为3-5分(75%)。
大多数患者(72%)接受tafa作为R/R DLBCL的2L治疗,而24%的患者接受tafa作为3L治疗,3%患者为4L治疗,2%患者为5L治疗。从最初诊断DLBCL到开始接受tafa治疗的中位时间为20个月(四分位距[IQR],12-35)。在接受tafa治疗之前,12%的患者接受过ASCT,3%的患者接受过嵌合抗原受体T细胞治疗。联合给药的len起始剂量各不相同:68例(38%)接受25 mg;43例(24%)接受20 mg;29例(16%)接受15 mg;31例(17%)接受10 mg;2例(1%)接受5 mg;8例(4%)患者未接受len联合治疗。19%的患者在治疗期间降低了 len剂量。在60例停用tafa的患者中,停用原因包括影像学证实的进展(50%)、临床确定的进展(17%)、毒性(15%)、患者/护理人员要求(3%)、完全缓解(2%)以及其他原因(13%)。
tafa的真实世界总体缓解率为76%(95% CI,69-82%),真实世界完全缓解率为18%(95% CI,13-24%)。tafa开始治疗后6个月的真实世界无进展生存率为80%(95% CI,0.7-0.8)。截至数据收集时,大多数患者仍存活(80%),其中84%仍在接受tafa治疗。
表2 患者基线特征、治疗模式和结果
结论
这一真实世界分析的结果支持tafa用于R/R DLBCL早期治疗时的临床获益,如L-MIND研究中所证明的。重要的是,这项研究中纳入的患者群体在种族和民族上是多样化的,其中近三分之一的患者来自典型代表性不足的种族群体,大约六分之一是西班牙裔。此外,该人群主要由在社区肿瘤学环境中接受治疗的患者组成,这是美国大多数DLBCL患者的治疗环境。大多数患者在数据收集时仍在服用tafa,且随访时间有限;L-MIND研究中达到完全缓解的中位时间(Duell J, et al. Haematologica. 2021;106:2417-2426)比本研究中的中位随访时间长。因此,有必要对这些患者进行更长时间的随访,以更好地了解tafa在这些不同患者群体中的长期结果。
T细胞淋巴瘤
摘要号:4470
盐酸米托蒽醌脂质体联合替雷利珠单抗治疗R/R ENKTL患者表现出令人鼓舞的疗效
题目:盐酸米托蒽醌脂质体联合替雷利珠单抗治疗复发或难治性NK/T细胞淋巴瘤患者:Ⅰb/Ⅱ期临床研究
报告人:蔡清清 教授(中山大学肿瘤防治中心)
背景
结外NK/T细胞淋巴瘤(ENKTL)是一种与Epstein-Barr病毒(EBV)感染相关的高度侵袭性恶性肿瘤,在改善预后方面仍然存在高度未满足的临床需求。盐酸米托蒽醌脂质体(PLM60)是一种纳米药物,已被批准作为复发/难治性(r/r)PTCL的治疗首选,并在关键研究中显示出一定的疗效和安全性。替雷利珠单抗是一种针对PD-1的人源化免疫球蛋白G4 变体单克隆抗体。该试验旨在研究PLM60与替雷利珠单抗联合治疗r/r ENKTL患者的安全性和疗效。
方法
在这项正在进行的前瞻性、多中心、开放标签的Ⅰb/Ⅱ期研究(NCT05464433)中招募了r/r ENKTL患者。Ⅰb期为3+3设计,两种剂量水平的PLM60(D1 16 mg/m2和20 mg/m2)加替雷利珠单抗200 mg(D1,Q4W)诱导治疗最多6个周期,然后替雷利珠单抗200 mg(Q3W)继续维持治疗直至疾病进展、停药、退出或治疗一年(包括诱导治疗期)。Ⅱ期是在推荐的Ⅱ期剂量(RP2D)上进行剂量扩展。主要终点是评估PLM60Ⅰb期的耐受性(即剂量限制毒性(DLT)和探索RP2D,以及Ⅱ期的客观缓解率(ORR)。次要终点是Ⅰb期的完全缓解(CR)率、ORR、疾病控制率(DCR)和安全性,以及Ⅱ期的DCR、无进展生存期(PFS)、总生存期(OS)和安全性。
结果
截至2023年7月11日数据截止日期,共有13例符合条件的患者入组(Ⅰb期,n=6和Ⅱ期,n=7)。6例Ⅰb期患者可评估疗效,中位年龄为29.5岁(范围为22-47岁),5例患者 (83.3%)为ECOG 1。3例患者(50.0%)为晚期Ⅲ或Ⅳ期(Ann Arbor)。在Ⅰb期研究中,16 mg/m2和20 mg/m2时没有发生DLT。RP2D为PLM60 20 mg/m2联合替雷利珠单抗200 mg。CR率、ORR和DCR分别为33.3%(2/6,95% CI 4.3%-77.7%)、100.0%(6/6,95% CI 54.1%-100.0%)和100.0%(6/6,95 % CI 54.1%-100.0%)。
至数据截止时,Ⅱ期研究正在入组。总体而言,Ⅰb期和Ⅱ期评估的11例患者的ORR为81.8%(9/11)(图4)。此外,在PLM60和替雷利珠单抗治疗期间观察到EBV病毒载量下降,但1例患者在3个治疗周期后出现病毒载量反弹和疾病进展(图4)。目前中位随访时间为2.1个月(范围:1.0-5.6),中位PFS和OS将在长期随访后报告。
13例所有入组患者均出现任何级别的治疗相关不良事件(TRAE),其中7例患者(53.8%)为3/4级。常见的3/4级TRAE为白细胞减少症(38.5%)、中性粒细胞减少症(30.8%)、淋巴细胞计数降低(30.8%)、血小板减少症(7.7%)、丙氨酸氨基转氨酶升高(7.7%)和腹泻(7.7%)。3例患者因AE延迟治疗。此外,本研究期间没有发生心脏不良事件。
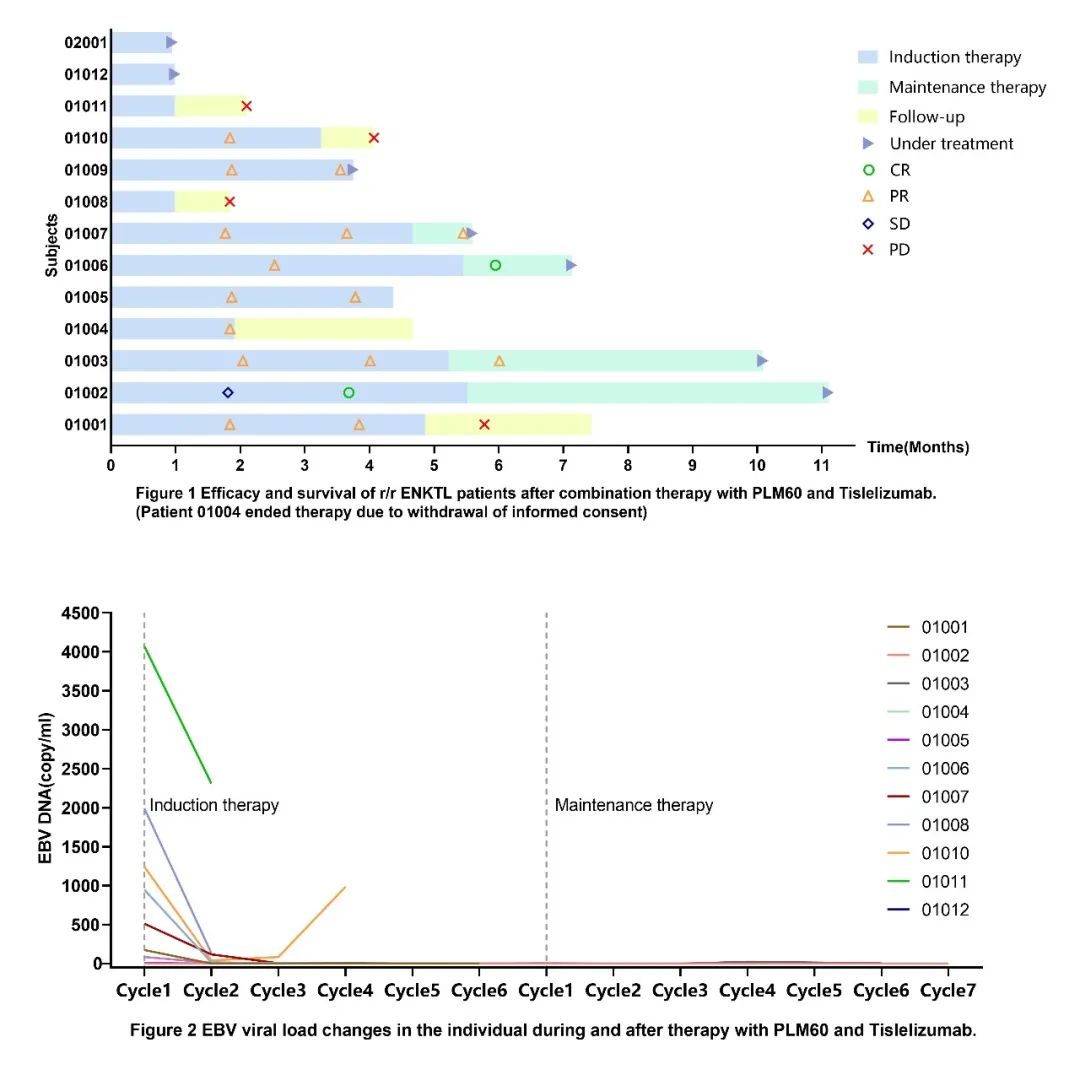
图4 疗效和EBV病毒载量结果
结论
PLM60联合替雷利珠单抗治疗r/r ENKTL患者表现出令人鼓舞的疗效且安全性可控。
摘要号:301
isatuximab与西米普利单抗联合方案治疗R/R ENKTL显示出持久的抗肿瘤活性
题目:isatuximab和西米普利单抗治疗复发或难治性结外自然杀伤/T细胞淋巴瘤:一项多中心、开放标签的Ⅱ期研究(CISL2102/ICING研究)
报告人:Seok Jin Kim
背景
结外NK/T细胞淋巴瘤(ENKTL)是一种与EB病毒(EBV)相关的淋巴恶性肿瘤,是一种罕见但具有侵袭性的非霍奇金淋巴瘤(NHL)。由于R/R ENKTL的治疗选择有限,复发或难治性(R/R)ENKTL患者的预后仍然较差。PD-L1(程序性死亡配体-1)的表达在ENKTL中很常见,因为EBV可以诱导PD-L1的表达。因此,PD-1和PD-L1抑制剂已被尝试作为挽救性治疗,但在先前的研究中,它们的单药活性并不令人满意。CD38被认为是ENKTL的另一个潜在治疗靶点,因为ENKTL的肿瘤细胞可以表达CD38。据报道,CD38表达也与对PD1抑制剂的耐药性有关。因此,我们在R/R ENKTL患者中进行了一项联合使用西米普利单抗(PD-1抑制剂)和isatuximab(抗CD38单克隆抗体)的Ⅱ期研究。
方法
我们旨在分析isatuximab和西米普利单抗在R/R ENKTL患者中的疗效。符合入组条件的患者为至少接受过一线治疗的复发或难治性疾病。诱导治疗包括西米普利单抗250 mg(D1和D15)和isatuximab 10 mg/kg(D2和D16)静脉给药,每4周一次,共6周期。之后,缓解者每3周接受一次西米普利单抗250 mg和isatuximab 10 mg/kg,最多24个月或直到进展、死亡或退出研究。主要终点是完全缓解率(CR),次要终点是客观缓解率(ORR),包括CR和部分缓解(PR),无进展生存期(PFS)和安全性。目标CR率指定为40%(P1)。考虑到常规挽救治疗后20%(P0)的CR率和10%的退出率,计划招募37例患者。
结果
在2021年6月至2023年5月期间,我们招募了37例患者。入组时,29例(78%)患者为Ⅳ期,26例(70%)患者属于NK淋巴瘤预后指数高危(PINK-E,图5)。在参加研究之前,19例(51%)患者接受了≥2线全身治疗。在入组时,10例(27%)患者针对先前的治疗为难治性,而其余患者则为复发性。在第一个周期的第一天后,所有患者都完成了至少一个周期的治疗。缓解率由治疗期间的最佳缓解决定。16例患者达到CR,CR率为43%(16/37)。因此,在研究中达到了主要终点。ORR为65%(24/37),包括16例CR和8例PR。缓解者可持续治疗长达32个周期,中位PFS为21个月(95% CI:7.8-34.2个月,图5)。缓解者和未缓解者之间的特征比较显示,入组时的分期与缓解显著相关(P=0.032,图5)。因此,入组时8例Ⅰ/Ⅱ期患者对治疗缓解(100%,8/8),而Ⅲ/Ⅳ期患者有55%(16/29)对治疗缓解。PINK-E和其他不良参数的风险与治疗缓解无关。此外,PD-L1表达与缓解相关(图5),因此,83%的患者(15/18)达到CR或PR。大多数治疗中出现的不良事件严重程度为1-2级。只有1例达到CR患者因与先前治疗相关的神经性疼痛而退出研究。12例(32%)患者报告了血液学和非血液学≥3级不良事件,包括肺炎。然而,它们是可控的,并且没有与治疗相关的死亡。

图5 患者基线特征和PFS结果
结论
isatuximab与西米普利单抗联合方案在R/R ENKTL中显示出持久的抗肿瘤活性和可控的安全性。特别是,PD-L1表达较高的患者比PD-L1低表达的患者表现出更好的预后。有必要对对更大的研究人群进行进一步的研究,以证实此发现。
摘要号:305
戈利昔替尼治疗R/R PTCL患者疗效良好
题目:戈利昔替尼治疗难治或复发性外周T细胞淋巴瘤:多国关键研究结果完整分析(JACKPOT8)
报告人:宋玉琴 教授(北京大学肿瘤医院)
背景
戈利昔替尼是首个进入关键临床开发的JAK1选择性抑制剂,用于治疗复发/难治性外周T细胞淋巴瘤(r/r PTCL)。JACKPOT8研究(NCT04105010)的初步分析显示,戈利昔替尼具有良好的抗肿瘤疗效和可控的安全性。在此报告了Ⅱ期多国关键研究JACKPOT8 B部分的完整分析。
方法
本研究招募了接受过至少一线全身治疗的r/r PTCL患者。所有患者均接受150 mg戈利昔替尼每日一次(QD)治疗,直至疾病进展或满足预定义的停药标准。主要终点是由独立审查委员会(IRC)根据Lugano 2014标准评估的基于CT的客观缓解率(ORR)。其他疗效终点包括缓解持续时间(DoR)、无进展生存期(PFS)和总生存期(OS)。疗效分析集包括其PTCL病理诊断已由中心实验室回顾性证实且经IRC评估在基线时至少有一个可测量病灶的患者。安全性分析集包括所有给药患者。
结果
共纳入88例可评估疗效的r/r PTCL患者。中位年龄为57.5岁,大多数(64.8%)为男性。主要病理亚型包括PTCL NOS(56.8%)、AITL(18.2%)和ALCL(11.4%)。基线时,54.5%的患者ECOG PS为1,52.3%的患者LDH水平升高,21.6%的患者骨髓受累。既往治疗的中位线数为2。所有患者均接受过化疗,50%接受过组蛋白去乙酰化酶抑制剂治疗,10.2%接受过CD30靶向治疗。
IRC根据CT成像结果评估,39例患者达到肿瘤缓解,ORR为44.3%(95% CI:33.7%,55.3%),26例患者(29.5%)达到完全缓解。主要终点达到预定义目标,具有统计学意义(p<0.0001)。在各种亚型中均观察到肿瘤缓解,与年龄、性别、基线骨髓受累和ECOG PS无关。DoR的中位随访时间为10.4个月,59%的缓解者仍未发生事件。中位DoR尚未达到,估计12个月的DoR率为70.2%。PFS的中位随访时间为9.6个月,中位PFS为5.6个月。最长的PFS为20个月,患者仍处于缓解。根据研究者的评估,34例患者达到肿瘤缓解(ORR:38.6%)。研究者评估的DoR和PFS与IRC评估结果相似。
OS的中位随访时间为15.1个月,约60%的患者仍然存活,估计中位OS为19.2个月。
共有112例患者被纳入安全性分析集。中位相对剂量强度为100%。共有62例患者(55.4%) 报告了≥3级治疗中出现的不良事件(TEAE)。最常见的药物相关≥3级TEAE是血液学不良事件,包括中性粒细胞减少症(25%)、白细胞减少症(23.2%)和淋巴细胞减少症(18.8%)。大多数TEAE是可逆的,在临床上是可控的。分别有36.6%、7.1%和8%的患者报告了导致剂量中断、减少和停药的治疗相关AE。
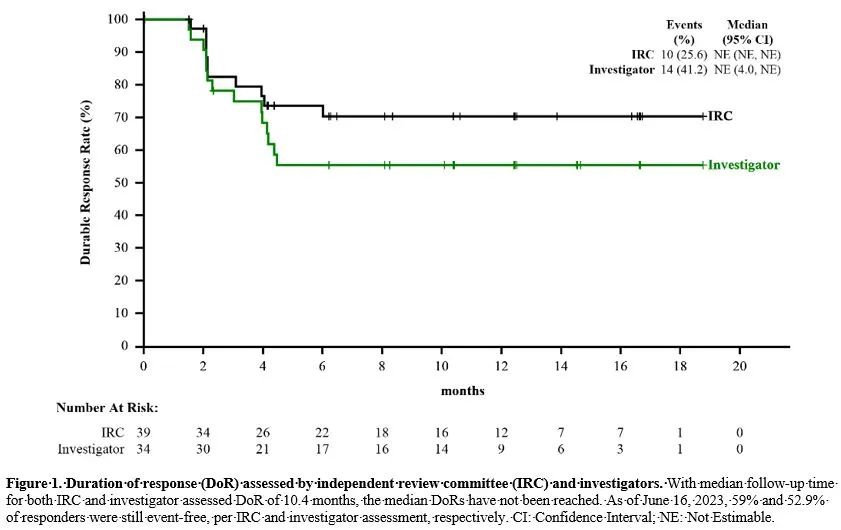
图6 持续缓解结果
结论
这项关键研究达到了其主要终点,表明戈利昔替尼可以成为复发/难治PTCL患者一种有效的治疗选择,且安全性可控。更新后的数据将在会议上公布。
摘要号:302
valemetostat治疗R/R PTCL患者具有较高ORR和持久的缓解
题目:valemetostat单药治疗复发或难治性外周T细胞淋巴瘤患者的疗效和安全性:Ⅱ期 VALENTINE-PTCL01研究的主要结果
报告人:Steven Horwitz
背景
外周T细胞淋巴瘤(PTCL)是一种侵袭性非霍奇金淋巴瘤(NHL),对于复发或难治性(R/R)疾病的患者可选的治疗有限。valemetostat 甲苯磺酸盐是一种新型强效zeste基因增强子同源物(EZH)2和EZH1双重抑制剂,在日本被批准用于治疗R/R成人T 细胞白血病/淋巴瘤(ATLL)。在此报告了开放标签、单臂、全球Ⅱ期VALENTINE-PTCL01研究 (DS3201-A-U202;NCT04703192)中接受valemetostat治疗的R/R PTCL患者的主要结果。
方法
患者年龄≥18岁,确诊为PTCL,在既往接受≥1线全身治疗后R/R,并且间变性大细胞淋巴瘤(ALCL)患者之前接受过维布妥昔单抗治疗。患者接受口服valemetostat 200 mg/天,连续28天为一个周期,直到疾病进展或出现不可耐受的毒性。主要终点是客观缓解率 (ORR),盲法独立中央审查委员会根据Lugano 2014标准,通过计算机断层扫描(CT)对PTCL进行缓解评估。次要疗效终点包括缓解持续时间(DOR)、无进展生存期(PFS)和总生存期(OS)。根据Lugano 2014标准基于PET-CT缓解评估是一个探索性终点。疗效分析包括所有接受1剂valemetostat且经中央血液病理学审查确认符合PTCL亚型的患者;安全性分析包括所有接受1剂valemetostat的患者。
结果
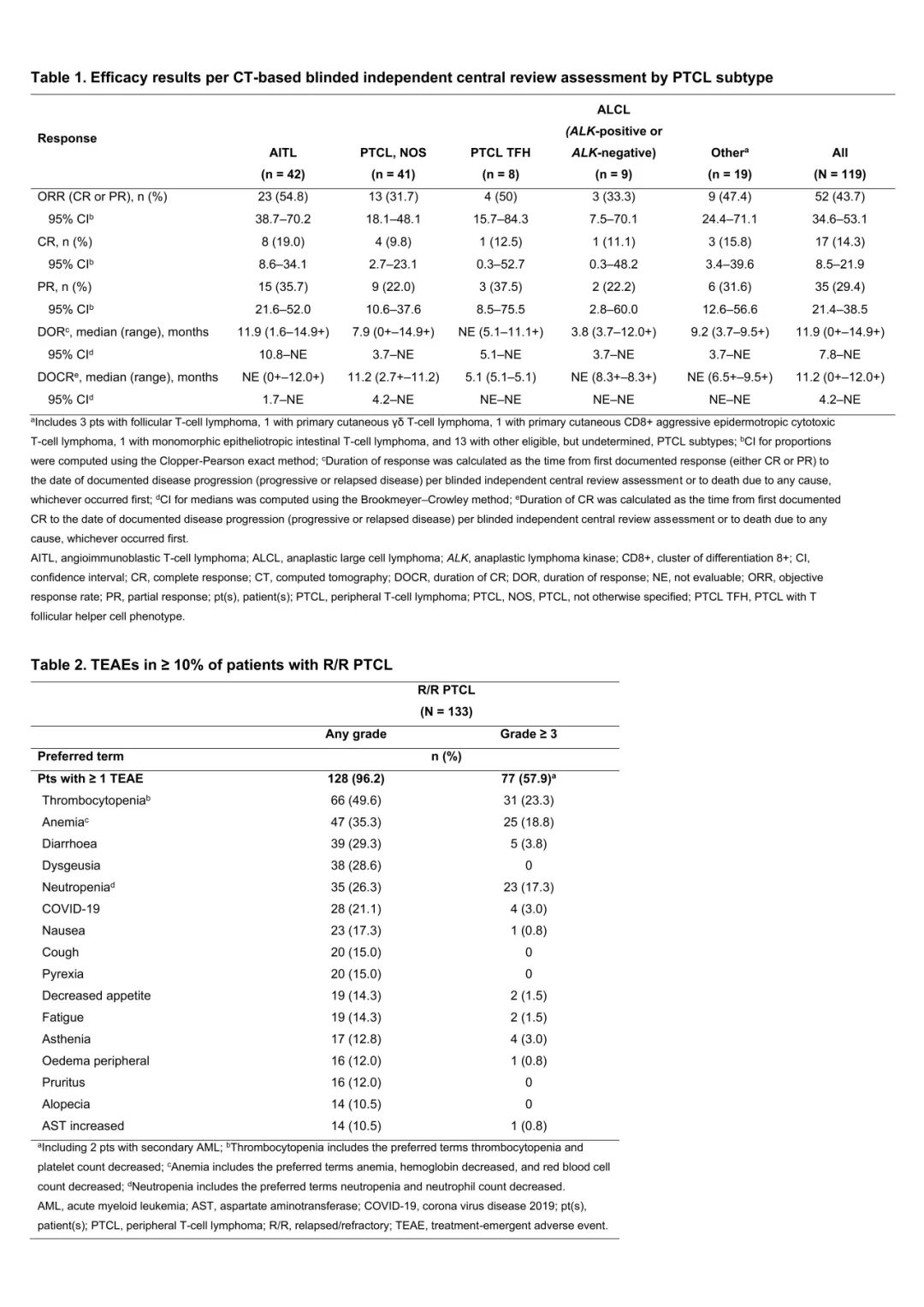
共有133例R/R PTCL患者入组并接受了1剂valemetostat。患者的中位年龄为69岁(范围22-85岁),其中91例患者(68.4%)为男性。患者中位既往接受治疗线数为2(范围1-12),35例患者(26.3%)既往接受过造血细胞移植(HCT;自体,n=32;异基因,n=5)。确认PTCL亚型有119例患者符合入组标准:42例(31.6%)患有血管免疫母细胞性T细胞淋巴瘤(AITL),41例(30.8%)为PTCL,非特指型(PTCL,NOS),9例(6.8%)为ALCL(7例[5.3%] ALK阴性,2例[1.5%]ALK阳性),8例(6.0%)为伴有T滤泡辅助细胞表型的结节性PTCL,19例(14.3%)为PTCL其他亚型。
截至数据截止日期(2023年5月5日),32例患者(24.1%)仍在接受治疗;停止治疗的原因包括46例患者(34.6%)出现疾病进展或复发,19例患者(14.3%)出现临床进展,13例患者(9.8%)出现不良事件,以及12例患者(9.0%)停止研究药物以继续接受异基因HCT。中位持续治疗时间为18周(范围0.3-93.4),中位随访时间为10.5个月(范围0.2-21.5)。
在119例可评估疗效的患者中,基于CT评估的ORR为43.7%(n = 52)(95% CI,34.6-53.1),其中包括17例患者(14.3%)达到CR,35例患者(29.4%)达到PR作为最佳整体缓解。中位DOR为11.9个月(95% CI,7.8-不可评估[NE]),中位缓解时间为8.1周(范围为5-37)。PTCL亚型的ORR范围为PTCL,NOS的31.7%到AITL的54.8%(表3)。使用PET-CT为基础的缓解评估,ORR为52.1%(n = 62)(95% CI,42.8-61.3),其中32例患者(26.9%)具有完全代谢缓解。基于CT评估的中位PFS为5.5个月(95% CI,3.5-8.3),中位OS为17.0个月(95% CI,13.5-NE)。
在安全性分析集的133例患者中,128例患者(96.2%)发生任何级别的治疗期间不良事件(TEAE),77例患者(57.9%)出现≥3级TEAE,53例患者(39.8%)出现严重不良事件。最常见的所有级别和≥3级TEAE为血小板减少症(表3)。总体而言,13例患者(9.8%)出现导致停药的TEAE,21例患者(15.8%)出现了导致剂量降低的TEAE,66例患者(49.6%)出现了导致剂量中断的TEAE。
表3 疗效和安全性结果
结论
valemetostat治疗R/R PTCL患者达到43.7%的高ORR和持久缓解(中位DOR为11.9 个月),并且在所有PTCL亚型中均观察到缓解。200 mg/天的valemetostat剂量是可耐受的;安全性分析表明,最常见的TEAE是血细胞减少症。VALENTINE-PTCL01研究的主要结果表明,valemetostat为R/R PTCL患者提供了具有临床意义的获益。
急性髓系白血病
摘要号:829
伊达比星和阿糖胞苷联合高三尖杉酯碱诱导方案治疗D5-PBCR(+)AML年轻患者可临床获益
题目:基于外周原始细胞清除率优化伊达比星和阿糖胞苷联合高三尖杉酯碱诱导方案治疗新诊断的AML:多中心、随机、Ⅲ期试验的首次结果(RJ-AML 2016)
报告人:张赟翔 教授(上海交通大学医学院附属瑞金医院)
背景
伊达比星和阿糖胞苷联合用药(IA)仍然是急性髓系白血病(AML)诱导治疗的基础。正如之前在RJ-AML 2014 研究中报道,第5天外周原始细胞清除率(D5-PBCR)可作为早期治疗缓解的指标,并且对于D5-PBCR(+)组患者,在传统IA诱导治疗方案中加入高三尖杉酯碱(HHT)显示疗效和安全性良好。为进一步验证长期疗效,我们设计了RJ-AML 2016研究,在此报告最新的缓解和生存结果。
方法
RJ-AML 2016研究是一项多中心、随机、Ⅲ期临床研究,旨在评估HHT对新诊断的AML年轻患者的疗效。D5-PBCR(+)组患者符合加入HHT的条件,并按1:1的比例分配至干预组或对照组。主要终点是无事件生存期(EFS)。次要终点是复合完全缓解(C或CR伴不完全血液学恢复)、早期死亡率、可测量的残留病灶、药物毒性及安全性。我们假设3年EFS率可能从30%增加到50%,因此,进入随机分组的患者样本量应为250例。根据历史数据,D5-PCRR(+)率为43%。假设10%的患者可能失访,则至少需要638例符合入组条件的患者。参与本研究的所有患者均接受与RJ-AML 2014研究相同的诱导方案。分配到干预组的D5-PRCR(+)患者接受额外化疗(D6-10,HHT 2 mg/m2)。细胞遗传学/分子风险较低组的患者接受四个疗程的 HiDAC 进行巩固治疗。推荐中度及不良风险患者进行异基因造血干细胞移植。该试验已在中国临床试验注册中心注册,注册号为ChiCTR-OIC-16007764。
结果
从2016年12月7日至2023年4月29日,共有747例患者接受了筛查,649例患者被纳入意向治疗(ITT)人群,并在中国6个中心接受了IA诱导治疗。对647例患者的D5-PBCR 进行了分析,其中275例患者(42.5%)为D5-PBCR(+)。275例D5-PBCR(+)患者中,145例被分配至干预组,20例患者退出,其中4例患者额外接受FLT3抑制剂治疗,16例继续IA诱导;在分配到对照组的130例患者中,5例患者在第6或7天停止IA方案。在372例D5-PBCR (-)患者中,2例患者停止IA方案。
基线特征,包括两组之间的年龄、性别、骨髓原始细胞计数和细胞遗传学参数相似。而D5-PBCR(-)组患者治疗前白细胞计数较高。CBF β-MYH11融合、NPM1和CEBPA bZIP突变的患者对IA诱导治疗更敏感。同时,ASXL1、RUNX1、TP53、U2AF1等高危突变基因在D5-PBCR(+)组中更为常见。详情如图7所示。
整体ITT队列中一个疗程诱导后的整体综合CR率为73.2%。D5-PBCR(-)组和D5-PBCR(+)组患者的CR率分别为82.8%和60.4%(P<0.001)。在D5-PBCR(+)组的ITT队列中,对照组和干预组的CR率分别为51.1%和68.3%(P=0.0046)。在符合方案(PP)队列中,IA和IA+HHT 组的CR率分别为52.8%和71.2%(P=0.0027)。整个队列的整体早期死亡率为4.9%,两组间相似。
最后一次随访时间为2023年4月。2022年4月之前入组的PP队列患者纳入本次生存分析(n=486),中位随访时间为23.4个月。PP队列中的中位EFS为40.6个月,表明D5-PBCR(-)和D5-PBCR(+)组之间的差异显著[D5-PBCR(-):未达到,D5-PBCR(+):16.0±1.9个月,P<0.001]。对于D5-PBCR(+)组患者,截至最近一次随访,3年EFS没有发现显著差异。而加入HHT后,3年EFS从34.0±5.5%提高到47.1±6.1%(P=0.086)。

图7 患者基线特征和EFS结果
结论
目前的分析表明,加入HHT可以使D5-PBCR(+)组中的AML年轻患者获益。完整的随访结合细胞遗传学分子信息可以提供更可靠的结果。
摘要号:834
维奈克拉+阿扎胞苷+低剂量阿糖胞苷+阿柔比星+G-CSF(VA-CAG方案)治疗新诊断的AML年轻成人患者可达到较高的完全缓解率和MRD阴性
题目:维奈克拉+阿扎胞苷+低剂量阿糖胞苷+阿柔比星+G-CSF(VA-CAG方案)治疗新诊断的急性髓系白血病年轻患者:一项前瞻性、多中心、单臂Ⅱ期临床研究
报告人:李小平 教授(联勤保障部队第920医院)
背景
维奈克拉与去甲基化药物或低剂量阿糖胞苷联合使用,已获批用于新诊断的急性髓系白血病(AML)患者,这些患者年龄超过75岁或不适合强化化疗,而基于维奈克拉的方案在年轻适合的AML患者中的疗效仍有待进一步探索。尽管蒽环类药物和阿糖胞苷联合治疗在这些患者中达到了约70%的缓解率,但高危患者的完全缓解率低、不良反应强烈和骨髓抑制持续时间长限制了临床获益。我们推测维奈克拉加阿扎胞苷联合低强度方案CAG(G-CSF预激、低剂量阿糖胞苷和阿柔比星)可能具有更好的复合完全缓解以及可耐受的安全性。
方法
入组新诊断为AML的患者,年龄在18至65岁之间,无活动期感染、出血和严重心肺功能不全。患者接受诱导方案为阿扎胞苷75 mg/m2 D1-7每日一次皮下注射,阿糖胞苷 10 mg/m2 D1-D7 q12h皮下注射,阿柔比星12 mg/m2 D1、D3、D5、7D,D1-D7给予粒细胞集落刺激因子5 μg/kg,每天口服维奈克拉一次(100 mg D1、200 mg D2、400 mg D3-21)。维奈克拉剂量根据伴随的CYP3A抑制剂进行调整。在第1周期第28天通过骨髓形态学和流式细胞术评估疗效。主要终点是安全性和复合完全缓解率。该研究已通过伦理审查,并在 ClinicalTrials.gov(NCT05662956)注册。
结果
2023年1月1日至2023年6月20日期间,入组了来自8个中心的26例患者。中位年龄为52岁(范围为18-63岁)。13例患者(50%)为高风险,7例患者(26.9%)为中风险,6例患者(23.1%)为低风险。所有的26例患者(100%)在第1周期后均达到完全缓解,21例患者(80.8%)通过流式细胞术显示MRD阴性。2例患者(7.7%)因输注血小板无效和治疗期间严重感染,接受维奈克拉治疗14天。22例患者(84%)使用唑类药物预防真菌感染。中位骨髓抑制时间为13天(范围为5-22天),中位红细胞和血小板输注分别为5.5u(范围为0-11.5u)和30u(范围为0-170u)。11例患者(42.3%)出现感染(包括肺部真菌感染、口腔感冒疱疹、新型冠状病毒感染等),其中2例患者(7.7%)出现严重的侵袭性真菌感染,但治疗效果良好。最常见的3/4级不良事件包括骨髓抑制(92.3%)、肝损伤(19.2%)、胃肠道反应(11.5%)和凝血功能障碍(3.8%)。没有发生与治疗相关的死亡。
结论
VA-CAG方案治疗新诊断的AML年轻成人患者达到了较高的完全缓解率和MRD阴性。这种联合治疗方案具有可耐受的安全性,感染和输血的发生率较低。
摘要号:830
相比于DA,FLAG-Ida和DAC强化治疗首次诱导治疗后有残留病灶证据的AML老年患者具有显著的长期生存获益
题目:使用FLAG-Ida或DA-克拉屈滨的MRD定向强化治疗可提高AML老年患者的生存率:来自NCRI AML18 随机试验的结果
报告人:Nigel Russell
背景
急性髓系白血病(AML)强化化疗后,未能达到缓解(CR/CRi)或缓解期存在可测量的残留病灶(MRD)的患者,可确定为高危组。在针对老年人(>60岁)的NCRI AML16试验中,由于复发风险较高,在疗程1后通过流式细胞术在缓解期骨髓中MRD+ve的患者生存率明显较低(vs. MRD-ve,3年:26% vs. 42%)(Freeman et al JCO 2016)。这些结果表明,疗程1后流式细胞术MRD可确定对标准治疗疗效不佳的患者,可用于进一步治疗的风险分层。然而,尽管并非很少使用,但尚不确定强化化疗是否对有残留病灶的老年患者有获益。
因此,在AML18试验中,我们进行了疗程2随机化,以评估MRD定向强化化疗在老年患者中的作用。
方法
AML18研究中,在第一个疗程后未达到MRD阴性的患者(非CR/CRi或MRD+ve或MRD 未知)被随机分配继续接受最多2个疗程的标准DA(柔红霉素,AraC)(DA3+8随后DA2+5)或接受最多2个疗程的强化化疗:FLAG-Ida或DA与克拉屈滨(DAC)(DA3+8,随后DA2+5,包括克拉屈滨5 mg/m2x5天)。疗程1包括DA(3+10)和0、1或2剂吉妥珠单抗。70岁以上患者的FLAG-Ida剂量降低,所有患者的疗程3(氟达拉滨从D1-5 30 mg/m2到D1-4 25 mg/m2,伊达比星从D3-5 8 mg/m2到D2-4 5 mg/m2)。由于药物供应问题,DAC随机化已于2019年5月关闭。
主要终点是总生存期(OS)。在适当的情况下使用比率(RR)来解释非比例风险因素。次要终点包括疗程2后转化为MRD阴性(定义为无法检测到的MFC-MRD)。
结果
在2014年11月至2023年1月期间,523例患者(中位年龄67岁)在疗程1缓解评估后进行随机分组(193例DA,191例FLAG-Ida,139例DAC)。在这些患者中,164例(31%)未达到CR/CRi,260例(50%)为CR/CRi MRD+ve,其余99例(19%)达到CR/CRi但MRD未知(由于诊断时没有白血病相关免疫表型或样本不足/缺失)。99/477(21%)的患者有不良细胞遗传学风险。组间的所有基线特征都是平衡的。中位随访时间为51个月。
在疗程2之后,47%(78/164)在疗程1后未达到CR/CRi的患者,在50天内转为CR/CRi:DA、DAC和FLAG-Ida组分别为55%、57%、34%(DA vs. DAC P=0.63,DA vs. FLAG P=0.015)。在疗程1和2后,DA、DAC和FLAG-Ida治疗后分别有51%(60/117)、63%(50/79)和58%(50/86)患者转为MRD阴性(DA vs. DAC P=0.16,DA vs. FLAG P=0.33)。与DA相比,DAC或FLAG-Ida的血液学毒性更大(血小板和中性粒细胞恢复率P<0.001)。随机分配至FLAG-Ida的患者第60天死亡率增加(9% vs. DA为4%,DAC为4%,P=0.032)。总共有213例(41%)患者接受了异基因SCT(DA 42%,DAC 47%,Flag-Ida 35%)。
DA、DAC和Flag-Ida组的5年OS率分别为27%、32%和32%(DAC vs. DA HR=0.82,95%CI 0.62-1.09,P=0.174;FLAG-Ida vs. DA HR=0.90 95%CI 0.70-1.16,P=0.407)。
在亚组分析中,比较了MRD状态已知和未知的患者,对于MRD未知的患者,强化治疗没有可检测到的生存获益(FLAG-Ida vs. DA RR 1.52,95%CI 0.92-2.50,P=0.105;DAC vs. DA RR 1.10,95%CI 0.81-1.45,P=0.549)。
在一项敏感性分析中,排除了MRD状态未知的患者,DAC(5年OS率,32% vs. DA为22%;RR 0.84,95%CI 0.77-0.98,P=0.029,图8A)和FLAG-Ida(5年OS率,34% vs. DA为23%;RR 0.71,95%CI 0.54-0.96,P=0.026,图8B)均有显著的OS获益。
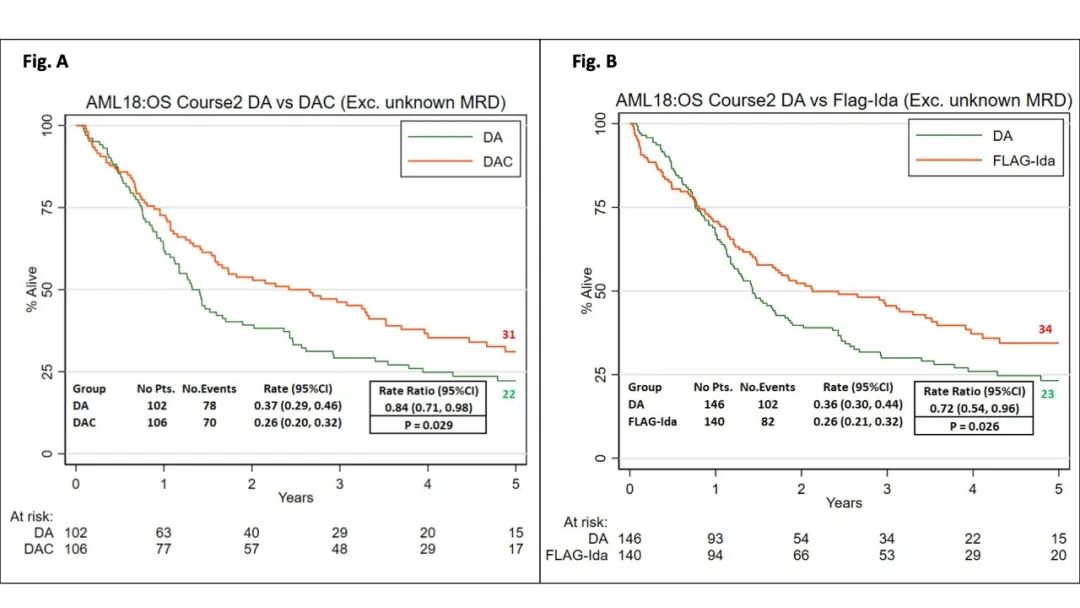
图8 OS结果
结论
在与DA的随机比较中,我们发现在首次诱导治疗后有残留病灶证据的AML老年患者中,DAC和FLAG-Ida强化治疗具有显著的长期生存获益。尽管早期存在毒性,尤其是在 FLAG-Ida治疗后。DAC强化治疗表现出更好的耐受性,更多患者可接受移植,并且与更高的 MRD阴性转化率相关。
摘要号:2840
米托蒽醌脂质体、维奈克拉、高三尖杉酯碱联合奥雷巴替尼(MVHO)治疗R/R AML儿童患者具有临床疗效
题目:米托蒽醌脂质体、维奈克拉、高三尖杉酯碱联合奥雷巴替尼(HQP1351)(MVHO)治疗难治或复发性急性髓系白血病(AML)儿童患者:病例系列
报告人:胡文婷 教授(上海儿童医学中心)
背景
AML占所有儿童急性白血病的25%。近年来,由于风险分层强化化疗和造血干细胞移植的增强,儿童AML的总生存率(OS)已提高至70%。不幸的是,超过30%的患者会出现复发。事实证明,进一步增加化疗强度对于毒性和治疗相关死亡率来说是不可行的。因此,近十年来,人们一直在探索特异性靶向治疗来治疗儿童AML。由于AML的异质性和涉及白血病发病的多种通路,针对一种通路的单一药物在有限的病例中是有效的。在这项研究中,我们设计了一种米托蒽醌脂质体、维奈克拉、高三尖杉酯碱和奥雷巴替尼(MVHO)联用阻断多种通路的方案,以研究其治疗难治或复发性AML的疗效和安全性。
方法
我们纳入了复发或新诊断的AML患者,这些患者预后不佳且伴有不良分子异常,例如NUP98重排、FUS::ERG、CBFA2T3::GLIS2和del7/7q,一线化疗后未达到完全缓解(CR)。患者接受MVHO方案,其中包括1剂米托蒽醌脂质体8 mg/m2;维奈克拉,300至350 mg/m2每天一次,D1-7(如果发生高肿瘤负荷,剂量从50 mg/m2开始递增,最多3天);高三尖杉酯碱2 mg/m2每天一次,D1-7;奥雷巴替尼(HQP1351)20-30 mg/m2隔日一次,D1-7共4剂。从第8天开始预防性口服左氧氟沙星和泊沙康唑,贯穿每个周期的整个骨髓抑制期。评估本研究期间一个周期的(28-35天,取决于造血功能恢复)缓解、总缓解、累积复发率(CIR)、无事件生存期(EFS)、血液学毒性和感染。
结果
共有18例患者入组(9例男孩和9例女孩),中位年龄为7.3岁(范围为4个月-13岁),共接受了27个周期的MVHO治疗。一半患者接受1个周期,另一半患者接受2个周期。根据法国-美国-英国(FAB)分类标准:患者患有骨髓增生异常综合征(n=2)、混合表型急性白血病(n=2)以及AML亚型M7(n=4)、M2(n=4)、M5(n=4)、M4(n=1)和M0(n=1)。中位随访时间为131(范围为26-256)天。第一周期后,客观缓解率(ORR,CR+CR伴血液学不完全恢复+部分缓解[PR])为94.4%(17/18),缓解率(CR+Cri)为72.2%(13/18)。移植前总ORR和缓解率分别为83.3%(15/18)和66.7%(12/18)。其中8例患者达到微小残留病灶(MRD)阴性缓解。6例复发AML患者的ORR和一周期缓解率分别为100%和66.7%。共有3例患者因未缓解或疾病进展而停药,12例患者接受了造血干细胞移植(HSCT),其中 1例患者出现复发。其余2例患者正在接受进一步的MVHO治疗。CIR为6.7%(1/15)。8个月平均(±SD)EFS为60.1%(±19%),OS为100%。在26周期的MVHO治疗中,没有发生相关的致死感染或出血事件。26周期的MVHO治疗发生了21次严重感染。败血性休克1例,3级感染发生率为80.7%,包括肺炎、血液感染。常见的4级治疗相关不良事件是中性粒细胞减少症(100%的患者出现过)和血小板减少症(46.1%的患者出现过)。最值得注意的是,近20%(5/26)MVHO治疗周期血小板保持稳定正常。
结论
MVHO治疗对于难治或复发性AML儿童患者有效且耐受性良好,表明它可能是AML儿童患者合适的一线治疗选择。
会议网址:https://www.hematology.org/
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








认真学习了
19