容量评估及容量反应性
2023-07-28 急诊时间 急诊时间 发表于上海
容量治疗是重症患者治疗的基础措施之一,通常在临床治疗的最初阶段就已经开始,在后续的治疗过程中,也需要不断重复、调整和完善。
容量治疗是重症患者治疗的基础措施之一,通常在临床治疗的最初阶段就已经开始,在后续的治疗过程中,也需要不断重复、调整和完善。由于在重症患者治疗中的普遍性和重要性,容量治疗受到了临床学者们的高度重视,尤其是近年来对容量判断指标的理解和容量反应性的广泛临床应用,使容量治疗的理论更为完整,方法更为准确。
一、容量负荷判断中的困惑
在血流动力学监测中,容量判断非常重要。准确的判断是容量治疗的关键。容量治疗后如果能观察到心率下降、血压上升、尿量增加、循环改善则提示容量治疗有效,液体反应性好。如容量治疗后心排出量(CO)或每搏量(SV)较前增加≥12%~15%,被认为是容量治疗有效的指标。但是,在实际临床应用中无论采用压力参数或容量参数,甚至应用动态的参数变化趋势,都难以直接套用某个具体数量标准作为容量判断的直接标准。
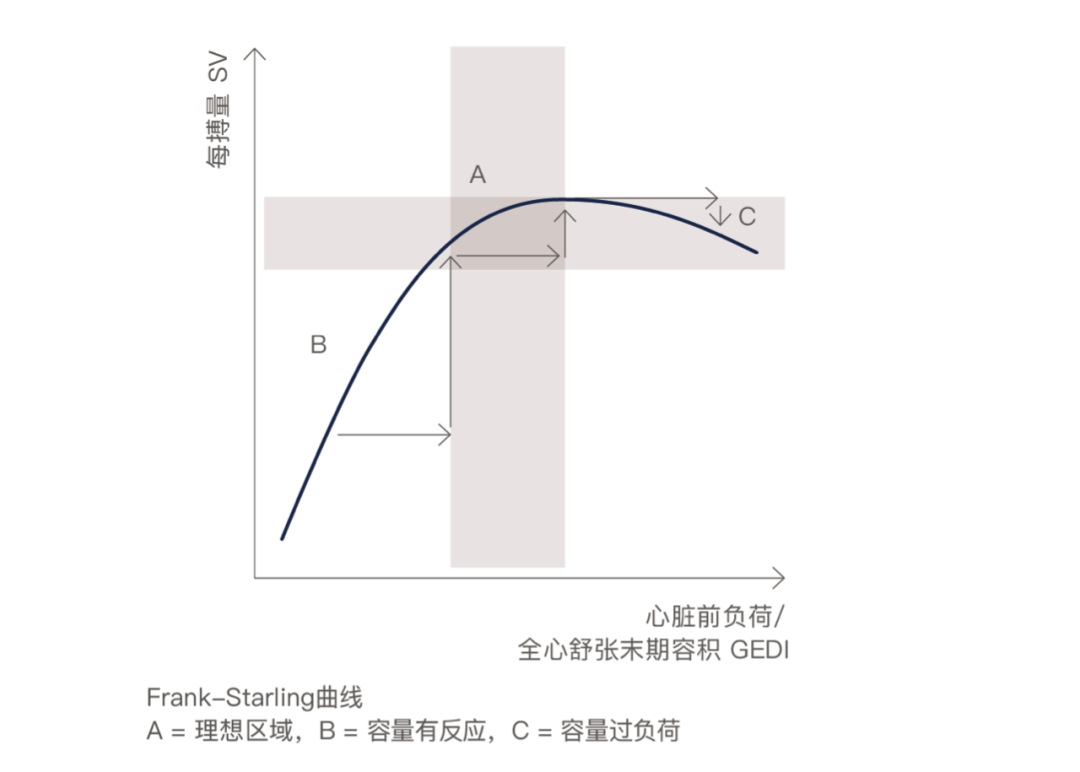
根据 Frank-Starling定律,只有在左、右心室均处于心功能曲线上升支时,增加心脏前负荷才能显著提高心排出量,即容量反应性好;而当心室处于心功能曲线平台支时,即使增加心脏前负荷也难以进一步增加心排出量,即容量反应性差,且可带来肺水肿等容量过负荷的危害。液体反应性好是容量治疗的基本前提。而对于危重症患者,特别是合并呼吸功能受累,液体耐受性差时,盲目的容量治疗可能增加肺水肿的风险。Michard 等人回顾并荟萃分析多个容量治疗的临床研究,发现在急性循环衰竭或组织灌注不足[心脏指数(CI)<2.5~3.5L/(min·m2)、动脉收缩压(SBP)<90mmHg,心率(HR)>100-130次/分,尿量<20~30ml/h等]而临床怀疑容量不足时,给予容量治疗,其中容量反应性好的仅为40%~72%。目前临床上根据心率、血压、中心静脉压(CVP)、肺动脉楔压(PAWP)等指标来预测容量反应性,结果令人失望。
对容量需要的监测从早期的 CVP、PAWP等前负荷压力指标到现在的右心室舒张末容积指数(RVED-VI)和持续右心室舒张末容积指数(CEDVI)、胸腔内血容量指数(ITBVI)和全心舒张末容积指数(GEDVI)等前负荷容积指标,从收缩压变异(SPV)到脉压变异率(PPV)、每搏变异率(SVV)等前负荷动态指标,从基本的容量负荷试验到被动抬腿试验(PLRT),人们一直在寻找简单可靠的方法来预测和判断容量反应性,但迄今仍是一大难题,也是近年来临床关注的焦点,大量的研究工作正在逐步揭示其中的奥秘。
二、静态前负荷指标价值
临床上常用的前负荷指标主要包括压力负荷与容积负荷指标。监测静态前负荷来判断容量状态,是目前指导容量治疗最为常用和传统的方法。一直以来的观点认为前负荷低,液体反应性就好;反之则差。但近来多个临床研究表明静态前负荷数值并不能准确地评价和预测液体反应性。
(一)压力负荷指标
CVP近似于右房压(RAP),反映右心压力负荷和血管内容量,其实际临床价值存在争议。临床研究显示,容量治疗有反应组与无反应组中的初始 CVP 无明显差异,其不能有效预测液体反应性。Osman 等人回顾分析 96 例感染性休克患者的150 次容量治疗(20 分钟内输人 500ml 6%的羟乙基淀粉),结果显示以 CVP(<8mmHg 或<5mmHg)预测扩容有效(CI增加≥15%)的阳性预测值仅为47%。但亦有学者认为,基于 Guyton 提出的体循环平衡模型,CVP作为静脉回流下游的压力,是CO的决定性因素,可作为液体复苏的目标。Magder 等人研究心脏术后患者的容量治疗,扩容至 CVP 增加≥2mmHg,将CI增加≥0.3L/(min·m2)定义为容量治疗有效,结果表明 CVP在0~20mmHg之间存在对容量治疗无反应者,CVP<5mmHg 时,仍有 25%的患者对容量治疗无反应,但CVP>10mmHg,仅有2.5%容量治疗有反应,因此认为 CVP 存在上限来预测容量治疗无效。
PAWP反映左心舒张末压,曾被认为是左心前伤荷的“金标准”。目前研究亦表明初始 PAWP 不能区分出患者对容量治疗是否有效。感染性休克的患者中,以PAWP<12mmHg 来预测容量治疗有反应(CI增加≥15%),阳性预测值为54%。
近期报道在健康志愿者身上CVP 和 PAWP 与心室的充盈程度也没有必然的关联,CVP或 PAWP不存在一个给定的域值来有效地预测液体反应性。压力负荷受到测量、胸腔内压、心率、心肌顺应性等多种因素的影响,在反映心脏前负荷上存在局限性;同时考虑到心功能曲线的个体差异性,基础 CVP、PAWP 难以准确有效地预测液体反应性。目前将CVP8~12mmHg、PAWP12~15mmHg 作为严重感染和感染性休克的早期指导性治疗的液体复苏目标,尚缺乏大规模临床试验研究证实,存在着争议。
(二)心脏容积负荷指标:
心脏容积负荷指标在压力变化过程中保持相对独立,不会受到胸膜腔内压或腹内压变化等其他因素的影响,被认为更能准确反映心脏容量负荷,随着技术的发展,在临床中也日益常用。
1. RVEDVI和CEDVI
通过肺动脉导管在测量心排出量的同时,计算机测定出注射后的热稀释曲线,算出右心室射血分数(RVEF),而RVEDVI=CL/(HRxRVEF)。近来还出现连续心排出量热稀释导管,实现 CEDVI 监测。研究发现 RVEDVI 与CI有良好的相关性,据报道 RVEDVI>138m/m2时,容量治疗均无反应,而RVEDVI<90ml/m2,容量治疗100%有效;但也有研究表明在RVEDVI>138m/m2时,仍有可能扩容有效,而RVEDVI<90m/m2时却可能扩容无效。Christoph 等人研究发现 CEDVI 较CVP、PAWP(左室舒张末面积指数)LVEDAI 更可靠地反映心脏前负荷的变化,ΔCEDVI 与 ΔSVI 相关性良好,但不能有效预测液体反应性。
2. ITBVI和 GEDVI
目前临床上常用 PiCCO 的经肺热稀释技术测量得到。Hoeft 等和 Lichtwarck Aschoff等在研究中严格控制了其他影响因素,证实 ITBVI与CI相关,在分别给容量治疗、儿茶酚胺和机械通气等多种改变时,ITBVI 能反映前负荷的变化。Michard 等人在感染性休克患者的容量治疗研究发现容量治疗有反应组 GEDVI 显著低于无反应组。
多个研究表明心脏容积前负荷数值处于正常范围上限或下限时,如:RVEDVI(<90m/m2或>140m/m2)LVEDAI(<5cm/m2或>20cm/m2)ITBVI(<750ml/m2或>1000ml/m2),GEDVI(<600ml/m或>800ml/m2),则提示数值越低,液体反应性则越好;数值越高,液体反应性则越差,有一定意义。而在中间范围时,基础的前负荷数值不能预测液体反应性。考虑到心功能曲线的个体差异性,即使最为精确的前负荷,其初始值亦难以准确预测液体反应性,评估容量方面存在陷阱,必要时应采用更可靠的方法或指标。
三、心肺相互作用相关的前负荷指标
很早前人们就发现正压通气时动脉压的波形及压力值会随间歇的吸气与呼气相应发生升高与降低的周期性改变。血容量不足时,这种改变尤为显著,在自主呼吸时也能观察到。动态前负荷是通过心肺相互作用机制来评价容量的状态、预测液体反应性的功能指标。大量研究已证实动态前负荷预测液体反应性的敏感性和特异性均明显优于静态前负荷。其机制尚未明确。
在机械通气时,吸气相胸腔内压增加,静脉回流减少,右室前负荷减少,同时跨肺压增加又引起右室后负荷增加,引起右室射血减少(在吸气末达到最低),经过几次心搏后(肺循环),左室充盈随之下降。左室射血减少(在呼气末达到最低);另外吸气时,肺循环内血管受到挤压,引起左室每搏量(SV)一过性增加;同时胸腔内压增加,降低左室后负荷,有利于左室射血。目前认为左室SV 周期性的变化主要与吸气时右室充盈,射血减少相关。因此,机械通气引起的左室SV变化幅度大则提示左、右心室均处于心功能典线的上升支,此时液体反应性好。反之,如果左室 SV变化幅度小,则提示至少存在一个心室处于心功能曲线的平台支,液体反应性差。目前临床研究常用的动态前负荷参数包括:SPV、PPV、SVV等。
(一)SPV
机械通气时,以呼气末的收缩压作参照值,将呼吸周期中收缩压的最大值与参照值之间的差值定为 Δp,而将收缩压最小佰与参照值的差值定为 Δdown,即 Δup =SBPmax-SBP呼气末,Δdown = SBP呼气末-SBPmin。研究发现,血容量不足时,SBPmax- SBPmin的差值增大,主要是 Δdown 值增加所致。1987年,Perel 等对该现象进行研究,将上述机械通气中收缩压值的变化定义为“收缩压变异”(systolic pressure variation,SPV),即:SPV=SBPmax-SBPmin。Tavernien等对 15 例机械通气患者进行液体复苏进行观测,结果显示补液引起 PAWP 和左心室舒张术期容积指数(LVEDVI)明显增加,SPV 和 Δdown 也明显下降(P<0.01)。容量治疗反应组和无反应组比较,左心室舒张末期容积(LVEDV)、SPV和Δdown 在容量复苏前后有明显差别,而PAWP 无区别。以 Δdown≥5mmHg 为界值预测每搏量增加≥15%,阳性预测值 95%,阴性预测值 93%。在失血性休克动物模型和感染性休克患者中的研究亦证实,SPV能够敏感地反映血容量的变化,预测液体反应性。
(二)
PPV、SVV 类似于 SPV,SVV 和 PPV是指通过记录单位时间内每次心脏冲动时的 SV或脉压,计算出其在该段时间内的变异程度(以百分数表示)。 SVV 通过 PiCCO 的脉搏轮廓技术实现心排出量的动态实时监测而获得,理论上 SVV 能更准确的反映左室 SV 的变化。SVV 和 PPV 的数值大,则容量治疗有效,液体反应性好。Michard 等人报道了 PPV 在感染性休克及ARDS 患者中的应用,目前大量临床研究证实在机械通气时,PPV 可以准确地预测液体反应性,阳性预测域值在 10%~15%之间。Kramer 等在研究冠脉搭桥手术患者后认为,在预测液体反应性方面 PPV远优于 CVP和 PAWP,以 PPV≥11%为界值预测容量治疗后 CO 增加,敏感度 100%,特异度 93%。还有研究表明 SVV≤10%,容量治疗无效,液体反应性差。
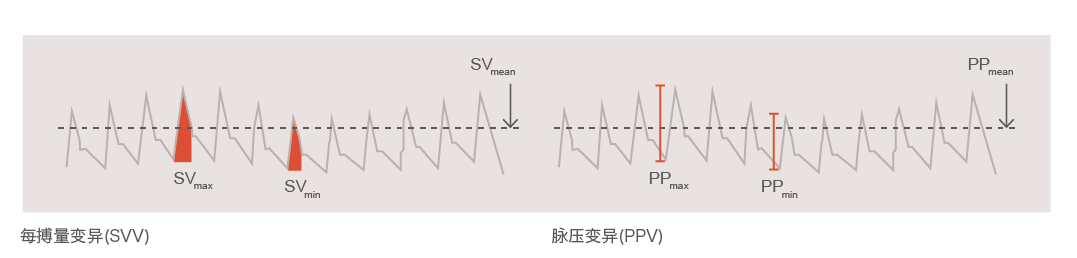
动脉波形相关的动态前负荷在预测容量反应性上明显优于传统的静态前负荷指标,但临床应用受到其他条件的制约。一般要求恒定的潮气量(8~12ml/ kg)容量控制通气。另外存在其他的因素引起每搏最幅度变异时,如:有心律失常或自主呼吸时,动态前负荷则不能有效预测液体治疗反应。
近来发现超声测量呼吸对大静脉变异率也可预测和判断容量反应性,部分空虚的血管提示低血容量,完全充盈的血管提示正常或高血容量。研究表明在完全机械通气、窦性心律时,上腔静脉塌陷指数>36可以预测容量反应性。
四、容量负荷试验
容量负荷试验是近年来讨论最多的容量判断方法之一,也是临床最为常用的判断和评价液体反应性的方法。一般在30 分钟内输入晶体溶液 500~1000ml或胶体溶液 300~500ml,并判断患者对液体反应性(血压增高及尿量增多)及耐受性(有无血管内容量过负荷的证据),从而决定是否继续容量治疗。早期,在监测 CVP、PAWP容量治疗时,遵循“2-5”,“3-7”法则。心脏充盈压增加而血流动力学无改善,则应减少输液。容量负荷试验作为一种评价液体治疗反应性的诊断方法,简单而方便,但对于不同的个体,其可能需要额外地增加容量来判断心脏的反应,其中无反应的患者,则可能面临增加肺水肿发生的风脸。
在连续监测前负荷指标的前提下,对于容量负荷试验中液体输人的速度和需要液体的种类也在逐步发生着变化。越来越多的作者发现,容量负荷试验具有下列特点:输液的速度越快,液体输人的总量越少,晶体溶液与胶体溶液的差别越小,临床提示意义越明确。可见,加快输液速度是进行容量负荷试验的发展趋势,而缓慢的输液,不仅有悖于容量负荷试验的初衷,也明确增加容量过负荷的危险性。
五、被动抬腿试验(Passive Leg-Raising Test, PLRT)
抬高下肢可起到类似自体输血的作用,可以快速地增加回心血量 150~300ml左右,以前曾作为休克早期的抢救手段之一。抬高下肢,在重力作用下,静脉回流增加,可起到快速扩容的效果,同时监测循环系统的反应,来评价容量和预测液体治疗反应,称为被动抬腿试验。被动抬腿试验相当于自体模拟的容量负荷试验,但由于受到自身神经系统的调节,其作用一般可维持10分钟左右,研究表明多在下肢抬高后1~2 分钟内观察到心排出量的明显改变,技术上要求能够实时同步监测心排出量的变化,临床研究多使用经食管心脏超声技术监测在被动抬腿期间主动脉流速的变化来预测液体反应性,评价容量。
Boulain等人在机械通气的患者中研究表明,被动抬腿引起 SV的改变与快速扩容引起的 SV的改变密切相关(P<0.001),被动抬腿引起的 PPV的变化和快速补液引起的 SV的变化密切相关(P<0.001),被动抬腿结合 PPV 的变化可以预测液体反应性。Lafanechere 等人在 22 例急性循环衰竭,接受大剂量血管活性药的患者,以 PLRT 后主动脉流速增加≥8%来预测液体治疗有反应,敏感性 90%,特异性 83%;PPV≥12%的预测液体治疗有反应敏感性 70%,特异性 92%。。
Monnet研究报道 PLRT 预测液体反应性不受自主呼吸和心律失常的影响。近来有研究者使用普通心脏超声技术监测主动脉流速被动抬腿期间的变化,发现以 PLRT 后主动脉流速增加≥10%~13%预测液体治疗有反应,敏感性和特异性均大于 80%。
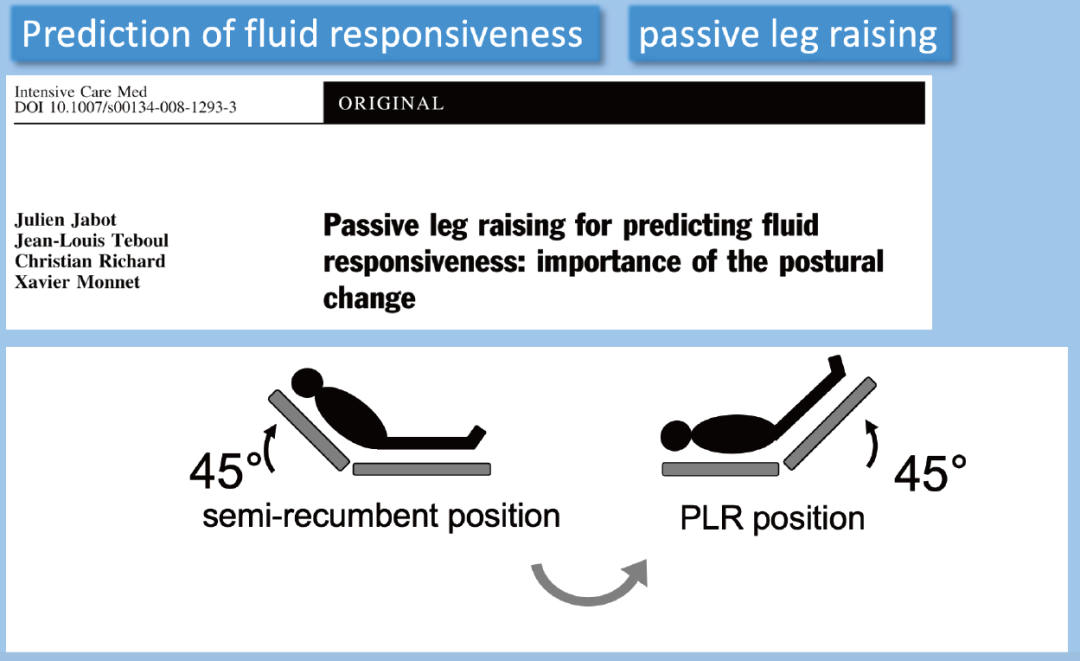
在评价容量和预测液体反应性方法上,PLRT 具有可逆性、可重复性、操作简单及不需要额外增加容量等优点,并不受自主呼吸和心律失常等因素的影响,具有广阔的前景,为目前研究的热点,但需要更多的临床研究去进一步证实。
六、呼吸末阻断法
近来基于在机械通气时吸气相可以降低心脏前负荷,减少心排出量,因此呼气阻断可以减轻这种机械通气在吸气相对左心前负荷的影响,可以起到类似自体模拟容量负荷试验的效果,近似于被动抬腿试验。Monnet 等人研究表明,在30例机械通气休克的患者,给予呼吸末阻断 15 秒,随后给予 500ml 生理盐水扩容,在容量有反应组(扩容后 CI>15%)呼吸末阳断时脉压增加15%+15%,CI增加12% +11%,而无反应组呼吸末时脉压、CI 无明显变化;以呼吸末阻断后CI增加≥5%来预测容量有反应,敏感性91%,特异性100%,近似于PRLTA;以呼吸末阻断后脉压增加≥5%来预测容量有反应,敏感性 87%,特异性 100%,优于PRLT。呼吸末阻断仅适用于机械通气的患者,并且自主呼吸不能过强。
七、容量反应性的局限性
根据容量反应性来指导容量治疗已是临床工作的共识,然而反应性良好并不意味一定需要容量治疗,还需要平衡容量的反应性和耐受性。压力指标和容量指标作为反映前负荷指标都有着重要的、不可替代的作用。另外,还有研究指出在临床中可能还存在非前负荷依赖的心脏反应性,容量治疗可以增加心肌收缩力,进而提高心排出量,其具体机制尚未明确。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









