中枢神经系统肿瘤虽然占全身各系统肿瘤中的比例不高,但其致残率和病死率相对较高,特别是脑胶质母细胞瘤,其平均生存期仅为14.6个月左右。因此,脑肿瘤已成为当前国内外研究的热点。
本期病例分享栏目特邀广东三九脑科医院王国良教授分享脑膜瘤治疗病例,以供交流。
病例简介
患者:男,68岁。
主诉:因偶有头痛到当地医院查头颅CT发现左侧额部占位病变,考虑脑膜瘤可能,平时无明显头晕、恶心呕吐等不适。
查体:神清,语利。双侧瞳孔等圆等大,直径约2.5mm,对光反射灵敏,余颅神经无异常。四肢肌力、肌张力正常,生理反射存在,病理反射未引出。入院后行头颅CT、MRI检查证实为左侧前颅窝底脑膜瘤,瘤周水肿较为明显。
术前诊断:左侧前颅窝底脑膜瘤。
手术方式:全麻下行左翼点入路、前颅窝底脑膜瘤切除术。
术后病理诊断:脑膜皮细胞型脑膜瘤,CNS WHO 1级。
术后恢复良好。
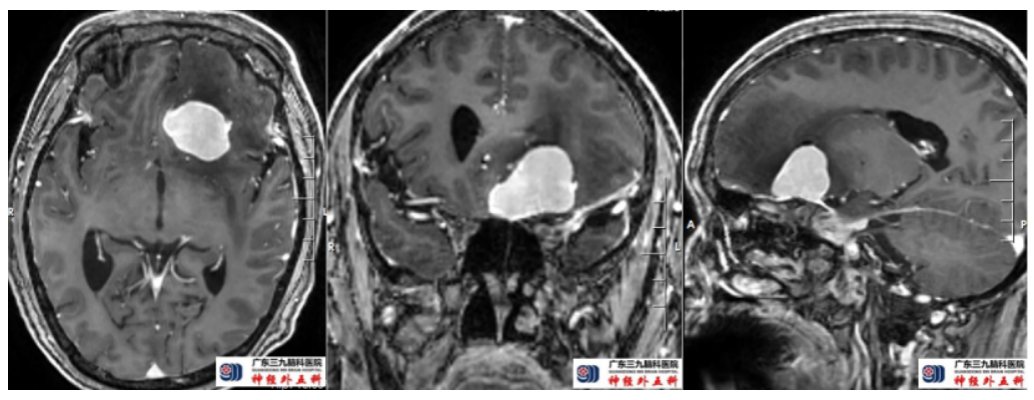
术前头颅MRI示左侧前颅窝底有一团块状明显高信号影,大小约为29mm×27mm×35mm,邻近硬脑膜增厚,示脑膜尾征;左侧额叶受压,示大片状低信号水肿影。左侧侧脑室前角受压变窄,考虑为脑膜瘤。
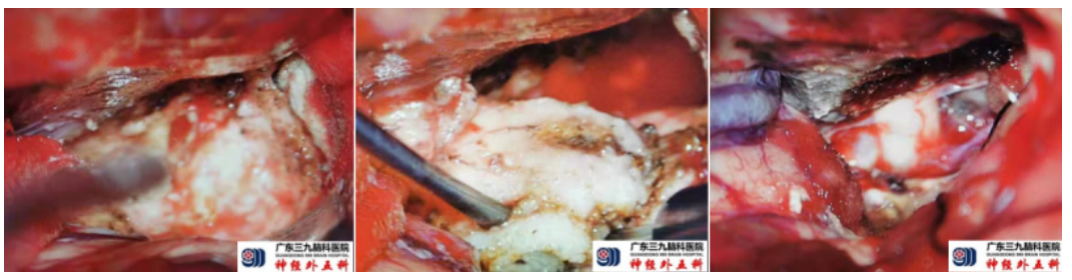
放射状切开硬膜后,自动牵开器向下牵开,暴露中颅窝底,见灰白色肿瘤部分裸露,肿瘤质韧,有完整包膜,血供较丰富,广基与颅中窝底及部分颞鳞部硬膜相连,与周围脑组织部分粘连易分离。显微镜下电凝肿瘤于颅底硬膜连接处,向前至前床突,前颅窝底后部,向后至岩斜区,切除部分肿瘤。分离与脑组织粘连肿瘤,边分离边分块切除,从前床突处分流肿瘤见颈内动脉,棉片保护血管,仔细分离出颈内动脉、大脑中动脉、大脑前动脉及视神经,全部切除肿瘤。
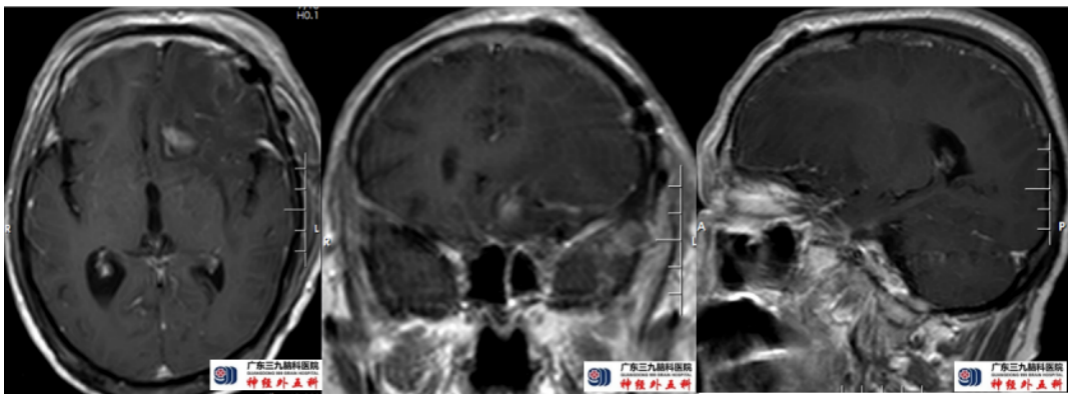
术后复查头颅MRI示原左侧前颅窝底脑膜瘤切除满意。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言