J Hepatol:肝衰竭患者肝移植预后评分新模型
2024-02-03 MedSci原创 MedSci原创 发表于加利福尼亚
当肝硬化患者出现肝脏相关的并发症,如静脉曲张出血、腹水、肝性脑病或细菌感染时,称为失代偿性肝硬化,与预期寿命的减少有关,当其出现两个或更多器官衰竭时,28天病死率非常高,肝移植是目前唯一有效救治手段。
当肝硬化患者出现肝脏相关的并发症,如静脉曲张出血、腹水、肝性脑病或细菌感染时,称为失代偿性肝硬化,与预期寿命的减少有关,当其出现两个或更多器官衰竭时,28天病死率非常高,肝移植是目前唯一有效救治手段。然而,供体器官稀缺,且对这些危重患者进行移植手术具有诸多挑战,肝移植后死亡率不确定。近日,美国德克萨斯州休斯敦贝勒医学院的研究人员在Journal of Hepatology上发表了题为“The novel SALT-M score predicts 1-year post-transplant mortality in patients with severe acute-on-chronic liver failure”的研究论文,他们开发并通过外部队列验证了一个预测重度ACLF患者肝移植(LT)后1年死亡率的模型,称为Sundaram ACLF-LT-M概率评分,并估计了LT后患者的中位住院时间( ACLF-LT-LoS)。
在线使用:重度ACLF患者肝移植(LT)后1年死亡率(SALT-M)

研究方法
研究者回顾性收集了美国15个移植中心的数据,纳入了2014年1月至2019年12月期间接受移植的,年龄≥18岁,且在LT手术前至少有2天在ICU治疗的ACLF 2/3级患者,并随访至2022年1月。研究者收集了患者入院时、转入ICU时和移植时的数据,包括人口统计学、临床、实验室数据和器官衰竭情况;使用临床标准选择了预测因素建立最终模型,评估了模型的总体性能、区分度和校准度,并在两个法国队列中对其进行了外部验证。最后,调整了临床相关因素后,研究者使用多变量中位数回归来估计了LoS。
研究结果
该研究共纳入735例患者,其中521例( 70.8 % )为重度ACLF ( 120例来自外部队列的ACLF 3级)。患者的随访时间中位数为3.1(1.6-5)年。中位生存时间为1143天(Q1-Q3,579-1827),有104人(19.9%)在中风后一年内死亡。中位年龄是 55岁(46-61),45%为女性,61%为白人。体重指数中位数为29.8 kg/m2 (25.0-35.3),22.5%患有糖尿病。酒精肝是最常见的慢性肝病的病因(约40%)。由于ACLF的严重性,移植时,患者的中位MELD-Na值为40(36-40);284名患者(54.5%)为ACLF-3;超过一半 (52%)的患者在移植时需要使用肌注,58.2%需要持续的肾脏替代治疗(RRT),25.3%有呼吸衰竭,18.2%有III-IV级肝性脑病。
1.移植患者一年内死亡的基线预测因子
患者移植后死亡大多发生在移植后3个月内:63人(60.6%)在3个月内死亡,10人在3至6个月内(9.6%)死亡,18人(17.3%)在6至9个月内死亡,13人在9至12个月内(12.5%)死亡。在已知的死亡原因中,最常见的是感染(图1)。与存活的患者相比,在LT后死亡的重度ACLF患者的中位体重指数较高(31.3 vs 29.6 kg/m2),非酒精性脂肪性肝炎(NASH, 19.2 vs 14.4 kg/m2)的比例更高。
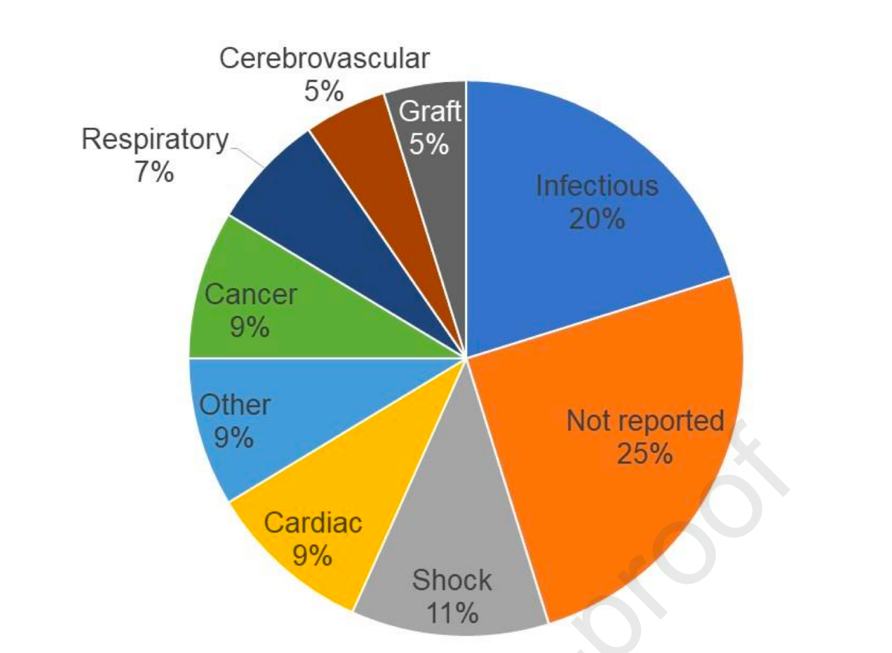
图1 MODEL联盟中死亡原因的比例(n=521)(引自参考文献)
2.利用有临床意义的变量推导SALT-M评分
在设计预测评分时,研究者关注临床上有重要意义的变量。最终的评分模型包括年龄(≥50岁)、BMI(连续)、使用肌注(无、1或2+)、存在呼吸衰竭和糖尿病。以下公式提供了肝移植后一年内死亡的概率,并对收缩系数进行了调整:
P(LT后一年内死亡)= 1 / [1 + exp(-(-3.412 + 0.366*(年龄>50) + 0.032*BMI + 0.414*一个加压剂 + 1.192*两个或更多加压剂 + 0.599*呼吸衰竭 + 0.417*DM))]*100%
SALT-M评分可以很好地预测LT后的死亡率,具有良好的校准性(图2)。SALT-M评分在外部验证样本中表现同样良好。
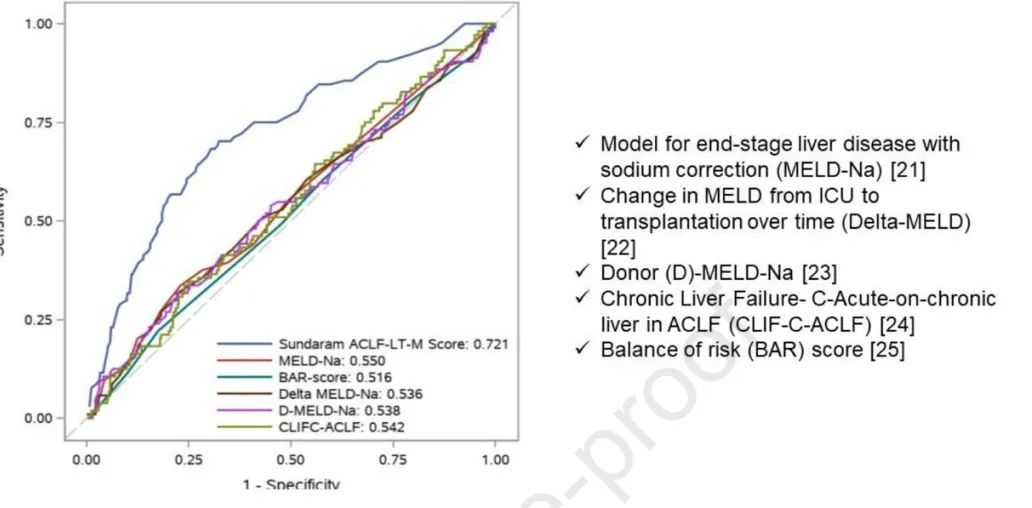
图2不同模型预测患者肝脏移植后一年的情况(引自参考文献)
3.移植患者的中位住院时间(LOS)
研究者利用ACLF-LT-LoS评分作探索性分析,以评估与移植后中位住院时间相关的独立协变因素(表1)。包括在一年内死亡的人,该队列中肝移植后的LOS为20.0(13.0-33.0)天。鉴于60.6%的死亡发生在3个月内,研究者增加了90天内的死亡率作为ACLF-LT-LoS的一个独立变量分数。研究者发现年龄、呼吸衰竭、BMI和MDRB/真菌感染都与中位住院时间独立相关。其他因素循环衰竭、白细胞、使用RRT,虽然与中位LoS无关,但仍包括在ACLF-LT-LoS评分中。ACLF-LT-LoS评分因具有临床相关性而表现出足够的校准度(图3)。
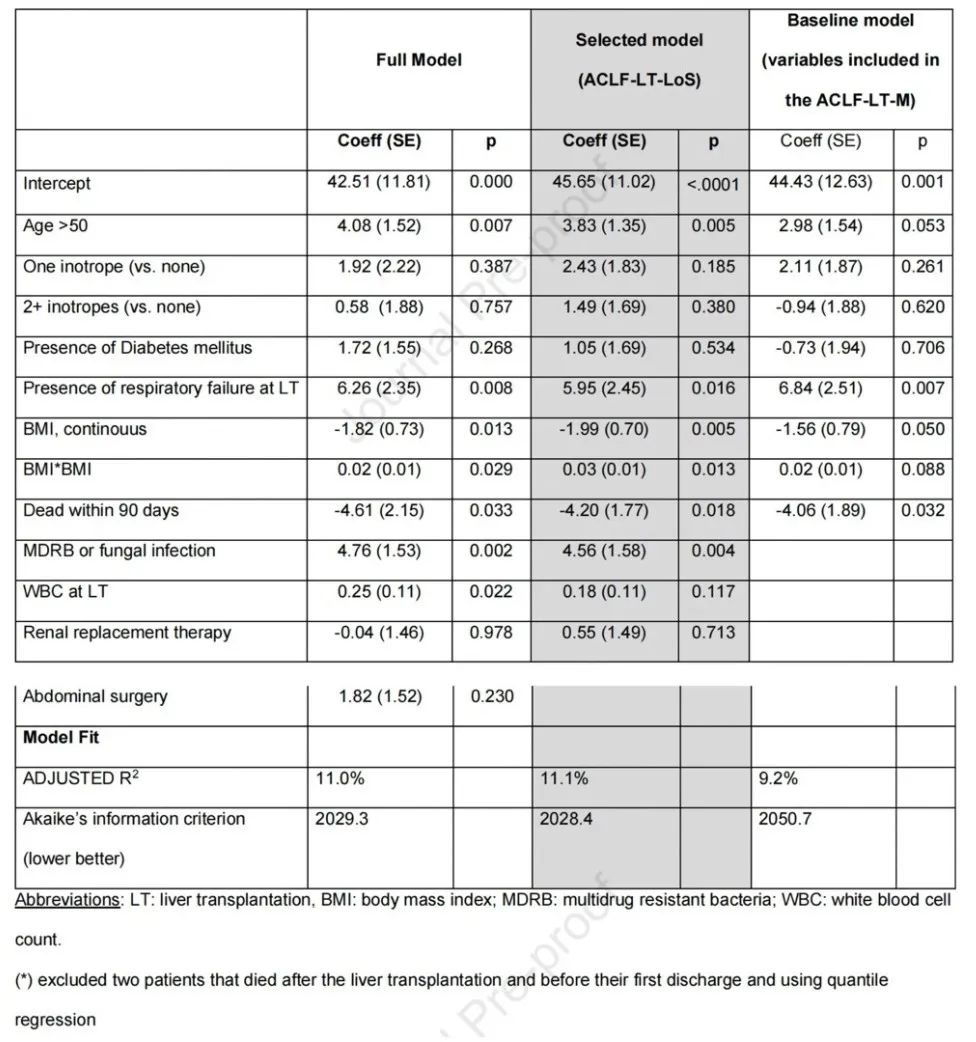
表1 住院时间(天)的预测因素,采用中位数回归计算(引自参考文献)
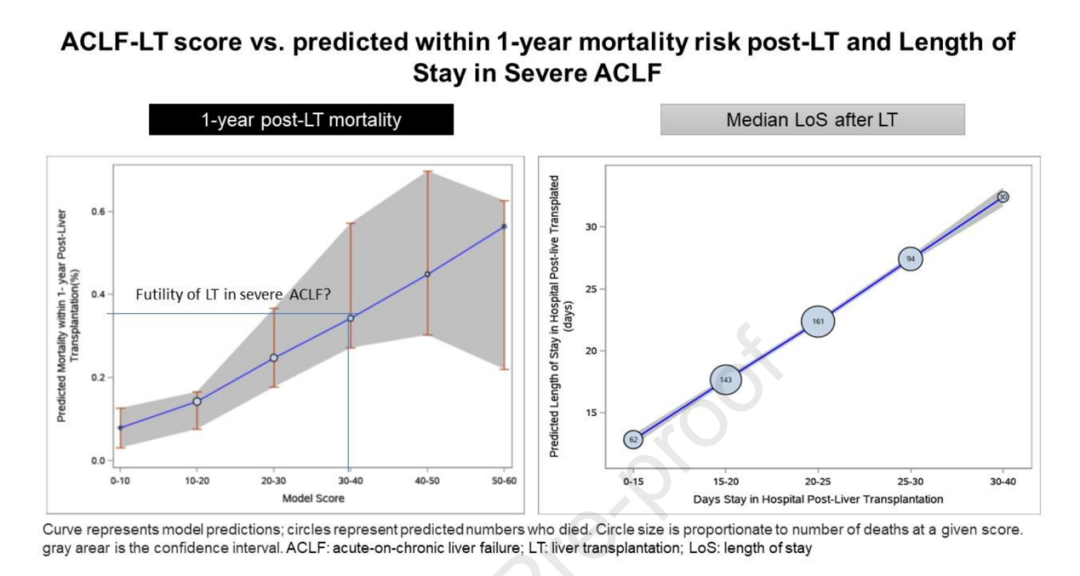
图3观察到的与预测的1年死亡率和肝移植与首次出院之间的中位住院时间(引自参考文献)
4. SALT-死亡率评分的临床适用性
在图4中,研究者展示了使用两个评分的两个不同病人的临床情况。在这两个重度ACLF患者中,60岁的患者移植后1年的死亡率为53%,中位LOS为31天,而40岁的另一患者移植后死亡率为19%,中位LOS为20天。
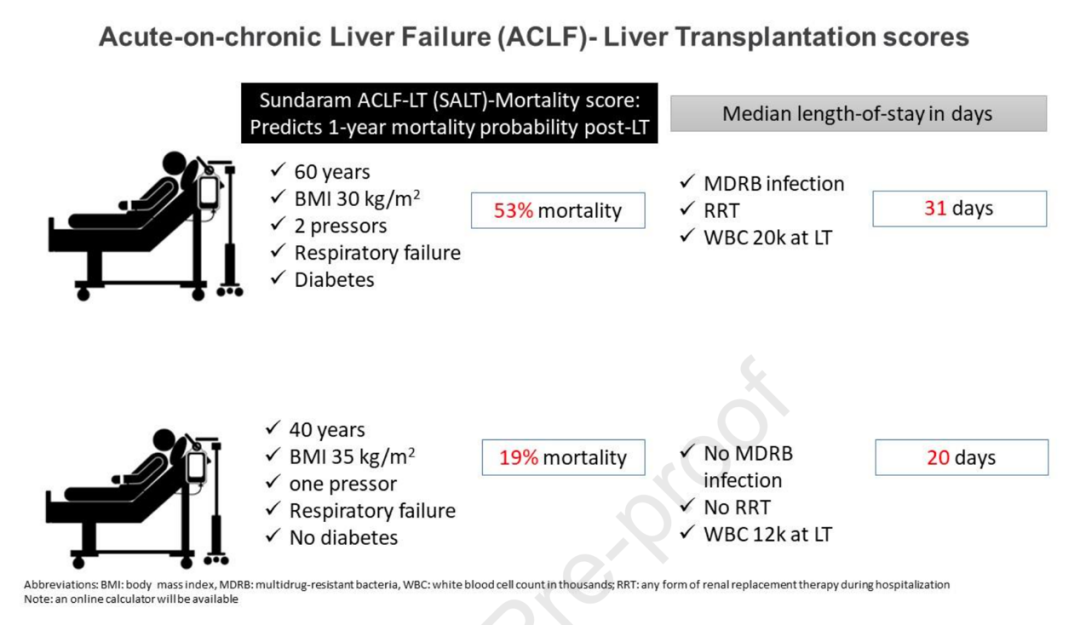
图4 举例说明如何在临床上使用SALT-M评分和ACLF-LT-LOS评分(引自参考文献)
现今重度ACLF患者获得移植的机会仍然很少,因此需要更准确地确定哪些患者能从移植中获益,该研究可以指导这一临床难题的决策。首先,研究揭示了年龄较大、存在与代谢综合征(BMI和糖尿病)相关的因素,以及呼吸和循环系统衰竭是与移植后一年的死亡率有关的独立预后因素。其次,研究者建立的预后模型SALT-M评分可有效预测一年内的死亡概率,为决定重度ACLF患者肝移植的益处是否能平衡死亡和住院时间的风险提供了参考。
原始出处:
Hernaez, R., et al. The novel SALT-M score predicts 1-year post-transplant mortality in patients with severe acute-on-chronic liver failure. J Hepatol. 2023
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#肝衰竭# #肝移植# #预后模型#
40