一例颅脑损伤患者胃管置入困难的案例分享
2020-06-30 李冬兰,张芹,崔倩 中国护理管理
患者老年男性,73岁,因“行走过程中不慎摔伤头部1小时”,诊断为“脑挫裂伤”入院。
病情观察记录
患者老年男性,73岁,因“行走过程中不慎摔伤头部1小时”,诊断为“脑挫裂伤”入院。入院时患者嗜睡状态,双侧瞳孔等大等圆,直径3mm,对光反射灵敏。入院后遵医嘱给与患者吸氧,心电监护,营养脑细胞药物输液治疗。
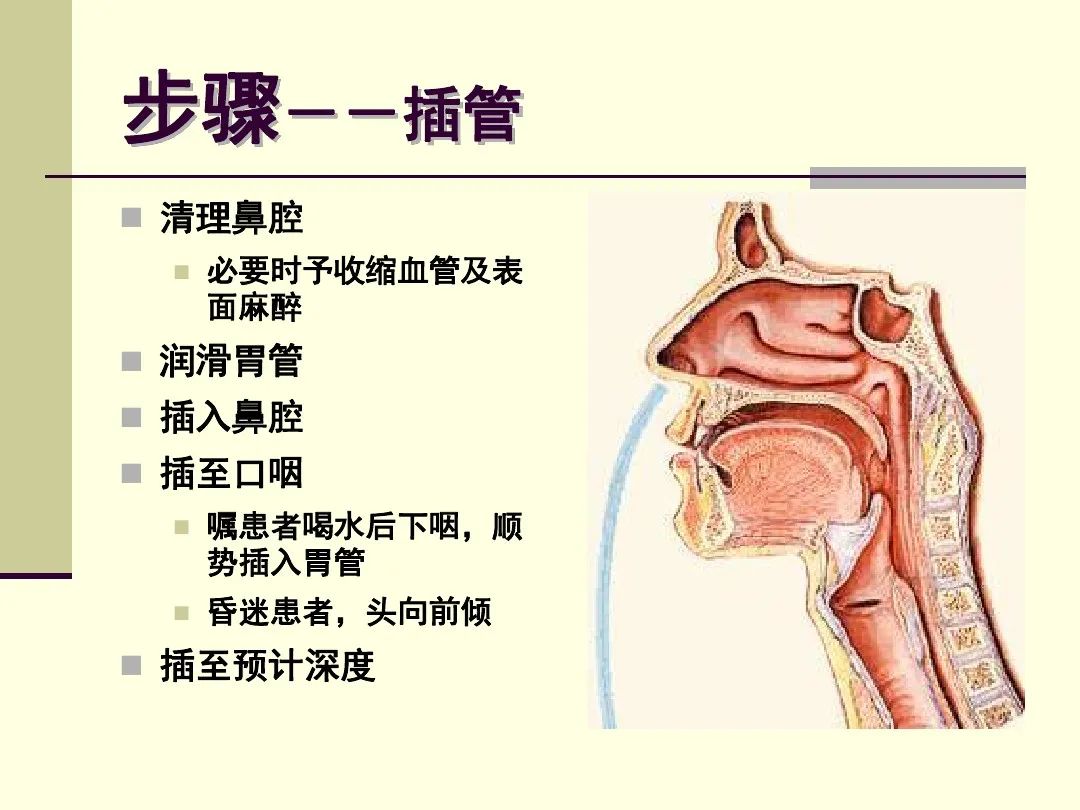
6日后患者出现进食呛咳,遵医嘱予患者留置鼻胃导管,患者烦躁,暂停鼻胃导管插入,遵医嘱给与生理盐水4mL+右美托咪定0.2g泵入,泵速2mL/h。
2小时后患者Ramsay镇静分级4级,责任护士再次予患者留置鼻胃导管,患者烦躁,抗拒,胃管盘于口腔内,置入不成功,遂予拔出胃管重新置入。再次予鼻胃管置入时,插入会厌部15cm处,抬起患者头部,置管过程有阻力,仍未成功。与值班医师沟通后,患者存在喉肌痉挛,气道高反应,考虑暂停胃管置入,加大右美托咪定的泵入,由原来泵速2mL改为5mL/h。
2.5小时后患者镇静分级5级,再次给与患者鼻胃管置入,当插入会厌部时,患者颈部有阻力,咳嗽,稍停片刻,顺利通过后,用水试通畅,有气泡呼出,患者胃管在气管内,立即拔出胃管。5分钟后再次置入,当插至会厌部时患者咳嗽加剧,胃管再次置入气管内。
2小时后患者Ramsay镇静分级4级,插管前先给予患者口鼻腔内吸痰,将鼻胃管缓慢插入到咽喉部时,用注射器缓慢注入0.02%的利多卡因5mL到鼻胃管内,注射完毕后轻轻向上抬起患者的下颌,再将管道继续插入,嘱患者做吞咽动作,患者这时烦躁减轻,能够配合,置管过程通畅,置管成功。
Ramsay镇静分级
|
分级 |
临床表现 |
|
1 |
焦虑,激动或不安 |
|
2 |
合作,服从及安静 |
|
3 |
入睡,仅对命令反应 |
|
4 |
入睡,对轻度摇晃或大的声音刺激反应 |
|
5 |
入睡,对伤害性刺激如用力压迫甲床反应 |
|
6 |
入睡,对上述刺激无反应 |
注:2~5 级为理想镇静水平; <2 级为镇静不足; >5 级为镇静过度。患者在首负荷量后每 5 分钟进行 1 次评分
病例总结分析
1. 从解剖结构上看,喉口、食管前后毗邻紧贴在一起,气管的入口比食管的更大,胃管很容易进入气管。气管与食管上口均与咽部有接属关系,呼吸时会厌软骨开放,通向气道的通道开放。摄食下咽时会厌软骨关闭,气管关闭,如患者置管过程中有挣扎,胃管在咽喉部很容易进入气管。

2. 患者应激反应强烈,咽喉部有后上神经分布,对刺激敏感,胃管刺激导致患者恶心、呕吐、呛咳。咽喉部肌群强烈收缩,可使胃管儿尖端推至口腔盘入其中,至插管困难。
3. 吞咽动作不协调:如精神过度紧张,躁动不合作的患者会导致过快无效的吞咽动作,护士不能恰好在患者吞咽时顺利将胃管插入食管。
4. 患者痰液多较粘稠,重型颅脑损伤患者常有清理呼吸道困难的护理问题,致使痰液较多且粘稠。
经验分享
1. 置管前评估患者吞咽、咳嗽反射,是否躁动,躁动者给予镇静。有吞咽、咳嗽反射存在的患者,当胃管刺激咽喉部时,容易引起喉肌收缩,出现呛咳或躁动。应用镇静药使其安静下来,咽喉肌群处于松弛状态,有利于置管。
2. 对应激反应强烈不合作患者,首先弄清不合作的原因,充分做好解释工作,耐心指导病人如何配合。插管时动作轻稳快捷,尽量一次成功,减轻患者不适。必要时可在胃管置入前向患者鼻腔、舌体、舌根、软腭、咽喉部喷入0.02%的利多卡因3~5mL,使其进行表面麻醉。使局部神经反射暂时减弱或消失,减轻置管时对鼻咽黏膜和咽喉部的机械刺激,减少患者恶心、呛咳等不适症状,提高了胃管置入的成功率。
3. 插管前应先检查鼻口腔食管有无受阻。颅脑损伤患者置管过程中患者发生咳嗽、呛咳。痰液较多时,置管前应先吸尽口腔、鼻腔及呼吸道分泌物,以免置管时因刺激使气管内喷出大量的痰液,阻塞呼吸道而窒息。置管前吸痰可以有效的刺激患者喉部反射性产生吞咽反应,利于鼻胃管的置入,同时降低了置管后相关性肺炎等并发症的发生。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#颅脑损伤#
39
#损伤#
47
阿
101