CORR:定制膝关节假体力学轴线不优于传统假体
2014-02-24 佚名 丁香园
全膝关节置换术取得良好效果的前提条件包括:严格把握适应症、假体组件力线正常、韧带紧张度、康复训练以及患者期望度。 假体组件力线改变会导致较差的临床效果:冠状位力线偏离正常范围会导致功能效果差、早期松动以及假体磨损;股骨假体内旋会造成疼痛、僵硬和不稳定;股骨假体过分外旋会引发有症状的关节屈曲不稳、增加对髌骨的剪切力、以及屈曲时内侧组件受力过大;在矢状面上胫骨坡度过大会导致后冲击和屈曲不稳。 使用
全膝关节置换术取得良好效果的前提条件包括:严格把握适应症、假体组件力线正常、韧带紧张度、康复训练以及患者期望度。
假体组件力线改变会导致较差的临床效果:冠状位力线偏离正常范围会导致功能效果差、早期松动以及假体磨损;股骨假体内旋会造成疼痛、僵硬和不稳定;股骨假体过分外旋会引发有症状的关节屈曲不稳、增加对髌骨的剪切力、以及屈曲时内侧组件受力过大;在矢状面上胫骨坡度过大会导致后冲击和屈曲不稳。
使用传统技术进行关节置换术后,假体组件力线偏离的发生率较高。针对此种情况,近年来定制性膝关节假体逐渐在临床得到应用。术前进行CT或MRI扫描,然后制作与患者解剖情况配套的假体组件。但是使用此类组件能否提高假体力线的准确性尚无定论。
针对此种情况, 比利时根特大学的Victor教授等进行了一项随机对照研究,以探究定制性膝关节假体组件对线性是否优于一般膝关节假体组件。
研究人员在2011年二月至2012年五月间纳入了128例患者。这些患者均为终末期膝关节骨关节炎。剔除标准包括:类风湿性关节炎、骨折、患肢内有固定物等。将患者随机分为2组:定制性膝关节假体组(n=64)和传统膝关节假体组(n=64)。随机化后制定手术时间,以便于定制性膝关节假体组在影像扫描后制作假体。有3例定制型膝关节假体组患者未进行相关手术,剔除研究。
所有患者均使用后稳定型固定平台膝关节假体。采用前内侧髌旁入路,避免翻动髌骨。采用骨水泥固定,置换髌骨。传统膝关节置换手术组患者采用标准手术步骤。
定制假体组患者采用厂家指定的手术步骤。从影像学检查到完成假体制作的时间间隔最少为4周。置入假体组件后,用手术导航系统测量力线角度。如果力线角度偏离正常值大于3°则放弃标准手术步骤,改用一般手术导航程序。记录下该偏离值并纳入总体分析。
两组患者均行双下肢全长伸直位正侧位透视、术前CT扫描。根据住院期间的影像学检查测量多个力学角度。下肢全长透视片用于测量下肢力线、股骨和胫骨假体组件冠状位以及矢状位力线。CT轴向扫描图像确认股骨假体在轴向的位置。
结果发现,两组患者在三个平面力线偏移无明显差别。两组患者在下肢冠状位力线、股骨组件冠状位力线以及轴状位位置离群值基本相似。但在胫骨组件冠状位及矢状位离群值方面,定制型假体组患者较传统假体组患者严重(15% vs 3%,p=0.03;21% vs 3%,p=0.002)。在14例病例(22%)放弃了标准定制型假体操作步骤,改用一般操作程序;在18例病例(28%)进行了术中改进。
表1:定制型膝关节假体组患者以及传统膝关节假体组患者假体力线偏离目标值的情况
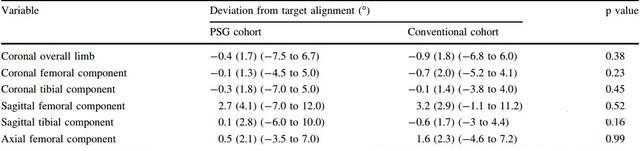
表2:定制型膝关节假体组患者以及传统膝关节假体组患者假体力线离群值的情况
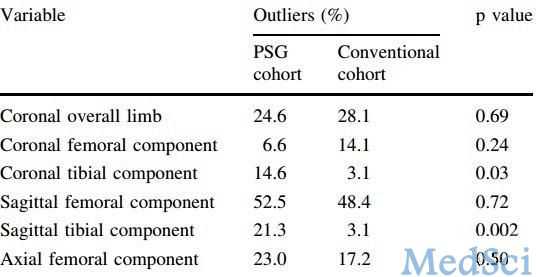
研究人员在讨论中指出,虽然定制型膝关节假体创造性的将3D技术应用于手术领域,但是该系统并未增加膝关节置换术的准确性。本研究的实验数据并不支持在当前常规使用定制型膝关节假体。
原始出处:
Victor J1, Dujardin J, Vandenneucker H, Arnout N, Bellemans J.Patient-specific guides do not improve accuracy in total knee arthroplasty: a prospective randomized controlled trial.Clin Orthop Relat Res. 2014 Jan;472(1):263-71. doi: 10.1007/s11999-013-2997-4.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#假体#
30
#ORR#
24