剖宫产术后慢性疼痛的影响因素
2023-12-29 疼痛康复研究 疼痛康复研究 发表于上海
剖宫产术后发生慢性疼痛的影响因素尚未完全明确,识别剖宫产术后慢性疼痛风险较高的产妇将更有助于实施个性化和预防性围产期管理。
术后慢性疼痛 (CPSP) 是指外科手术后在手术区域内新出现的或术后加剧的疼痛,并排除感染、恶性肿瘤或先前存在的疼痛等其他原因,持续时间至少3 个月。
剖宫产术在处理难产、妊娠合并症和并发症、降低母儿死亡率中起了重要作用,然而由于其为开腹手术且切口较大,会导致术后急慢性疼痛。
剖宫产术后发生慢性疼痛的影响因素尚未完全明确,识别剖宫产术后慢性疼痛风险较高的产妇将更有助于实施个性化和预防性围产期管理。
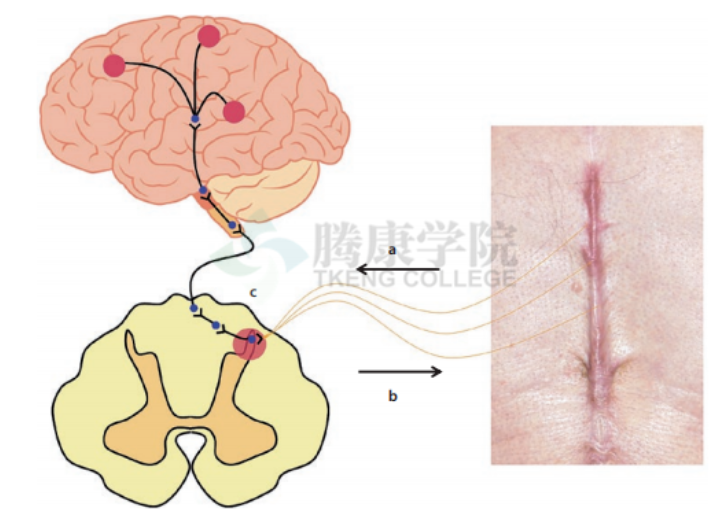
1、剖宫产术后慢性疼痛的发生率
研究分析表明,剖宫产术后2~6 个月CPSP 发生率为 4%~41.8%,术后 6 个月的发生率为 3.6%~18% 。
总体来说,CPSP 发生率随剖宫产术后时间推移而逐渐降低。
2、剖宫产术后慢性疼痛发生的因素
(1)手术因素
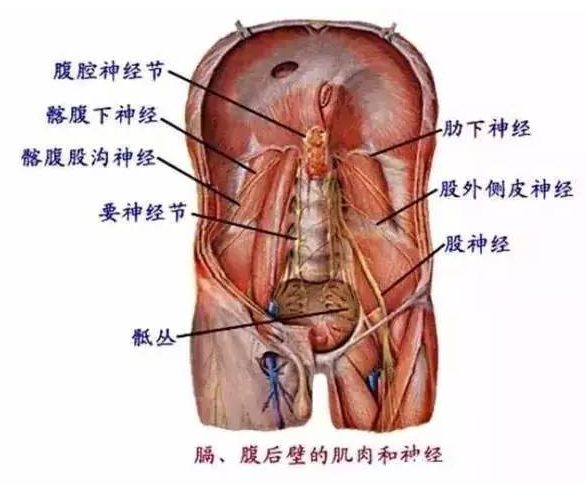
关于手术因素对剖宫产术后慢性疼痛发生率影响的研究,主要关注手术切口类型和术中是否缝合腹膜。
Fatusic 等的研究显示,Pfannenstiel 切口(耻骨联合上方 3 cm 浅弧形横切口) 较 Misgav-Ladach切口(髂前上棘水平以下 3 cm 处直的横切口) 增加了CPSP 发生率,可能与 Pfannenstiel 切口导致髂腹股沟和髂腹下神经损伤和神经性疼痛有关。
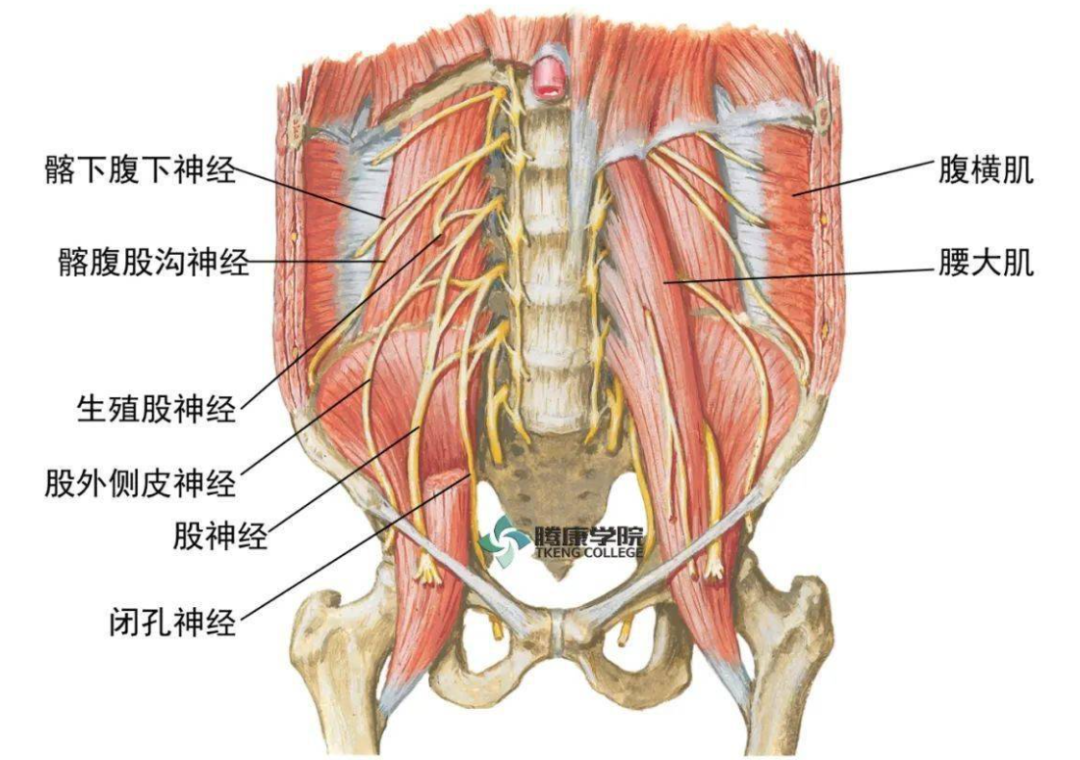
剖宫产术后慢性疼痛也与手术时间长有关。
推测,持续时间较长的手术可能有更广泛的组织损伤,使该区域更易发生神经损伤,导致 CPSP 风险增加。
不仅如此,急诊剖宫产也可能增加 CPSP 的风险。
可能原因包括急诊手术医源性神经和组织损伤的可能性较大,且急诊剖宫产有时需要全身麻醉,其阻断伤害性输入和中枢敏化方面的效果弱于椎管内麻醉。
(2)产妇因素
a. 既往剖宫产史
既往剖宫产史可能会增加剖宫产术后慢性疼痛的发生率。
b. 精神因素
剖宫产术后慢性疼痛的发生与产妇心理因素或术前焦虑状态有关。
c. 术前疼痛
研究显示,孕期疼痛、神经性疼痛史与剖宫产术后慢性疼痛显著相关。
d. 术后急性疼痛
大量证据支持,术后急性疼痛是 CPSP 发生的影响因素。
研究显示,产后 36 小时内急性疼痛评分( 评分范围0~10 分) 每增加 1 分,产后 8 周出现疼痛的几率增加12.7% ,出现抑郁的几率增加8.3%。
(3)麻醉和镇痛技术
研究表明,与全身麻醉相比,椎管内麻醉和区域阻滞麻醉(腰方肌阻滞或腹横肌平面阻滞) 可降低剖宫产术后慢性疼痛发生率。
区域阻滞可能抑制炎症反应和伤害性疼痛从外周到中枢神经系统的传递,从而抑制中枢敏化的发生,不仅减少术中阿片类药物用量,还可能减少阿片类药物引起的痛觉过敏。
meta 分析结果显示,髂腹股沟神经和腹横肌平面阻滞联合鞘内注射吗啡是最有效的剖宫产术后急性疼痛镇痛策略,有望降低剖宫产术后慢性疼痛的发生率。
参考文献
李曼, 梅伟, 王鹏,等. 剖宫产术后慢性疼痛危险因素研究进展[J]. 临床麻醉学杂志, 2011, 27(7):
项前综述, 刘慧丽, 郭向阳审校. 剖宫产术后慢性疼痛影响因素的研究进展[J]. 中国微创外科杂志, 2022, 22(12):
夏苗静, 洪燕, 余幼芬,等. 剖宫产术后慢性疼痛的危险因素分析[J]. 中国妇幼保健, 2021, 36(10):4.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














产妇术后腰疼居多
20
#剖宫产术# #术后慢性疼痛#
35