拿到这张检查结果,就请专科会诊吗?
2016-09-14 胡佳晨 首都医科大学附属北京朝阳医院 急诊科 医学界急诊与重症频道
当一个主诉仅为受凉后咳嗽 1 天、既往体健的病人取回这样一张凝血检查结果(如下图所示)时,你会如何考虑?着手查找病因,专科会诊,对症处理?脂血标本是临床检验中常见的干扰因素!广义的脂血包括高胆固醇血症和高甘油三酯血症,样本脂浊主要因为甘油三酯升高导致血清或血浆呈乳白色混浊,而单纯的高胆固醇血症由于没有样本脂浊而对检验结果影响较小。在应用比色法或比浊法等方法进行检测时,脂浊使得光线散射,吸光度升高,
当一个主诉仅为受凉后咳嗽 1 天、既往体健的病人取回这样一张凝血检查结果(如下图所示)时,你会如何考虑?
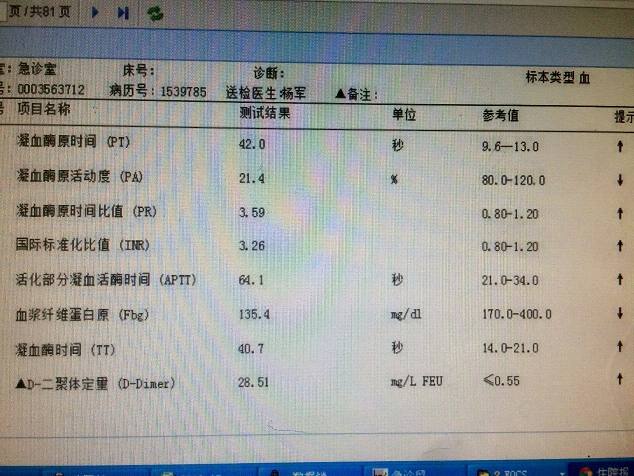
着手查找病因,专科会诊,对症处理?
脂血标本是临床检验中常见的干扰因素!
广义的脂血包括高胆固醇血症和高甘油三酯血症,样本脂浊主要因为甘油三酯升高导致血清或血浆呈乳白色混浊,而单纯的高胆固醇血症由于没有样本脂浊而对检验结果影响较小。
在应用比色法或比浊法等方法进行检测时,脂浊使得光线散射,吸光度升高,可最终导致检验结果偏高。此外,由于脂浊使血浆或血清呈非均一性分布,也使得测定时的随机误差增加。
搜索文献发现,脂血对于检验结果的影响主要有:
1. 血常规
脂血是引起血红蛋白测定假性增高的主要原因之一。研究结果显示脂血时直接测定血红蛋白(Hb)、平均血红蛋白量(MCH)和平均血红蛋白浓度(MCHC)均异常增高。
另有报道显示,脂血时白细胞总数及分类也可受到干扰。
2. 生化检测
① 轻度脂血时,总胆红素、间接胆红素、血糖、谷丙转氨酶明显升高。
② 重度脂血时,除总胆红素、间接胆红素明显升高,谷丙转氨酶、谷草转氨酶、尿素氮等甚至无法检出。
③ C 反应蛋白(CRP)检测时,常用 ELISA 法和比色法,均易受到脂血干扰。
④ 测定电解质时,TG < 15 mmol/L 对于酶法测定钾离子、氯离子无干扰,钠离子呈负干扰;TG > 15 mmol/L 时酶法不能测定上述三种离子,且脂血标本中钠离子偏倚与TG、TC浓度不相关。因此直接离子选择性电极检测(ISE),即血气仪常用的检测电解质的方法,其结果更为可靠。
3. 凝血检测
由于目前常用仪器都是应用凝固比浊分析法监测血浆凝固前后散射光的变化来检测凝血指标,因而脂血时可使得结果偏长或无法测出。TG > 9.79 mmol/L 时凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)和纤维蛋白原(FIB)无法进行检测。
此外,高脂血还会严重影响对 D - 二聚体的检测。
4. 其他检测
① 脂血标本的 FT3 和 FT4 测定值均异常增高。
② 血清 HBV DNA 测定值在脂血时偏低。
要消除脂血标本对检测结果的影响,可在检测前先对标本进行处理,如低温高速离心法、稀释法、乙醚抽提法等,使得脂血干扰降低,为临床提供更加真实可靠的检验数据。
本文开头病例后复查凝血完全正常,虚惊一场。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#专科#
24
#会诊#
37
#检查结果#
36