2014年NSCLC指南更新解读
2014-04-19 佚名 中国医学论坛报
美国国立综合癌症网络(NCCN)肿瘤学临床实践指南不仅是美国肿瘤领域临床决策的标准,也已成为全球肿瘤临床实践中应用最为广泛的指南。 目前2014年NCCN非小细胞肺癌(NSCLC)诊疗指南已经更新到第三版(2014.V3),较2013年指南更新内容更广泛,通过这些更新也看到NSCLC的个体化治疗更加趋于规范和完善。 现邀请了解放军307医院刘晓晴教授和郭万峰副主任医师、北京大学肿瘤
美国国立综合癌症网络(NCCN)肿瘤学临床实践指南不仅是美国肿瘤领域临床决策的标准,也已成为全球肿瘤临床实践中应用最为广泛的指南。
目前2014年NCCN非小细胞肺癌(NSCLC)诊疗指南已经更新到第三版(2014.V3),较2013年指南更新内容更广泛,通过这些更新也看到NSCLC的个体化治疗更加趋于规范和完善。
现邀请了解放军307医院刘晓晴教授和郭万峰副主任医师、北京大学肿瘤医院陈克能教授、朱广迎教授和于会明副主任医师分别就NSCLC指南中综合诊断和内科治疗、外科治疗及放射治疗部分的主要更新点进行解析。
一、诊断、随访更新及表述改变
分子诊断
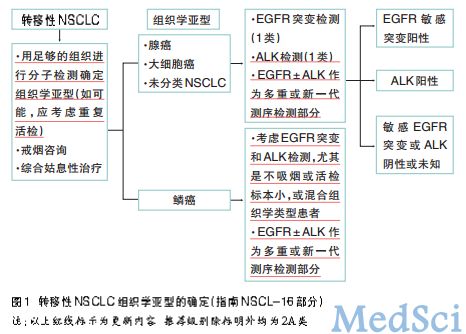
2014年NCCN指南更强调分子诊断。建议用足够的组织进行分子亚型分类,如可能,必要时考虑重复活检。对于较少的组织样本,尤其是晚期NSCLC,免疫组化(IHC)检测应让位于分子诊断。多数情况下,检测一个鳞癌标志物(p63)和一个腺癌标志物[甲状腺转录因子1(TTF-1)]即足够。
对于腺癌、大细胞癌或未分类的NSCLC,ALK检测为1类推荐。对ALK重排的人群特点删去了“倾向存在于年轻和晚期NSCLC患者中”,检测也不仅局限于肺腺癌。建议表皮生长因子受体(EGFR)±ALK作为NSCLC多重或新一代测序的两个靶点进行检测,尤其是不吸烟或标本较小的鳞癌及混合组织学类型患者(图1)。对EGFR突变和ALK重排阴性患者,可考虑行其它突变检测。
作为酪氨酸激酶抑制剂(TKI)针对的敏感突变,建议检测EGFR外显子21的L861突变和外显子18的G719突变。TKI原发耐药和KRAS突变相关,获得性耐药和EGFR激酶区(如T790M)第二位点突变、其他激酶(如MET)扩增、NSCLC向小细胞肺癌的组织学转化以及上皮间充质转化(EMT)相关。
随访
大于10mm非实性或部分实性结节,低剂量CT随访3~6个月后,考虑外科切除的条件除大小增加外,补充了“实性成分增多”的内容。
针对肺多发病变,对可观察的有症状低危者补充说明为“生长慢的亚实性小结节”;考虑治疗的高危者补充说明为“亚实性结节生长加速或实性成分增加或脱氧葡萄糖(FDG)摄取增加”。无临床及影像表现的Ⅰ~Ⅳ期NSCLC患者,通过病史和查体以及胸部CT(增强或平扫)每6~12个月监测2年,继以病史查体和胸部CT平扫每年监测,该推荐由2B改为2A类。
表述改变
“支持治疗(supportive care)”表述改为“综合姑息性治疗(integrate palliative care)”。T4扩展N0~1肺上沟瘤“边界性可切除的(marginally resectable)”改为“可能切除的(possiblyresectable)”。
二、内科治疗
靶向治疗
2014年NCCN指南内科治疗更强调了分子靶向治疗药物的应用。指南对携带遗传学改变(驱动事件)患者的靶向药物进行了总结(表1)。对ALK阳性患者的治疗流程细化,尤其对进展后的治疗也作了分类推荐。这充分显示了分子标志物指导下的个体化治疗是肺癌的治疗方向。
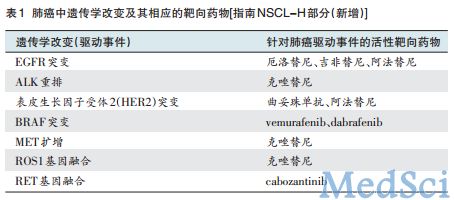
一线治疗
对肺腺癌、大细胞癌或未分类NSCLC中EGFR敏感突变阳性患者,一线化疗前若发现EGFR基因突变,指南增加了阿法替尼的1类推荐。若在一线化疗过程中发现EGFR突变,治疗修改为“中断或完成既定的化疗方案,开始或增加厄洛替尼或阿法替尼治疗(2B类)”(图2)。指南补充“对EGFR突变阴性或未知的患者,厄洛替尼不应作为一线治疗。”
二线治疗
对于腺癌、大细胞癌,未分类的NSCLC中EGFR敏感突变的患者,根据LUX-Lung1研究结果,指南对无症状进展、有症状的孤立或多发脑转移、全身孤立性的病变进展,均增加了阿法替尼二线治疗的选择(图2)。根据CALGB30406研究,癌性脑膜炎可予厄洛替尼。如发生全身多发转移,可予含铂两药方案±贝伐珠单抗±厄洛替尼。对功能状态评分(PS)0~2分EGFR突变和ALK阴性或状态未知的NSCLC患者,二线治疗增加了吉西他滨的选择。
三线治疗
对PS0~2分的NSCLC患者,如未应用过吉西他滨,三线治疗增加了该药选择。指南补充说明“若患者一线和二线未应用过厄洛替尼或克唑替尼及如下药物,则多西他赛、培美曲塞(对非鳞NSCLC)、吉西他滨作为2B类推荐。”
维持治疗
新指南弱化了对维持治疗的推荐,删去了“持续当前方案直到疾病进展”的选择。对EGFR和ALK阴性或未知的NSCLC患者,吉西他滨原药维持从2A类变为2B类推荐。非鳞NSCLC中培美曲塞或厄洛替尼的换药维持、鳞癌中多西他赛或厄洛替尼的换药维持也从2A类变为2B类推荐。
三、外科手术及辅助治疗
VATS地位的演变
电视辅助胸腔镜外科手术(VATS)的雏形可追溯到1912年,但胸腔镜下解剖性肺叶切除的成功仅是1992年的事情,迄今不过20年的时间。在短短的20年期间,VATS不仅在技术上日臻成熟,广泛应用,更重要的是大量的证据从肿瘤学层面证实了VATS治疗早期非小细胞肺癌(NSCLC)疗效不亚于开放的肺切除术,甚至更好。
美国国立综合癌症网络(NCCN)指南于2006版首次将VATS收录其中,指出“只要不违反肿瘤治疗标准和胸部手术切除原则,VATS或许可以作为可切除肺癌的可行的手术选择之一”。从中可以看出其语气的缓和与犹豫。因为,虽然有研究表明VATS比开放手术有一些优势,比如,引起的术后急性和慢性胸痛较轻,住院时间较短,术后并发症和死亡率较低,术中出血或局部区域复发的风险较小。另外,VATS还可以使老年及高危患者出院后的自理能力恢复较快,但当时仍有许多不同的声音与争论。
随着越来越多有利于VATS的循证医学证据的出现,同时发现VATS术后患者更容易接受并完成足量全程辅助化疗,2010版指南修订为“如患者无解剖学和手术方面禁忌证,只要不违反肿瘤治疗标准和胸部手术切除原则,VATS治疗NSCLC是一个合理的、可接受的术式”。当年的早期NSCLC治疗仍是以开放手术为主。
2014版指南进一步更新为“如患者无解剖学和手术方面的禁忌证,只要不违反肿瘤治疗标准和胸部手术切除原则,强烈推荐对早期NSCLC施行VATS或其它微创肺切除术”。不难看出,由于VATS技术的进步、应用以及循证医学证据的增加,VATS已经成为治疗早期NSCLC的主流术式,同时也不难理解开放手术的地位将会进一步下降。
术后辅助治疗
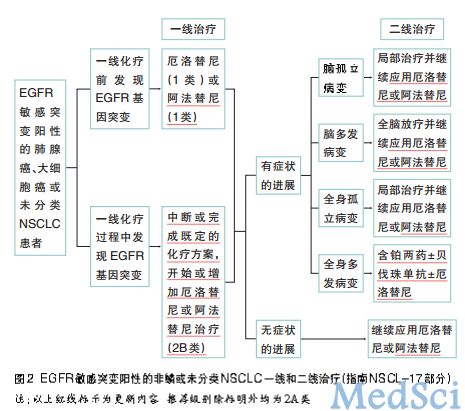
对ⅠB~ⅡA期手术切缘阴性(R0)、有高危因素(肿瘤低分化、>100px、脏层胸膜受侵和不完全的淋巴结采样)的NSCLC患者,辅助化疗的证据级别由2B类改为2A类。Ⅱ~ⅢA期手术切缘阳性患者,R1(显微镜下切缘阳性)与R2(肉眼肿瘤切缘阳性)的辅助治疗原在脚注中说明,现指南在流程图中专门区分开来。Ⅱ期R1患者推荐再切除+化疗或(序贯或同步)放化疗,R2患者推荐再切除+化疗或同步放化疗。ⅢA期R0患者明确辅助化疗为1类推荐,其中N2患者推荐序贯放化疗;R1患者推荐序贯或同步放化疗;R2患者推荐同步放化疗(图3)。
四、放射治疗
是否预防照射
RTOG9311试验进行了NSCLC放疗靶区的研究,证明不做预防照射并未降低疗效,野外复发率略高,只对阳性病灶进行照射有助于提高照射剂量,降低毒性,进而提高远期生存率,诱导化疗能在一定程度上缩小肿瘤体积,为剂量提升创造条件。
早期NSCLC放疗
对于Ⅰ期NSCLC,根治性手术±辅助化疗仍是标准的治疗模式,新版指南并未作过多改动,主要更新点有以下几方面:
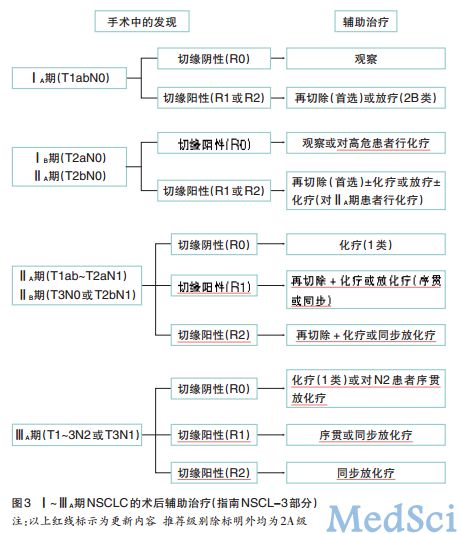
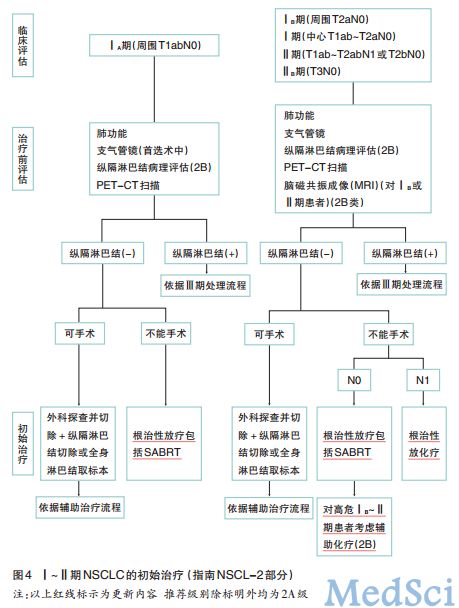
手术是ⅠA期NSCLC首选治疗方法,因医学原因不能手术或拒绝手术者,可行根治性放疗,包括立体定向放疗(SABRT),建议生物剂量大于100Gy。
对于ⅠB或Ⅱ期因医学原因不能手术治疗患者,治疗推荐中增加了淋巴结状态,N0者推荐接受根治性放疗包括SABRT,对于其中高危患者接着进行辅助化疗(2B类);N1患者推荐接受根治性化放疗(图4)。临床试验结果已证实,对于不能手术的早期NSCLC患者,放化疗比单纯放疗更优,同期放化疗比序贯放化疗更优。
局部进展期及晚期NSCLC放疗
Ⅲ期不能手术患者的标准治疗为根治性同期放化疗,RTOG0617研究在464例Ⅲ期NSCLC患者中,比较了标准剂量(60Gy)放疗和高剂量(74Gy)放疗,患者还接受紫杉醇和卡铂化疗,结果显示标准剂量放疗能更好地控制肿瘤的发展和扩散,甚至能改善总体生存,高剂量组患者死亡风险增高56%,肿瘤局部发展的风险增高37%。高剂量组结果较差的可能原因是增加了对心脏的辐射或引起尚未报告的中毒反应。两种剂量放疗报告的副反应比例接近,但高剂量组患者食管炎发生率更高(21%对7%)。
这项研究证实Ⅲ期NSCLC同期放化疗的放射标准剂量仍然是60Gy。一项荟萃分析证实了超分割放疗方案能提高生存,而一项随机研究(RTOG1106)正在评估超分割放疗的个体化增加剂量。
新指南对纵隔淋巴结复发者,治疗推荐根据既往是否接受过放疗区分,对既往接受过放疗的患者,增加了全身化疗的推荐。对根治性同步放化疗的说明更改为“如在初始治疗时全量化疗未和放疗同步给予,则额外增加全量化疗2个周期(注:原为4个周期)。”同步放化疗继以化疗方案中,每周紫杉醇+卡铂方案推荐由2B类改为2A类。Ⅳ期M1b孤立部位转移的患者,T1~2N0~1或T3N0患者化疗后增加了对肺病灶进行SABRT的选择。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#指南更新#
38