盘点:2017奇葩病例一览,总有你没见过的(重口慎入!)
2017-12-25 MedSci MedSci原创
每年我们都可以见到稀奇古怪的病例,NEJM和Lancet等顶尖医学杂志也会刊登分享一些奇葩病例,这里梅斯小编整理了2017年以来的一些稀奇病例,与大家一同分享。【1】双手互搏?周伯通式的绝技原来只是一种病 患者为一名42岁中年女性,既往有糖尿病病史6年;高血压病病史5年,血压最高达180/120mmHg,糖尿病与高血压均未经系统治疗,未定期检测血糖及血压。患者自述入院前半月无明显诱因出现左侧肢
每年我们都可以见到稀奇古怪的病例,NEJM和Lancet等顶尖医学杂志也会刊登分享一些奇葩病例,这里梅斯小编整理了2017年以来的一些稀奇病例,与大家一同分享。
【1】双手互搏?周伯通式的绝技原来只是一种病

患者为一名42岁中年女性,既往有糖尿病病史6年;高血压病病史5年,血压最高达180/120mmHg,糖尿病与高血压均未经系统治疗,未定期检测血糖及血压。
患者自述入院前半月无明显诱因出现左侧肢体活动不灵,以左上肢为著,主要表现为左手不受自己控制,与右手唱反调,如右手扣纽扣,左手接着就把纽扣解开或右手提上裤子,左手就脱下裤子等,同时伴有言语笨拙,但能理解他人言语,上述症状呈持续性。
体格检查未见异常,颈部血管彩超显示颈动脉硬化伴斑块形成,右侧椎动脉起始部狭窄。头部MRI平扫显示,右侧胼胝体膝部、体部、压部可见斑片状长T1、长T2信号影,边界欠清,Flair呈稍高信号。头部DWI显示,右侧胼胝体膝部、体部、压部可见斑片状稍高信号,边界不清。头部MRA显示,Willis环完整,双侧大脑中动脉M1段、双侧大脑后动脉P1段、双侧椎动脉末端、基底动脉、双侧大脑前动脉管壁凹凸不平,局部显示不清;右侧颈内动脉末端局限性中-重度狭窄。
本病主要表现为一侧上肢或手不自主的、不能控制的和无目的的运动,伴有患者对自己受累的肢体的陌生感和拟人格化。本例患者为右利手,主要表现为手间冲突,表现为当指令右侧手执行某一项动作时,左侧手则出现与执行动作完全相反的对抗和干扰行为。
头部DWI示右侧胼胝体膝部、体部、压部梗死。胼胝体嘴、膝、体部由大脑前动脉供血,压部由大脑后动脉供血。因为大脑前、后动脉之间存在很多吻合支,所以较少出现胼胝体的血管病变。本例患者头部MRA示颅内多发性动脉粥样硬化特别是后循环多发性狭窄,提示该患者大脑前、后动脉对胼胝体区的供血都存在不足,从而出现胼胝体梗死。而造成该患颅内多发性动脉粥样硬化的主要原因可能是该患长期的高血压、糖尿病及吸烟、酗酒病史等。
【2】牙龈上长出了草莓

患者为一名42岁的女性,因快速进展的伴有疼痛的牙龈增生6周而到口腔门诊就诊。该患者有复发性鼻出血,在过去的4周里,她的脸上出现了三个坏死性溃疡。
口腔检查发现牙龈增生与典型的“草莓样牙龈炎”颗粒及出血表现。实验室检查结果显示胞质染色图片中抗中性粒细胞胞浆抗体(C-ANCA)滴度升高,并且酶联免疫吸附试验检查发现抗-蛋白酶3抗体阳性。血清肌酐水平和尿检结果正常。头部和胸部的计算机断层扫描显示正常的鼻窦和多发肺结节。基于这些临床和实验室检查结果诊断为血管炎性肉芽肿。
草莓样牙龈炎是肉芽肿性血管炎的一种罕见表现,其临床表现高度提示为该病。该患者开始服用泼尼松龙和环磷酰胺治疗,但后续失访,无法知晓其治疗结局。
【3】全身都是病!被癌症盯上的家族
男性患者,59岁,黑色素瘤病史(3年前),到皮肤病诊所进行常规检查。患者头巨大(头围在>第97百分位),面部和胸部存在多个trichilemmomas(良性肉色丘疹),手和脚存在肢端角化病(疣状丘疹)。此外,患者还存在舌乳头状瘤,患者回忆道,舌乳头状瘤的症状已存在多年。患者还有增生性和腺瘤性胃肠息肉以及多结节性甲状腺肿的病史。患者的家人也有胃肠道息肉史、甲状腺结节和巨头。
基于对患者的体格检查的结果以及患者自身及家人的病史,给出Cowden综合征的诊断。Cowden综合征是一种PTEN错构瘤肿瘤综合征,是一种罕见的常染色体显性遗传疾病,与错构瘤性肿瘤存在关联,可以在不同组织类型中无序生长。对患者进行了基因检测,发现编码肿瘤抑制基因PTEN的基因为c.635-1G→A突变。
Cowden综合征可增加癌症的发生风险,对于这类患者要重视癌症监测。患者家属同样需要进行基因检测评估,该患者需常规频繁接受检查。
【4】手掌大小的膀胱结石

男性患者,64岁,因左侧疼痛和尿潴留3天而就诊于急诊科。十多年前患者因浸润性膀胱癌而接受了根治性膀胱切除术和肠段原位新膀胱重建术。
体检检查发现患者左侧压痛。腹部和骨盆CT显示左侧输尿管近端阻塞结石(箭头)以及新膀胱处存在一个非常巨大结石(A和B)。使用肠道进行尿流改道会导致结石病,因为尿中碳酸氢盐持续性丧失,高草酸尿,以及尿素分解杆菌长期定植在尿路。自制尿囊存储器结石形成的其他风险,如这个患者的新膀胱,包括尿潴留、粘液产生,以及不可吸收的外科材料。
顺行输尿管镜辅助下行经皮肾穿刺造瘘术处理患者左输尿管结石,并以激光碎石术去除结石。至于膀胱结石则行膀胱切开取石术取出。结石为蛋形,测量12厘米乘9.5厘米乘7.5厘米,称重770克,成分为20%磷酸铵镁和80%磷酸钙(图C)。术后患者并无并发症,并继续接受结石复发的监测。
【5】鼻腔插入磁铁

患者为一名11岁的男孩,因其鼻子两侧插入磁铁后6小时被送到急诊室就诊。该患者无法取出磁铁,出现鼻出血和剧烈疼痛症状。
鼻腔检查显示有粘液和结痂的血块。面部拍片显示两圆盘状异物贴在鼻中隔相同的水平(图A显示冠状面,图B显示矢状面)。吸引在鼻部的磁铁需要紧急移除,因为它们可以压缩鼻中隔粘膜,导致坏死和鼻中隔穿孔。由于强烈粘连,急诊室人员试图移除磁铁并未成功。
该患者在全身麻醉后被带到手术室进行手术取出磁铁。磁铁是通过在鼻子两侧放置的家用磁铁从鼻中隔上提出来的。磁铁所造成了鼻中隔软骨挤压和粘膜软骨膜的侵蚀。在受创伤的组织表面放置粘连屏障,并使用夹板10天。随访6个月后,先前暴露的软骨被健康的鼻粘膜所覆盖。
【6】我的虹膜会‘跳舞’

女性患者,65岁,在其同卵双胞胎诊断患有Marfan综合征后,在诊所进行该疾病的评估。体格检查发现虹膜炎或虹膜“跳舞”,这是由眼睛快速运动引起的。同时还注意到3/6全舒张期杂音。超声心动图显示主动脉窦扩张(直径5厘米),重度主动脉瓣关闭不全、二尖瓣脱垂。
体检检查还发现患者3/6全肛门狭窄杂音。超声心动图显示Valsalva窦扩张(直径5.0 cm),严重主动脉瓣反流和二尖瓣脱垂。基因测定揭示了编码原纤维蛋白基因的突变(Cys576Gly变异体),证实了Marfan综合征的诊断。
虹膜震颤,是眼睛运动时虹膜的闪烁或颤抖,是晶状异位的表现,Marfan综合征患者特征性症状是晶状体的全脱位或部分脱位。原纤维蛋白是悬韧带的主要成分,负责稳定眼内的晶状体;编码原纤维蛋白的基因突变可以削弱悬韧带并导致晶状体异位。
患者成功进行了主动脉瓣和根部修复,并在3年随访中表现良好。眼科医生定期随访,没有进一步的治疗。
【7】花瓣一样的瞳孔
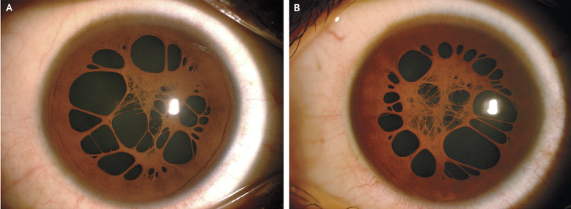
患者为一名15岁的男孩,因双眼视力下降而就诊。通过Snellen视力表检测该患者的矫正视力右眼为20/20,左眼为20/60,并且左眼存在弱视。
常规裂隙灯检查发现了该患者双眼存在瞳孔残膜的证据(图A显示为右眼和图B为左眼)。
这些膜代表了晶状体血管膜的残余,这是结构对发育中的胎儿晶状体进行血液供应。毛细血管的残余可能仍存在并卷缩成小股附着于虹膜上。视觉通常是不受影响,但偶尔有些患者的会增厚,瞳孔残膜可引起剥夺性弱视(即由于光线媒介的不透明引起视网膜刺激剥夺,导致的弱视),它可以用散瞳剂、成功的手术切除或激光裂解进行治疗。
这个患者右眼每天用几小时的贴片进行治疗。在就诊后随访3个月,该患者的左眼视力提高到了20/40。
【8】1米88的猪肉绦虫!

患者为48岁男性,因上腹部不适和嗜睡2月而就诊。体检时发现患者肤色苍白,实验室检查结果表明轻度贫血(血红蛋白水平为9.2克每分升[正常为12至15克每分升])。
结肠镜检查发现在直肠乙状结肠有一条绦虫,通过胃镜检查发现该绦虫位于十二指肠近端,并向远端延伸。通过胃镜和钳子用来识别绦虫的头端,并将绦虫从患者口中提取出来(如图A所示)。
测量绦虫长度为188厘米(如图B所示),并被确定为猪带绦虫,也叫猪肉绦虫。内镜移除不是治疗猪带绦虫感染的基本方法;标准的治疗方法是服用吡喹酮或丙硫咪唑。这例患者整个绦虫移除后,给予吡喹酮口服治疗。1个月后,患者仍无感染症状。
【9】福尼尔坏疽
福尼尔坏疽是一种罕见的、危及生命的暴发性感染。老年男性以及糖尿病和慢性酒精使用障碍的男性发生福尼尔坏疽的风险增加。
该患者接受腹腔镜辅助下经腹会阴切除术。病理分析发现坏死组织内有多个充满气体的口袋,并有中性粒细胞浸润。除手术外,患者接受液体复苏和广谱抗生素治疗。术后约3周,行皮肤移植再造会阴再造术。病人接受永久性结肠造口术后出院回家。
【10】结膜化脓性肉芽肿

患者为一名30岁的男性,因其右下眼睑出现一个带蒂病变并逐渐长大3天而就诊。就诊前两周,该患者同一眼睑上有一个囊肿破裂。新的病灶开始于球结膜上的一个小肿块,大小逐渐增大,直至从眼睑突出。患者的临床病程和体格检查提示化脓性肉芽肿,良性血管病变以炎性细胞和小叶毛细血管增生为特征。
结膜化脓性肉芽肿生长迅速,手术或外伤导致结膜损伤后数天至数周就可突破眼睑结膜表面或向外部发展。鉴别诊断包括缝线肉芽肿、鳞状上皮乳头状瘤以及恶性肿瘤,如鳞状细胞癌和黑色素瘤。
化脓性肉芽肿往往易碎,容易出血,可以采用外用糖皮质激素或手术切除进行治疗。这个患者,医务人员在切除的时候往病变部位注射曲安奈德,以降低复发风险。病理组织学评估证实了诊断。回顾该患者,病灶切除后3个月,结膜表面留有最小的疤痕,但没有复发的证据。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








一起学习学习
81
#奇葩#
44
一起学习学习
74